Dijabetička ketoacidoza
U ovom ćete članku naučiti:
Šećerna bolest tipa 2 je hronična metabolička bolest za koju je karakterističan poremećaj metabolizma ugljikohidrata i razvoj hiperglikemije (visoke glukoze u krvi), uslijed otpornosti na inzulin (neosjetljivost ćelija na hormon - inzulin). Najčešća komplikacija dijabetesa je ketoacidoza i, kao rezultat, ketoacidotska koma.

Ketoacidoza je akutna komplikacija koja se manifestuje hiperglikemijom, ketonemijom (prisutnost ketonskih supstanci u krvi) i metaboličkom acidozom (stvaranje kiselinskih produkata reakcije tokom metabolizma). Sa dijabetesom tipa 2 to je rijetko.
Jedan od glavnih uzroka dijabetičke ketoacidoze je apsolutni nedostatak inzulina, koji može biti rezultat sljedećih stanja:
- Zarazne bolesti (pijelonefritis, frontalni sinusitis, sinusitis, sinusitis, meningitis, upala pluća).
- Akutne bolesti (moždani udar, akutna cerebrovaskularna nesreća, infarkt miokarda, akutni pankreatitis, čir na želucu u akutnoj fazi, zatajenje bubrega, crevna opstrukcija).
- Gušterača ne proizvodi pravu količinu inzulina, pacijent je zaboravio ubrizgati inzulin.
- Doza potrebe za inzulinom (fizička aktivnost, neuspjeh prehrane) je povećana i pacijent ga ne unosi u odgovarajućim količinama.
- Samozaustavljivi inzulin kod dijabetičara.
- Kod pacijenata sa inzulinskom pumpom, s razvojem sužavanja ili pomaka katetera kroz koji se inzulin dovodi, može se javiti i dijabetička ketoacidoza.
- Neadekvatno (netačno) samo nadgledanje šećera u krvi.
- Ozljede, operacije.
- Trudnoća
- Jatrogeni uzroci (pogreške lekara kod propisivanja doza inzulina).

Čimbenici rizika za manifestaciju dijabetičke ketoacidoze:
- starost
- ženski spol (rizik od manifestacije je veći nego kod muškaraca),
- akutne infekcije
- prvo dijagnosticiran dijabetes melitus.
Ketoacidoza kod dijabetesa tipa 2 se ne razlikuje od ketoacidoze kod dijabetesa tipa 1, jer je to posljedica obje vrste dijabetesa. Manifestacija dijabetičke ketoacidoze, ovisno o uzroku, može trajati vremenski period od jednog dana do nekoliko sedmica.
Glavne kliničke manifestacije dijabetičke ketoacidoze uključuju:
- poliurija (povećana količina urina),
- polidipsija (žeđ),
- gubitak kilograma
- pseudoperitonitis - ne lokalizirana bol u trbuhu, podseća na peritonitis, ali nastaje zbog nakupljanja kiselih produkata metabolizma,
- dehidracija
- slabost
- razdražljivost
- glavobolje
- pospanost
- povraćanje
- proliv
- oštar miris acetona iz usta,
- mišićni grčevi
- zamagljena svijest - kao težak stupanj dijabetičke ketoacidoze.
U prisustvu gore navedenih simptoma, morate odmah konzultirati liječnika.
Nakon pregleda lekar može utvrditi sledeće simptome:
- smanjenje napetosti kože i gustine očnih jabučica,
- povećani rad srca i poremećaj srčanog ritma,
- hipotenzija
- oslabljena svest.
Znakovi ketocidoze mogu biti i: gubitak svijesti osobe i respiratorno zatajenje (prema Kussmaul-ovom tipu).
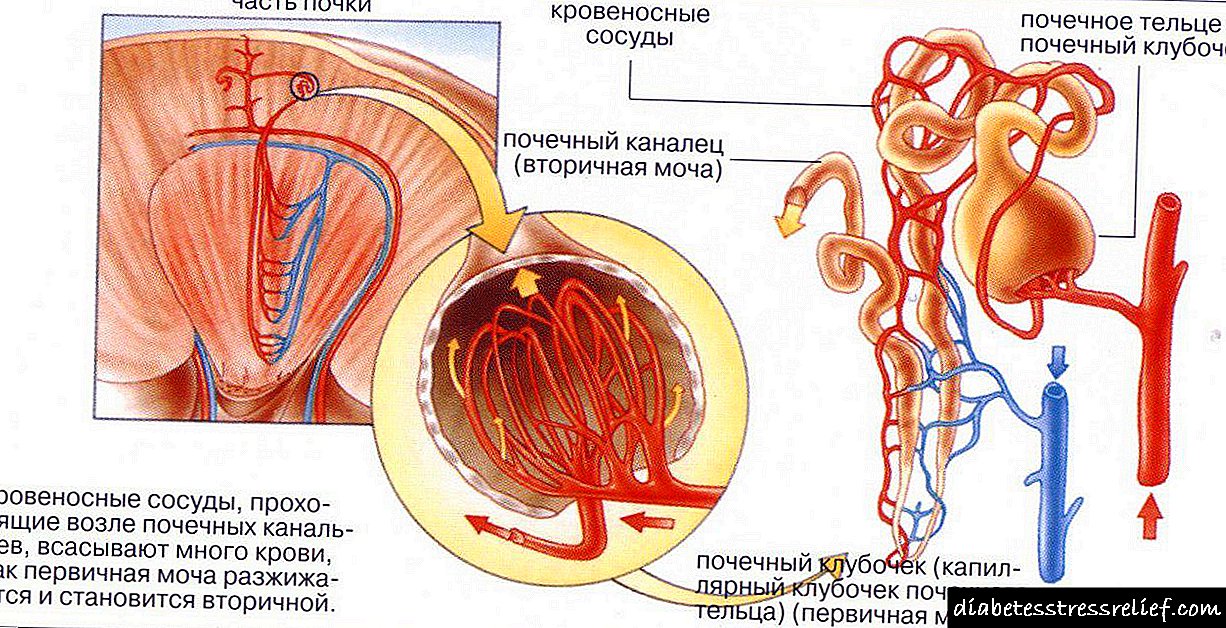
Glavni udio ketoacidoze uočen je kod dijabetesa tipa 1. Zasniva se na nedostatku hormona inzulina u kombinaciji sa pojačanim izlučivanjem kontra-hormonskih hormona (kortizola, glukagona, kateholamina). Kao rezultat toga, dolazi do povećanog stvaranja glukoze u jetri, njene apsorpcije u krv i nedostatka inzulina za njeno korišćenje. Sve to dovodi do hiperglikemije, glukozurije (glukoze u urinu) i ketonemije.
Dijeta sa niskim ugljikohidratima uključuje:
 Ograničavanje unosa ugljenih hidrata na 10-12 XE (hlebnih jedinica) dnevno. 1 XE odgovara 10-12 g ugljikohidrata.
Ograničavanje unosa ugljenih hidrata na 10-12 XE (hlebnih jedinica) dnevno. 1 XE odgovara 10-12 g ugljikohidrata.- Izuzetak probavljivih ugljikohidrata (šećer, sokovi, čokolada, voće).
- Prilikom primanja inzulina kao posljedice liječenja ketoacidozom, izračunavanje i korekcija potrošene količine ugljikohidrata tako da se ne razvije suprotno stanje kada razina glukoze postane što niža (hipoglikemija).
- Pored ishrane sa malo ugljenih hidrata, važno je smanjiti unos masti. Potrebno je koristiti veliku količinu tekućine.
Liječenje ketoacidoze kod dijabetesa uključuje sljedeće:
- Rehidratacija.
- Korekcija hiperglikemije.
- Terapija inzulinom.
- Ispravljanje elektrolitnih poremećaja.
- Liječenje bolesti koje su dovele do ketoacidoze (infekcije, povrede).
- Praćenje glukoze u krvi u učestalosti od 1 do 1,5 sata i, ako je potrebno, njena korekcija.
- Kontrola diureze (kako bi se izbjeglo zadržavanje mokraće), po potrebi kateterizacija.
- EKG praćenje tokom cijelog boravka u bolnici.
- Mjerenje krvnog pritiska i brzine otkucaja srca najmanje 2 puta dnevno.
 Rehidratacija se provodi u bolnici, a uključuje uvođenje izotonične otopine od oko 15-20 ml na sat intravenski. Paralelno s rehidracijom, daje se inzulin. Trenutno se koristi koncept intravenske primjene malih doza ultra kratkog i kratko djelujućeg inzulina.
Rehidratacija se provodi u bolnici, a uključuje uvođenje izotonične otopine od oko 15-20 ml na sat intravenski. Paralelno s rehidracijom, daje se inzulin. Trenutno se koristi koncept intravenske primjene malih doza ultra kratkog i kratko djelujućeg inzulina.
Ako su zarazne bolesti bili pravi uzrok dekompenzacije dijabetesa, propisana je antibiotska terapija. Često pacijent ima vrućicu nepoznatog porijekla (tjelesna temperatura 37 i više stupnjeva), u tom slučaju se prema novim pravilima za liječenje ketoacidoze propisuju i antibiotici, jer u ovom slučaju nije moguće brzo ustanoviti žarište upale uslijed fizičkog stanja pacijenta i ograničeno u vremenu pretrage i dijagnozi uzroka.
Sve ove mjere osmišljene su za brzo ublažavanje ketoacidoze, izvode se pod vodstvom endokrinologa, dijabetologa ili terapeuta, zbog čega je važno konzultirati specijaliste ako se pojave prvi znakovi dijabetičke ketoacidoze.
Prevencija
Ketoacidoza kod šećerne bolesti prilično je opasno, prijeteće stanje za ljudski život. Da biste izbjegli ovo stanje, postoji neovisno redovito određivanje razine šećera u krvi najpristupačnijim i najjednostavnijim sredstvima: pojedinačni mjerač glukoze u krvi kod kuće ili biohemijski test krvi u laboratorijskim uvjetima.
Uz visoku brojku glikemije koja se ne smanjuje s uobičajenim dozama inzulina, što prije trebate kontaktirati medicinsku ustanovu. Kod kuće da biste uklonili brzo rastuću ketoacidozu i rehidraciju, trebate povećati količinu konzumirane tekućine na 4,5-5 litara dnevno.
Koja je razlika između dijabetičke ketoacidoze i acetona u urinu
U zemljama koje govore ruski jezik ljudi su navikli da misle kako je aceton u mokraći opasan, posebno za djecu. Zapravo, aceton je smrdljiva tvar koja se koristi za otapanje zagađivača u hemijskim čistačima. Nitko s njihovim pravim umom ne bi želio da ga odnese unutra. Međutim, aceton je jedna od sorti ketonskih tela koja se mogu naći u ljudskom telu. Njihova koncentracija u krvi i urinu povećava se ako se zalihe ugljikohidrata (glikogena) isprazne i tijelo prebaci na hranu sa svojim zalihama masti. To se često dešava kod mršave djece koja su fizički aktivna, kao i kod dijabetičara koji slijede dijetu s niskim udjelom ugljikohidrata.
Aceton u urinu nije opasan dok ne dođe do dehidracije. Ako testne trake za ketone pokazuju prisustvo acetona u urinu, to nije pokazatelj za ukidanje dijeta s niskim udjelom ugljikohidrata kod pacijenta s dijabetesom. Odrasla osoba ili dijete s dijabetesom trebaju nastaviti slijediti dijetu i voditi računa da piju dovoljno tekućine. Nemojte skrivati insulin i špriceve daleko. Prelazak na dijetu s malo ugljikohidrata omogućava mnogim dijabetičarima da uopšte kontroliraju svoju bolest bez ubrizgavanja inzulina. Deset, međutim, ne mogu dati garancije u vezi s tim. Vjerovatno, s vremenom, i dalje morate ubrizgati inzulin u malim dozama. Aceton u mokraći ne šteti ni bubrezima, niti drugim unutrašnjim organima, sve dok je šećer u krvi normalan i dijabetičar nema nedostatak tekućine. Ali ako propustite porast šećera i ne pretjerate ga s injekcijama inzulina, to može dovesti do ketoacidoze, što je zaista opasno. Slede pitanja i odgovori o acetonu u urinu.
Aceton u urinu je uobičajena pojava uz strogu dijetu s malo ugljenih hidrata. Ovo nije štetno sve dok je šećer u krvi normalan. Već deseci tisuća dijabetičara širom svijeta kontroliraju svoju bolest dijetom sa niskim udjelom ugljikohidrata. Službena medicina stavlja je u kolo, ne želeći gubiti klijentelu i prihod. Nikada nije objavljeno da bi aceton u urinu mogao nekome naštetiti. Da se ovo iznenada dogodilo, onda bi naši protivnici odmah počeli vrištati o tome u svakom kutku.
Dijabetičku ketoacidozu treba dijagnosticirati i liječiti samo ako pacijent ima šećer u krvi od 13 mmol / L ili više. Dok je šećer normalan i zdrav, ne morate raditi ništa posebno. Nastavite sa strogom dijetom s niskim udjelom ugljikohidrata ako želite izbjeći komplikacije dijabetesa.
Uopšte ne testirajte krv ili urin test trakama na ketone (aceton). Ne držite ove test trake kod kuće - živjet ćete mirnije. Umjesto toga, mjerijte šećer u krvi češće meračem glukoze u krvi - ujutro na prazan stomak, a također 1-2 sata nakon obroka. Brzo poduzmite mjere ako šećer raste. Šećer 6,5-7 nakon jela već je loš. Promjene prehrane ili doze inzulina potrebne su, čak i ako vaš endokrinolog kaže da su to odlični pokazatelji. Štoviše, morate djelovati ako se šećer kod dijabetičara nakon jela povisi iznad 7.
Standardni tretman dijabetesa kod djece uzrokuje krče šećera u krvi, kašnjenje u razvoju, a mogući su i slučajevi hipoglikemije. Hronične vaskularne komplikacije obično se pojave kasnije - u dobi od 15-30 godina. Sam pacijent i njegovi roditelji će se nositi s tim problemima, a ne endokrinolog koji nameće štetnu dijetu preopterećenu ugljikohidratima. Moguće je da se vrsta dogovore s liječnikom, nastavljajući hraniti dijete hranom s malo ugljikohidrata. Ne dozvolite dijabetičaru da ode u bolnicu, gdje dijeta neće biti prikladna za njega. Ako je moguće, liječite se od endokrinologa koji odobrava dijetu sa malo ugljikohidrata.
Dobro je da dijabetičari, kao i svi drugi, razviju naviku da piju puno tečnosti. Pijte vodu i biljne čajeve od 30 ml po 1 kg tjelesne težine dnevno. Možete ići u krevet tek nakon što popijete dnevnu normu. Često ćete morati ići u toalet, možda čak i noću. Ali bubrezi će biti u redu cijeli život. Žene primjećuju da porast unosa tekućine u roku od mjesec dana poboljšava izgled kože. Pročitajte kako liječiti prehladu, povraćanje i proliv kod ljudi koji imaju dijabetes. Zarazne bolesti su nestandardne situacije koje zahtijevaju posebne radnje kako bi se spriječila ketoacidoza kod pacijenata s dijabetesom.
Koja je opasnost od dijabetičke ketoacidoze
Ako se kiselost krvi barem malo poveća, tada osoba počinje osjećati slabost i može pasti u komu. To se događa s dijabetičkom ketoacidozom. Ova situacija zahtijeva hitnu medicinsku pomoć, jer često dovodi do smrti.
Ako je osobi dijagnosticirana dijabetička ketoacidoza, to znači da:
- glukoza u krvi je značajno povećana (> 13,9 mmol / l),
- povećava se koncentracija ketonskih tijela u krvi (> 5 mmol / l),
- test traka pokazuje prisustvo ketona u urinu,
- nastala je acidoza u tijelu, tj. acidobazna ravnoteža pomaknula se prema povećanju kiselosti (pH arterijske krvi. Ako je dijabetičar dobro treniran, vjerovatnoća za ketoacidozu je praktički nula. Već nekoliko desetljeća imati dijabetes i nikada ne upadati u dijabetičku komu je potpuno realno.
Uzroci ketoacidoze
Ketoacidoza kod dijabetičara razvija se sa nedostatkom inzulina u tijelu. Taj nedostatak može biti "apsolutni" kod dijabetesa tipa 1 ili "relativan" kod dijabetesa tipa 2.
Čimbenici koji povećavaju rizik od razvoja dijabetičke ketoacidoze:
- bolesti povezane sa dijabetesom, posebno akutni upalni procesi i infekcije,
- Hirurgija
- povrede
- upotreba lijekova koji su antagonisti inzulina (glukokortikoidi, diuretici, spolni hormoni),
- upotreba lijekova koji smanjuju osjetljivost tkiva na djelovanje inzulina (atipični antipsihotici i druge skupine lijekova),
- trudnoća (trudnički dijabetes)
- osiromašenje izlučivanja inzulina u dužem toku dijabetesa tipa 2,
- pankreatktomija (operacija na pankreasu) kod ljudi koji ranije nisu imali dijabetes.
Uzrok ketoacidoze je nepravilno ponašanje dijabetesnog pacijenta:
- preskakanje injekcija inzulina ili njihovo neovlašteno povlačenje (pacijent je previše "odnesen" alternativnim metodama liječenja dijabetesa),
- suviše rijetko samo nadgledanje šećera u krvi glukometrom,
- pacijent ne zna ili ne zna, ali ne slijedi pravila za regulisanje doze inzulina, ovisno o vrijednostima glukoze u njegovoj krvi,
- postojala je povećana potreba za inzulinom zbog zarazne bolesti ili uzimanja dodatne količine ugljikohidrata, ali on nije nadoknađen
- ubrizgavali inzulinski iskorišteni istjekli ili koji je bio nepravilno skladišten,
- nepravilna tehnika ubrizgavanja inzulina,
- olovka injekcione špice je neispravna, ali pacijent je ne kontrolira,
- Inzulinska pumpa je neispravna.
Posebna skupina bolesnika s ponavljanim slučajevima dijabetičke ketoacidoze jesu oni koji propuštaju injekcije inzulina jer pokušavaju izvršiti samoubistvo. Najčešće su to mlade žene sa dijabetesom tipa 1. Imaju ozbiljnih psiholoških problema ili mentalnih poremećaja.
Uzrok dijabetičke ketoacidoze često su medicinske pogreške. Na primjer, novo dijagnosticirani dijabetes melitus tipa 1 nije dijagnosticiran na vrijeme. Ili je inzulin odgađao predugo s dijabetesom tipa 2, iako su postojale objektivne indikacije za terapiju inzulinom.
Simptomi ketoacidoze kod dijabetesa
Dijabetička ketoacidoza se razvija obično u roku od nekoliko dana. Ponekad - za manje od 1 dana. Prvo, simptomi visokog šećera u krvi se povećavaju zbog nedostatka inzulina:
- intenzivna žeđ
- učestalo mokrenje,
- suva koža i sluzokože,
- neobjašnjivo mršavljenje
- slabost.
Tada im se pridružuju simptomi ketoze (aktivna proizvodnja ketonskih tijela) i acidoze:
- mučnina
- povraćanje
- miris acetona iz usta,
- neobičan ritam disanja - bučan je i dubok (naziva se Kussmaul disanjem).
Simptomi depresije centralnog nervnog sistema:
- glavobolja
- razdražljivost
- retardacija
- letargija
- pospanost
- prekoma i ketoacidotska koma.
Višak ketonskih tijela iritira gastrointestinalni trakt. Takođe, njegove ćelije su dehidrirane, a zbog intenzivnog dijabetesa smanjuje se nivo kalijuma u organizmu. Sve to uzrokuje dodatne simptome dijabetičke ketoacidoze koji podsećaju na hirurške probleme sa gastrointestinalnim traktom. Slijedi njihov popis:
- bolovi u stomaku
- trbušni zid je napet i bolan prilikom palpiranja,
- peristaltika je smanjena.
Očito je da su simptomi koje smo naveli pokazatelji hitne hospitalizacije. Ali ako zaborave izmjeriti pacijentov šećer u krvi i provjeriti urin na ketonska tijela pomoću test trake, tada će ih možda pogrešno hospitalizirati u zaraznom ili hirurškom odjeljenju. To se često dešava.
Dijagnoza dijabetičke ketoacidoze
U prehospitalnoj fazi ili u prijemnom odjelu obavljaju se brzi testovi krvi na šećer i urin za ketonska tijela. Ako pacijentov urin ne uđe u mjehur, može se koristiti serum krvi za određivanje ketoze. U tom slučaju se na test traku stavi kap seruma kako bi se odredili ketoni u urinu.
Da li je potrebno utvrditi stepen ketoacidoze kod pacijenta i otkriti koja je komplikacija dijabetesa ketoacidoza ili hiperosmolarni sindrom? Sledeća tabela pomaže.
Dijagnostički kriteriji za dijabetičku ketoacidozu i hiperosmolarni sindrom
| Pokazatelji | Dijabetička ketoacidoza | Hiperosmolarni sindrom | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| lagana | umjeren | teška | ||||||||||
| Glukoza u krvnoj plazmi, mmol / l | > 13 | > 13 | > 13 | 30-55 | ||||||||
| arterijski pH | 7,25-7,30 | 7,0-7,24 | 7,3 | |||||||||
| Bikarbonat u serumu, meq / L | 15-18 | 10-15 | 15 | |||||||||
| Tela ketona u mokraći | + | ++ | +++ | Ne može se otkriti ili ih je malo | ||||||||
| Tela ketona u serumu | + | ++ | +++ | Normalno ili blago povišen | ||||||||
| Anionska razlika ** | > 10 | > 12 | > 12 | pacijentu treba odmah započeti intravenozno ubrizgavanje 0,9% -tne otopine NaCl soli brzinom od oko 1 litre na sat, a također intramuskularno ubrizgati 20 IU inzulina kratkog djelovanja. Ako pacijent ima stadija dijabetičke ketoacidoze, svijest je sačuvana, nema teške komorbidnosti, tada se ona može provoditi na endokrinološkom ili terapijskom odjelu. Naravno, ako osoblje ovih odjela zna šta treba učiniti. Terapija inzulinom dijabetičke ketoacidozeTerapija inzulina koja zamjenjuje ketoacidozu jedini je tretman koji može prekinuti tjelesne procese što dovodi do razvoja ove komplikacije dijabetesa. Cilj inzulinske terapije je podizanje nivoa inzulina u serumu na 50-100 mcU / ml. Za to je kontinuirano davanje „kratkog“ inzulina 4-10 jedinica na sat, u prosjeku 6 jedinica na sat. Takve doze za inzulinsku terapiju nazivaju se režimom „malih doza“. Učinkovito suzbijaju razgradnju masti i proizvodnju ketonskih tijela, inhibiraju otpuštanje glukoze u krv jetra i doprinose sintezi glikogena. Tako se eliminišu glavne veze mehanizma razvoja dijabetičke ketoacidoze. U isto vrijeme, terapija inzulinom u režimu „malih doza“ nosi niži rizik od komplikacija i omogućava bolju kontrolu šećera u krvi od režima „visokih doza“. U bolnici, pacijent s dijabetičkom ketoacidozom prima inzulin u obliku kontinuirane intravenske infuzije. Prvo, inzulin kratkog djelovanja daje se intravenski bolusno (polako) u doziranju od "punjenja" od 0,15 PIECES / kg, u prosjeku ispada 10-12 PIECES. Nakon toga pacijenta se povezuje s infusomatom tako da prima inzulin kontinuiranom infuzijom brzinom od 5-8 jedinica na sat, odnosno 0,1 jedinica / sat / kg. Na plastici je moguća adsorpcija inzulina. Da biste to spriječili, preporučuje se dodavanje ljudskog serumskog albumina u rastvor. Uputa za pripremu infuzione smeše: dodajte 50 ml 20% albumina ili 1 ml pacijentove krvi u 50 jedinica "kratkog" inzulina, a zatim dodajte ukupni volumen na 50 ml koristeći 0,9% NaCl fiziološka otopina. Intravenska inzulinska terapija u bolnici u odsustvu infusomataSada smo opisali alternativnu opciju za intravensku terapiju inzulinom, u slučaju da nema infusomata. Inzulin kratkog dejstva može se davati jednom na sat intravenski bolusom, veoma sporo, špricom, u desni infuzijskog sistema. Odgovarajuću pojedinačnu dozu inzulina (na primjer, 6 jedinica) treba napuniti u špricu od 2 ml, a zatim dodati do 2 ml sa 0,9% otopinom NaCl soli. Zbog toga se povećava volumen smjese u štrcaljki, pa postaje moguće ubrizgati inzulin polako, u roku od 2-3 minute. Djelovanje „kratkog“ inzulina na snižavanje šećera u krvi traje do jednog sata. stoga se učestalost primjene od 1 puta na sat može smatrati efikasnom. Neki autori preporučuju umesto takve metode ubrizgavanje intramuskularno „kratkog“ insulina pri 6 jedinica na sat. Ali nema dokaza da takav pristup efikasnosti neće biti lošiji od intravenske primjene. Dijabetička ketoacidoza često je popraćena oslabljenom kapilarnom cirkulacijom, što otežava apsorpciju inzulina, davanu intramuskularno, pa čak i supkutanije. Igla kratke dužine je integrirana u insulinsku špricu. Često joj je nemoguće dati intramuskularnu injekciju. Da ne spominjemo činjenicu da ima više neugodnosti za pacijenta i medicinsko osoblje. Zbog toga se za liječenje dijabetičke ketoacidoze preporučuje intravenska primjena inzulina. Inzulin treba davati subkutano ili intramuskularno samo s blagim stadijom dijabetičke ketoacidoze, ako pacijent nije u ozbiljnom stanju i ne mora boraviti na odjelu intenzivne njege i intenzivnoj njezi. Prilagođavanje doze inzulinaDoziranje „kratkog“ inzulina podešava se ovisno o trenutnim vrijednostima šećera u krvi, a koje bi se trebale mjeriti svaki sat. Ako se u prva 2-3 sata nivo glukoze u krvi ne smanji i brzina zasićenja organizma tečnošću je ta, tada se sljedeća doza inzulina može udvostručiti. Istovremeno, koncentracija šećera u krvi ne može se smanjiti brže od 5,5 mmol / l na sat. U protivnom, pacijent može osjetiti opasne edeme mozga. Iz tog razloga, ako se stopa smanjenja šećera u krvi približi ispod 5 mmol / l na sat, tada se sljedeća doza inzulina prepolovi. A ako prekorači 5 mmol / l na sat, tada se naredna injekcija inzulina uglavnom preskače, nastavljajući da kontrolira šećer u krvi. Ako se pod utjecajem inzulinske terapije šećer u krvi smanjuje sporije nego za 3-4 mmol / l na sat, to može značiti da je pacijent i dalje dehidriran ili je funkcija bubrega oslabljena. U takvoj situaciji morate ponovno procijeniti volumen cirkulirajuće krvi i napraviti analizu razine kreatinina u krvi. Prvog dana u bolnici, preporučljivo je smanjiti šećer u krvi na najviše 13 mmol / L. Kada se dostigne taj nivo, unosi se 5-10% glukoze. Na svakih 20 g glukoze intravenski se ubrizgavaju 3-4 jedinice kratkog inzulina intravenski. 200 ml 10% ili 400 ml 5% otopine sadrži 20 grama glukoze. Glukoza se daje samo ako pacijent još uvijek nije u stanju sam uzimati hranu, a nedostatak inzulina gotovo je eliminiran. Davanje glukoze po sebi nije lečenje dijabetičke ketoacidoze. Izvodi se za sprečavanje hipoglikemije, kao i za održavanje osmolarnosti (normalne gustoće tečnosti u tijelu). Dijabetička ketoacidoza - šta je to?Dijabetička ketoacidoza je opasna komplikacija dijabetesa koja može dovesti do dijabetičke kome ili čak smrti. Javlja se kada tijelo ne može koristiti šećer (glukozu) kao izvor energije, jer tijelo nema ili nema dovoljno hormona inzulina. Umjesto glukoze, tijelo počinje koristiti masnoće kao izvor nadopune energijom. Kad se masti razgrade, otpad zvan keton počinje se akumulirati u tijelu i trovati ga. Ketoni u velikim količinama su toksični za tijelo. Nedostatak hitne medicinske njege i liječenja dijabetičke ketoacidoze može dovesti do nepovratnih posljedica.
Bolesnici sa šećernom bolešću tipa 1 uglavnom su pogođeni ovom bolešću, posebno djeca i adolescenti sa slabo kompenziranim dijabetesom. Ketoacidoza je relativno rijetka kod dijabetesa tipa 2. Djeca s dijabetesom posebno su osjetljiva na ketoacidozu. Liječenje ketoacidoze obično se odvija u bolnici, u bolničkom okruženju. Ali možete izbjeći hospitalizaciju ako znate njegove znakove upozorenja, a također redovito provjeravate urin i krv na ketone. Ako se ketoacidoza ne izliječi na vrijeme, može doći do ketoacidotske kome. Uzroci ketoacidozeRazlikuju se sljedeći uzroci nastanka dijabetičke ketoacidoze: 1) Sa prvim otkrivenim dijabetesom melitusa tipa 1 ovisnog o insulinu, ketoacidoza može nastati zbog činjenice da beta ćelije gušterače prestaju proizvoditi endogeni inzulin, povećavajući tako šećer u krvi i stvarajući nedostatak inzulina u tijelu. 2) Ako su propisane injekcije inzulina, može doći do ketoacidoze uslijed nepravilne terapije inzulinom (propisane su premale doze inzulina) ili kršenja režima liječenja (prilikom preskakanja injekcija, upotrebe inzulina koji je istekao). Ali najčešće, uzrok dijabetičke ketoacidoze je oštar porast potrebe za inzulinom kod pacijenata sa šećernom bolešću ovisnom o insulinu:
Kako preći na subkutano davanje inzulinaIntravenska terapija inzulinom ne treba odlagati. Kada se pacijentovo stanje poboljšalo, krvni pritisak se stabilizirao, šećer u krvi se održava na razini ne većoj od 11-12 mmol / L i pH> 7,3 - možete se prebaciti na subkutano davanje inzulina. Započnite s doziranjem od 10-14 jedinica svaka 4 sata. Prilagođava se prema rezultatima kontrole šećera u krvi. Intravenska primjena „kratkog“ inzulina se nastavlja još 1-2 sata nakon prve supkutane injekcije, tako da ne dolazi do prekida u djelovanju inzulina. Već prvog dana supkutane injekcije istodobno se može koristiti i produženi inzulin. Njegova početna doza je 10-12 jedinica 2 puta dnevno. Kako to ispraviti opisano je u članku „Proračun doze i tehnika primjene inzulina“. Rehidratacija kod dijabetičke ketoacidoze - uklanjanje dehidracijePotrebno je nastojati nadoknaditi barem polovinu manjka tečnosti u organizmu pacijenta već u prvom danu terapije. Ovo će pomoći snižavanju šećera u krvi, jer će se obnoviti protok krvi u bubregu i tijelo će moći ukloniti višak glukoze u urinu. Ako je početna razina natrijuma u serumu u krvi bila normalna (= 150 meq / l), tada upotrijebite hipotoničnu otopinu s koncentracijom NaCl od 0,45%. Brzina njegove primjene je 1 litra u 1. satu, 500 ml svakog drugog i trećeg sata, zatim 250-500 ml / sat. Koristi se i sporija stopa rehidratacije: 2 litre u prva 4 sata, još 2 litre u sljedećih 8 sati, zatim 1 litra svakih 8 sati. Ova opcija brzo vraća razinu sode bikarbone i eliminira anionsku razliku. Koncentracija natrijuma i hlora u krvnoj plazmi raste manje. U svakom slučaju, brzina ubrizgavanja tekućine podešava se ovisno o središnjem venskom tlaku (CVP). Ako je manji od 4 mm vod. Čl. - 1 litra na sat, ako je HE od 5 do 12 mm vod. Čl. - 0,5 litara na sat, iznad 12 mm vod. Čl. - 0,25-0,3 litre na sat. Ako pacijent ima značajnu dehidraciju, tada za svaki sat možete unositi tečnost u količini koja nije veća od 500-1000 ml veća od volumena urina koji se oslobađa. Kako sprečiti preopterećenje tečnošćuUkupna količina tečnosti ubrizgana tokom prvih 12 sati terapije ketoacidozom trebalo bi da odgovara ne više od 10% telesne mase pacijenta. Preopterećenje tekućinom povećava rizik od plućnog edema, pa treba pratiti CVP. Ako se koristi hipotonična otopina zbog povećanog sadržaja natrijuma u krvi, tada se daje u manjoj količini - otprilike 4-14 ml / kg na sat. Ako pacijent ima hipovolemični šok (zbog smanjenja volumena cirkulirajuće krvi, sistolički "gornji" krvni pritisak ostaje čvrsto ispod 80 mmHg ili CVP manji od 4 mm aq), tada se preporučuje unošenje koloida (dekstran, želatina). Jer, u ovom slučaju uvođenje 0,9% -tne otopine NaCl možda nije dovoljno za normalizaciju krvnog pritiska i obnavljanje dovoda krvi u tkiva. U djece i adolescenata povećava se rizik od moždanog edema tijekom liječenja dijabetičke ketoacidoze. Savjetuje se da u 1. sat ukapate tekućinu kako biste uklonili dehidraciju sa brzinom od 10-20 ml / kg. Tokom prva 4 sata terapije, ukupna zapremina primenjene tečnosti ne sme prelaziti 50 ml / kg. Ispravljanje poremećaja elektrolitaPribližno 4-10% bolesnika sa dijabetičkom ketoacidozom ima hipokalemiju nakon prijema, tj., Nedostatka kalija u organizmu. Oni započinju liječenjem unošenjem kalijuma, a terapija inzulinom se odlaže sve dok kalij u krvnoj plazmi ne poraste na najmanje 3,3 meq / l. Ako je analiza pokazala hipokalemiju, to je pokazatelj za pažljivu primenu kalijuma, čak i ako pacijentov urin slabi ili ga nema (oligurija ili anurija). Čak i ako je početna razina kalijuma u krvi bila u granicama normale, može se očekivati njegovo izraženo smanjenje tokom liječenja dijabetičke ketoacidoze. Obično se opaža 3-4 sata nakon početka normalizacije pH. Jer unošenjem inzulina, eliminacijom dehidracije i smanjenjem koncentracije šećera u krvi, kalijum će u velikim količinama biti isporučen sa glukozom u ćelije, kao i izlučen u urinu. Čak i ako je početni nivo kalijuma pacijenta bio normalan, kontinuirana primjena kalijuma se vrši od samog početka terapije insulinom. Istovremeno teže ka ciljanoj vrijednosti kalija u plazmi od 4 do 5 meq / l. Ali možete unijeti ne više od 15-20 g kalijuma dnevno. Ako ne unosite kalijum, tada sklonost hipokalemiji može povećati otpornost na inzulin i spriječiti normalizaciju šećera u krvi. Ako je nivo kalija u krvnoj plazmi nepoznat, tada unošenje kalijuma počinje najkasnije 2 sata nakon početka terapije inzulinom, ili zajedno sa tekućinom od 2 litre. U ovom se slučaju prate EKG i brzina izlučivanja urina (diureza). Stopa primjene kalija kod dijabetičke ketoacidoze *
* Tabela se temelji na knjizi „Dijabetes. Akutne i hronične komplikacije ”ed. I.I.Dedova, M.V. Šestakova, M., 2011 Kod dijabetičke ketoacidze primjena fosfata nije praktična jer ne poboljšava rezultate liječenja. Postoji ograničena lista indikacija u kojima je propisan kalijev fosfat u količini od 20-30 meq / l infuzije. To uključuje:
Ako se daju fosfati, tada je potrebno kontrolirati nivo kalcijuma u krvi, jer postoji opasnost od njegovog prevelikog pada. U lečenju dijabetičke ketoacidoze nivo magnezijuma se obično ne koriguje. Eliminacija acidozeAcidoza je pomak acidobazne ravnoteže prema povećanju kiselosti. Razvija se kada zbog nedostatka inzulina, ketonska tijela intenzivno uđu u krvotok. Uz pomoć adekvatne insulinske terapije, proizvodnja ketonskih tijela se suzbija. Eliminacija dehidracije doprinosi i normalizaciji pH vrednosti, jer normalizuje protok krvi, uključujući u bubrezima, koji izlučuju ketone. Čak i ako pacijent ima tešku acidozu, u središnjem sustavu dugo ostaje koncentracija bikarbonata blizu normalne pH vrijednosti. Takođe se u cerebrospinalnoj tečnosti (cerebrospinalna tečnost) nivo ketonskih tela održava mnogo nižim nego u krvnoj plazmi. Unošenje alkalija može dovesti do štetnih efekata:
Dokazano je da imenovanje natrijum bikarbonata ne smanjuje smrtnost pacijenata s dijabetičkom ketoacidozom. Stoga su indikacije za njegovo uvođenje značajno sužene. Rutinska upotreba sode je jako obeshrabrujuća. Može se davati samo pri pH krvi nižem od 7,0 ili standardnoj bikarbonatnoj vrijednosti nižoj od 5 mmol / L. Pogotovo ako se istovremeno uoči vaskularni kolaps ili višak kalija, što je opasno po život. Pri pH od 6,9-7,0, unosi se 4 g natrijum bikarbonata (200 ml 2% otopine intravenski polako tokom 1 sata). Ako je pH još niži, uvodi se 8 g natrijum bikarbonata (400 ml iste 2% otopine u 2 sata). Razina pH i kalija u krvi određuje se svaka 2 sata. Ako je pH manji od 7,0, tada primjenu treba ponoviti. Ako je koncentracija kalijuma niža od 5,5 meq / l, treba dodati 0,75-1 g kalijevog klorida na svakih 4 g sode bikarbone. Ako nije moguće odrediti pokazatelje acidobaznog stanja, rizik od unošenja bilo koje alkalije „na slijepo“ mnogo je veći od potencijalne koristi. Ne preporučuje se propisivanje otopine sode za piće pacijentima, bilo za piće ili rektalno (kroz rektum). Također nije potrebno piti alkalnu mineralnu vodu. Ako je pacijent u stanju piti sam, nezaslađen čaj ili obična voda. Nespecifične intenzivne aktivnostiTreba obezbediti adekvatnu respiratornu funkciju. Sa pO2 ispod 11 kPa (80 mmHg), propisana je terapija kisikom. Ako je potrebno, pacijentu se daje centralni venski kateter. U slučaju gubitka svijesti - uspostaviti želudačnu cijev za kontinuiranu aspiraciju (ispumpavanje) sadržaja želuca. Kateter se također ubacuje u mjehur kako bi se omogućila tačna satna procjena vodene ravnoteže. Male doze heparina mogu se koristiti za sprečavanje tromboze. Indikacije za to:
Mora se propisati empirijska antibiotska terapija, čak i ako žarište infekcije nije pronađeno, ali tjelesna temperatura povišena. Jer hipertermija (groznica) sa dijabetičkom ketoacidozom uvijek znači i infekciju. Dijabetička ketoacidoza kod djeceDijabetička ketoacidoza kod djece najčešće se pojavljuje prvi put ako nisu uspjeli na vrijeme dijagnosticirati dijabetes tipa 1. A tada učestalost ketoacidoze ovisi o tome koliko će pažljivo biti provedeno liječenje dijabetesa kod mladog pacijenta. Iako se ketoacidoza kod djece tradicionalno doživljava kao znak dijabetesa tipa 1, ona se može razviti i kod nekih tinejdžera s dijabetesom tipa 2. Ova pojava je česta među španskom decom sa dijabetesom, a posebno među Afroamerikancima. Provedeno je istraživanje o afroameričkim tinejdžerima s dijabetesom tipa 2. Pokazalo se da je u trenutku početne dijagnoze, 25% njih imalo ketoacidozu. Naknadno su imali tipičnu kliničku sliku dijabetesa tipa 2. Naučnici još uvijek nisu utvrdili razlog ove pojave. Simptomi i liječenje dijabetičke ketoacidoze kod djece su uglavnom isti kao i kod odraslih. Ako roditelji pažljivo prate svoje dijete, oni će imati vremena da poduzmu mjere prije nego što on uđe u dijabetičku komu. Prilikom propisivanja doza inzulina, fiziološke otopine i drugih lekova, lekar će prilagoditi telesnu težinu deteta. Kriterijumi uspehaKriteriji za rješavanje (uspješno liječenje) dijabetičke ketoacidoze uključuju razinu šećera u krvi od 11 mmol / L ili nižu, kao i korekciju barem dva od tri pokazatelja stanja acidobaznog stanja. Evo popisa ovih pokazatelja:
Simptomi i znakovi ketoacidoze kod djece i odraslihSimptomi dijabetičke ketoacidoze obično se pojave u roku od 24 sata.
Rani znakovi (simptomi) dijabetičke ketoacidoze su sljedeći:
Kasnije se mogu pojaviti sljedeći simptomi:
Klinička slika dijabetičke ketoacidoze: Šećer u krvi 13,8-16 mmol / L i više Glikozurija (prisustvo šećera u urinu) Ketonemija (prisustvo ketona u urinu) 0,5-0,7 mmol / L ili više Prisutnost ketonurije (acetonurije) je naglašena prisutnost u urinu ketonskih tela, naime acetona.
Prva pomoć za ketoacidozuPovećanje nivoa ketona u krvi izuzetno je opasno za pacijenta koji imaju dijabetes. Trebali biste odmah pozvati doktora ako:
Ne bavite se medikamentima ako u mokraći ima ketona, zadržava se visoka razina šećera u krvi, u tom slučaju je liječenje neophodno u sklopu medicinske ustanove. Visoki ketoni u kombinaciji s visokom glukozom u krvi znače da je dijabetes izvan kontrole i to morate odmah nadoknaditi. Liječenje ketoze i dijabetičke ketoacidozeKetoza je preteča dijabetičke ketoacidoze, pa joj je takođe potrebno lečenje. Masti su ograničene u ishrani. Preporučuje se piti puno alkalne tekućine (alkalna mineralna voda ili otopina vode sa sodom). Od lijekova su prikazani metionin, esencijalno sredstvo, enterosorbenti, enterodeza (5 g se otopi u 100 ml tople vode i pije u 1-2 doze). Ako ketoza i dalje postoji, možete malo povećati dozu kratkog inzulina (pod nadzorom liječnika). Uz ketozu je propisan sedmični tečaj intramuskularne injekcije kokarboksilaze i splenina. Ketoza se obično liječi kod kuće pod nadzorom liječnika ako nema vremena za evoluciju u dijabetičku ketoacidozu. S teškom ketozom s jasno vidljivim znakovima dekompenziranog dijabetesa melitusa potrebna je hospitalizacija bolesnika. Uporedo sa gore navedenim mjerama liječenja, pacijent podvrgava prilagođavanje doze inzulina, započinje s davanjem 4-6 injekcija jednostavnog inzulina dnevno. Kod dijabetičke ketoacidoze mora se propisati infuzijska terapija (kapljice) - izotonična otopina natrijum-hlorida (fiziološka otopina) daje se kap po kap, uzimajući u obzir starost i stanje pacijenta. Lazareva T.S., endokrinolog najviše kategorije Pogledajte video: Dijabeticka polineuropatija Oštećenje živaca nogu (Novembar 2024). | ||||||||

 Ograničavanje unosa ugljenih hidrata na 10-12 XE (hlebnih jedinica) dnevno. 1 XE odgovara 10-12 g ugljikohidrata.
Ograničavanje unosa ugljenih hidrata na 10-12 XE (hlebnih jedinica) dnevno. 1 XE odgovara 10-12 g ugljikohidrata.
 U liječenju ketoacidoze koristi se izotonična otopina natrijum-hlorida.
U liječenju ketoacidoze koristi se izotonična otopina natrijum-hlorida.