Prvi znakovi hipoglikemije kod novorođenčadi

Još uvijek ne postoji definicija hipoglikemije zasnovana na sistematskim studijama.
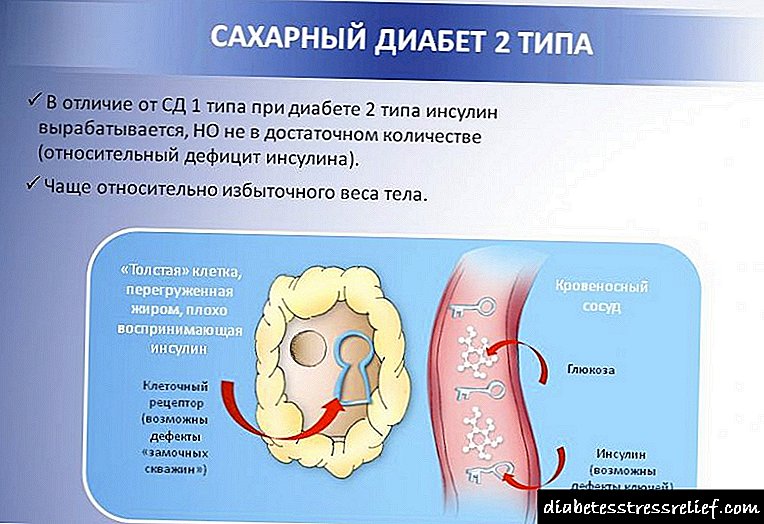
Čimbenici rizika uključuju preuranjenost, malu težinu / veličinu gestacijske dobi i perinatalnu asfiksiju. Dijagnoza se sumnja empirijski i potvrđuje se testom glukoze. Prognoza ovisi o osnovnoj bolesti. Liječenje je enteralna prehrana ili intravenska glukoza.
Prema istraživanju neonatologa u Engleskoj krajem 80-ih, donja granica normalne glukoze u plazmi, koja određuje prelazak u stanje hipoglikemije, kretala se od 18 do 42 mg / dL!
Ranije prihvatljive „normalne“ vrijednosti glukoze u krvi (GC) u novorođenčadi zapravo ne predstavljaju manifestaciju tolerancije na nedostatak glukoze, već su posljedica kasnog početka hranjenja novorođenčadi u 60-ima. Što se tiče prijevremeno rođene i male bebe do gestacijske dobi, rizik od hipoglikemije mnogo je veći nego kod zdravih novorođenih beba zbog malih rezervi glikogena i neuspjeha enzima glikogenolize. U ranom početku hranjenja nivo HA tokom 1. sedmice života je u rasponu od 70 mg / dl.
Ova čisto statistička definicija hipoglikemije zasnovana na serijskim mjerenjima HA u zdravih novorođenih novorođenčadi nedavno se povukla u pozadinu u korist funkcionalnije definicije. Pitanje nije već formulisano „šta je hipoglikemija“, već „koji je nivo HA neophodan za normalno funkcionisanje dečjih organa, a posebno mozga“?
Dve nezavisno izvedene studije za procenu učinka niskog nivoa HA na funkciju mozga donijele su praktično iste zaključke:
- Lucas (1988) je izvršio neurološku procjenu kod duboko prevremeno rođene djece (n = 661) i pokazao da je u skupini djece kojoj je nivo glukoze postepeno padao ispod 2,6 mmol / L tokom najmanje 3 dana, ali simptomi su bili je bio odsutan, u dobi od 18 mjeseci, neurološki deficit zabilježen je 3,5 puta češće nego u kontrolnoj skupini. Ti su rezultati kasnije potvrđeni podacima studije Duvanel (1999) prilikom procjene neurološke funkcije kod djece rođene prijevremeno u dobi od 5 godina, a primijećeno je da ponovljene epizode hipoglikemije imaju najviše štetnog utjecaja na psihomotorni razvoj djeteta.
- Koh (1988) u svojoj studiji koristeći neurofiziološke metode ocjenjivao je odnos između razine HA i prisutnosti patoloških akustičkih potencijala u novorođenčadi. Štoviše, u djece čija se razina GK nije smanjila ispod 2,6 mmol / l, patološki potencijali nisu otkriveni ni u jednoj, za razliku od skupine djece s nižim vrijednostima glukoze (n = 5).
Na osnovu rezultata ovih studija mogu se izvući sljedeći zaključci:
- Prvo, održavanje glikemije> 2,6 mmol / L sprečava razvoj akutnih i trajnih neuroloških oštećenja.
- Drugo, čini se da su ponovljena i produžena razdoblja hipoglikemije ozbiljnija za novorođeno dijete od kratkoročnih ili samskih. Odsustvo tipičnih kliničkih simptoma u neonatalnom razdoblju uobičajena je situacija i ne odražava blaži tijek hipoglikemije. Stoga simptomatsku hipoglikemiju treba smatrati složenijom i zahtijeva daljnje liječenje i kontrolu.
Definicija
Dugotrajna i prevremeno rođena novorođenčad (uključujući SGA): 4300 g.
Povećana potreba / hiperinzulinizam:
- Terapija lijekovima za majku (tiazidi, sulfonamidi, β-mimetici, tokolitiki, diazoksid, antidijabetički lijekovi, propranolol, valproat).
- Dijete od majke sa dijabetesom (do 30%).
- Poliglobulije.
- Sindrom Wiedemann-Beckwith (1: 15000).
- Kongenitalni hiperinzulinizam (raniji izraz: nezidioblastoza), insulinoma (izuzetno rijetko).
- Hiperinzulinizam osjetljiv na leucin.
Smanjeni unos glukoze:
Defekti enzima glukoneogeneze:
- fruktoza-1,6-bisfosfataza
- fosfoenolpiruvat karboksi kinaze
- piruvat karboksilaza
Defekti enzima glikogenolize (glikogenoze sa tendencijom ka hipoglikemiji):
- glukoza-6-fosfataza (tip I)
- enzim s devet grana (enzim za raspadanje) (tip III)
- fosforilaze jetre (tip VI)
- fosforilaza kinaze (tip IX)
- glikogen sintetaza (tip 0).
Defekti u metabolizmu aminokiselina: npr. Bolest javorovog sirupa, tirozinemija.
Organska acidemija: npr. Propionska acidemija, metilmalonska acidemija.
Galaktozemija, intolerancija na fruktozu
Oštećuje oksidaciju masnih kiselina.
Neadekvatan unos glukoze iz hrane.
Hormonski poremećaji: manjak hormona rasta, nedostatak ACTH, manjak glukagona, hipotireoza, nedostatak kortizola, izolovani i kombinovani poremećaji hipofize.
Ostali razlozi: greška u provođenju infuzione terapije, prekid u provođenju infuzijske terapije u pozadini visoke donacije glukoze, teške crevne infekcije, razmjene transfuzije krvi, peritonealne dijalize, terapije indometacinom, infuzija glukoze kroz uspostavljeni visoki kateter u pupčanoj arteriji.
Simptomi i znakovi hipoglikemije u novorođenčadi
U mnogim slučajevima se simptomi ne javljaju. Neuroglikopenski simptomi uključuju konvulzije, komu, cijanotične epizode, apneju, bradikardiju ili respiratorno zatajenje i hipotermiju.
Oprez: klinički simptomi mogu izostati kod teške hiperglikemije, stoga, u sumnjivim slučajevima, uvijek određuju GC!
- Apatija, oslabljena sisa (atipični simptomi hipoglikemije kod starije djece).
- Anksioznost, znojenje.
- Cerebralni grčevi.
- Tahikardija, fluktuacije krvnog pritiska.
- Napadi tahipne, apneje i cijanoze.
- Nagli prodoran krik.
Dijagnoza hipoglikemije kod novorođenčadi
- Noćne provjere glukoze.
Svi znakovi nisu nespecifični i javljaju se i kod novorođenčadi sa asfiksijom, sepsom, hipokalcemijom ili sindromom povlačenja opioida. Stoga, novorođenčad u riziku sa ili bez ovih simptoma zahtijeva trenutno testiranje glukoze u krevetu. Nenormalno niske razine potvrđuju se ispitivanjem uzorka venske krvi.
Oprez: hipoglikemija = upotreba u dijagnozi!
- Kako ?: Testne trake, koje se u praksi široko koriste za kontrolu glikemije, imaju odstupanja u donjem rasponu mjerenja od pokazatelja dobivenih metodom heksokinaze koja se koristi u laboratoriju, tj. Sve patološki niske vrijednosti glukoze iz rezultata mjerenja pomoću test traka trebaju odmah biti provjerava laboratorijskom metodom. Pravilo prakse: HA 4300 g pri rođenju, bebe od majke sa dijabetesom, nedonoščad.
- Kada? GC nadgledanje posta, 1/2, 1, 3 i 6 sati nakon porođaja, a zatim prema indikacijama.
Primarna dijagnoza: prvo isključite ne-metaboličke bolesti, poput sepse, malformacija.
Ponavljajuća hipoglikemija rezistentna na terapiju:
- određivanje na osnovu hipoglikemije ključnog metabolita P-hidroksibutirata, slobodnih masnih kiselina, laktata i gasova u krvi.
- daljnji algoritam diferencijalne dijagnostike.
- Ciljana dijagnoza - vođena od strane četiri podskupine.
Liječenje hipoglikemije kod novorođenčadi
- Dekstroza intravenski (za prevenciju i liječenje).
- Enteralna prehrana.
- Ponekad intramuskularni glukagon.
Novorođenčad s najviše rizika liječi se preventivno. Bebama žena sa dijabetesom koje koriste inzulin često se od rođenja daje 10% vodena otopina glukoze. Ostala novorođena djeca koja nisu bolesna trebala bi započeti rano učestalo hranjenje smjesama kako bi se osigurali ugljikohidrati.
Ako nivo glukoze padne na 120 ml / kg / dan za 6-8 hranjenja).
- Odmah glukozni bolus 3 ml / kg 10% glukoze, ponovite ako je potrebno.
- Nakon bolusa, održavajuća infuzija glukoze od 5 ml / kg / h 10% -tne otopine glukoze.
- Ne zaboravite na dodatnu oralnu subvenciju glukoze. Dodajte maltodekstrin u mlečnu smešu (on stimulira lučenje inzulina u manjoj mjeri nego iv glukoza).
- U nedostatku efekta: postupno povećanje iv subvencije glukoze za 2 mg / kg / min do maksimalno 12 mg / kg / min.
- Ako se uspjeh ne postigne nakon poduzimanja gornjih mjera: primjena gluonske rute: doza za zdravo novorođeno novorođenče (eutrofno) 0,1 mg / kg iv, s / c ili iv. Ne koristiti sa HH ili SGA!
Oprez: Stroga kontrola, jer je efekat kratkotrajan!
Oprez: veliki glukozni bolus → snažna stimulacija proizvodnje inzulina ↔ daljnji pad glikemije!
Ako efekat i dalje nije postignut:
- Okreotid (analog somatostatina) 2–20 mcg / kg / dan s / c za 3-4 injekcije, moguće je iv u predoperativnom periodu sa urođenim hiperinzulinizmom.
- Kao krajnje sredstvo: diazoksid, hlorotiazid.
Oprez: značajne fluktuacije u GC-u.
- Nifedipin.
- Već nekoliko dana hidrokortizon. Djelovanje: stimulacija glukoneogeneze. Smanjeni periferni unos glukoze. Prije toga, mjerena je razina kortizola i inzulina za hipoglikemiju.
Sažetak: oralna subvencija onoliko koliko je to moguće, u / u onoliko koliko je potrebno.
Prevencija hipoglikemije kod novorođenčadi
U trudnica sa dijabetesom, održavanje najvišeg nivoa glikemije, posebno u kasnoj trudnoći
Rano i redovito hranjenje od 3. sata života, prije svega HH i SGA.
Obratite pažnju na daljnje redovito hranjenje, uključujući i nakon pražnjenja (barem svaka 4 sata). U NN koji se pripremaju za iscjedak, u 18% slučajeva postoje epizode kasne hipoglikemije sa kašnjenjem u hranjenju.
Članci medicinskih stručnjaka
Hipoglikemija je razina glukoze u serumu manja od 40 mg / dl (manja od 2,2 mmol / l) u dugoročnoj ili manja od 30 mg / dl (manja od 1,7 mmol / l) u nedonoščadi. Faktori rizika uključuju preuranjenost i intrapartalnu asfiksiju. Najčešći uzroci su nedovoljne zalihe glikogena i hiperinsulinemija. Simptomi hipoglikemije uključuju tahikardiju, cijanozu, grčeve i apneju.
Dijagnoza hipoglikemije empirijski se sugerira i potvrđuje određivanjem nivoa glukoze. Prognoza ovisi o uzroku, liječenje je enteralna prehrana ili intravenska glukoza.
, , , , , ,
Šta uzrokuje hipoglikemiju u novorođenčadi?
Hipoglikemija u novorođenčadi može biti prolazna ili trajna. Uzroci prolazne hipoglikemije su nedovoljan supstrat ili nezrelost funkcije enzima, što dovodi do nedovoljnih zaliha glikogena. Uzroci trajne hipoglikemije su hiperinzulinizam, kršenje kontransularnih hormona i nasljedne metaboličke bolesti poput glikogenoze, oslabljena glukoneogeneza, oslabljena oksidacija masnih kiselina.
Neadekvatne zalihe glikogena pri rođenju često se nalaze kod prevremeno rođene djece s vrlo malom porođajnom masom, beba koja su mala po gestaciji zbog placentalne insuficijencije i beba koja je imala intrapartumsku asfiksiju. Anaerobna glikoliza iscrpljuje zalihe glikogena kod takve djece, a hipoglikemija se može razviti bilo kada u prvih nekoliko dana, posebno ako se održava dug interval između hranjenja ili je unos hranjivih sastojaka nizak. Zbog toga je održavanje unosa egzogene glukoze važno za sprečavanje hipoglikemije.
Prolazni hiperinzulinizam najčešće se javlja kod djece majki s dijabetesom. Često se javlja i sa fiziološkim stresom u djece male gestacije. Manje uobičajeni uzroci uključuju hiperinzulinizam (prenosi ga autosomno dominantno i autosomno recesivno nasljeđivanje), tešku fetalnu eritroblastozu, Beckwith-Wiedemannov sindrom (u kojem je hiperplazija otočnih stanica kombinirana sa znakovima makroglossije i pupčane hernije). Hiperinsulinemiju karakterizira brzi pad serumske glukoze u prva 1-2 sata nakon rođenja, kada prestaje stalna opskrba glukozom kroz placentu.
Hipoglikemija se takođe može razviti ako se naglo zaustavi intravenska primjena otopine glukoze.
Simptomi hipoglikemije u novorođenčadi
Mnoga djeca nemaju simptome hipoglikemije. Produljena ili teška hipoglikemija izaziva i vegetativne i neurološke znakove centralnog porijekla. Vegetativni znakovi uključuju znojenje, tahikardiju, slabost i zimicu ili drhtavicu. Centralni neurološki znaci hipoglikemije uključuju konvulzije, komu, epizode cijanoze, apneju, bradikardiju ili respiratorni distres, hipotermiju. Primjećuju se letargija, loš apetit, hipotenzija i tahipneja. Sve manifestacije nisu nespecifične i zapažene su i kod novorođenčadi koje imaju asfiksiju, sepsu ili hipokalcemiju ili sindrom povlačenja opioida. Zbog toga, pacijenti u riziku sa ili bez ovih simptoma zahtijevaju trenutno praćenje kapilarne glukoze u krvi. Nenormalno niska razina potvrđena je određivanjem glukoze u venskoj krvi.
Liječenje hipoglikemije kod novorođenčadi
Većina dojenčadi visokog rizika liječi se preventivno. Na primjer, djeca žena sa šećernom bolešću ovisnom o inzulinu često dobivaju intravensku infuziju 10% -tne otopine glukoze odmah nakon rođenja ili im se daje glukoza oralno, kao i pacijentima koji su duboko preuranjeni ili djeci sa respiratornim distres sindromom. Bebe u riziku trebaju dobiti rano, često hranjenje smjese, kako bi im omogućile ugljikohidrate.
U svako novorođenče čija razina glukoze padne manje od ili jednaka 50 mg / dl, potrebno je započeti odgovarajući tretman enteralnim hranjenjem ili intravenskom primjenom otopine glukoze u koncentraciji do 12,5%, brzinom od 2 ml / kg više od 10 minuta. koncentracije se po potrebi mogu davati kroz centralni kateter. Zatim infuzija treba nastaviti brzinom kojom se osigurava isporuka 4-8 mg / (kg min) glukoze, tj. 10% -tne otopine glukoze brzinom otprilike 2,5-5 ml / (kg h). Potrebno je pratiti serumsku glukozu radi kontrole brzine infuzije. S poboljšanjem stanja novorođenčeta, enteralno hranjenje može postepeno zamijeniti intravensku infuziju, dok koncentracija glukoze i dalje ostaje kontrolirana. Intravenozna infuzija glukoze uvijek se treba postepeno smanjivati, jer naglo povlačenje može uzrokovati hipoglikemiju.
Ako je teško pokrenuti intravensku infuziju kod novorođenčadi s hipoglikemijom, glukagon u dozi od 100-300 µg / kg intramuskularno (maksimalno 1 mg) obično brzo povećava razinu glukoze, taj učinak traje 2-3 sata, s izuzetkom novorođenčadi s iscrpljenjem zaliha glikogena. Hipoglikemija, vatrostalna do infuzije glukoze, može se liječiti hidrokortizonom u dozi od 2,5 mg / kg intramuskularno 2 puta dnevno. Ako je hipoglikemija otporna na liječenje, potrebno je isključiti druge uzroke (na primjer, sepsu) i, eventualno, propisati endokrinološki pregled kako bi se otkrio trajni hiperinzulinizam i oslabljena glukoneogeneza ili glikogenoliza.
Prolazna hipoglikemija: uzrokuje u novorođenčadi
Kisik i glukoza su glavni izvori života za tijelo.Nakon hiperbilirubinemije, neonatalna hipoglikemija smatra se drugim faktorom koji zahtijeva dugotrajan boravak bebe u bolnici nakon rođenja. Dijete s takvom dijagnozom zahtijeva detaljan pregled, jer mnoge bolesti mogu biti praćene hipoglikemijom.
I vrlo nizak šećer u krvi novorođenčeta i djeteta prve godine života smatra se vrlo opasnim stanjem za zdravlje. Značajno utječe na prehranu mozga i svih tkiva.
Prolazna (prolazna) neonatalna hipoglikemija
Kad se dijete rodi, doživljava veliki stres. Tokom porođaja i tokom prolaska djeteta kroz porođajni kanal majke, glukoza se u jetri oslobađa glukoze, a kod djece je poremećena norma šećera u krvi.
Ovo je potrebno kako bi se spriječilo oštećenje moždanog tkiva bebe. Ako dijete ima niske rezerve glukoze, u njegovom tijelu se razvija prolazna hipoglikemija.
Ovo stanje ne traje dugo, jer se zahvaljujući mehanizmima samoregulacije nivoa glukoze u krvi njegova koncentracija brzo vraća u normalu.
Često se ovo stanje može razviti zbog nemarnog stava medicinskog osoblja (hipotermija), što se posebno odnosi na nedonoščad ili djecu s vrlo malom težinom. Sa hipotermijom se kod jake bebe može pojaviti hipoglikemija.
Gestacijski
Dugotrajno zdrava djeca imaju velike zalihe glikogena u jetri. Lako omogućava bebi da se nosi sa stresovima povezanim sa rođenjem. Ali ako je intrauterini razvoj fetusa nastavio bilo kakvim abnormalnostima, hipoglikemija kod takvog djeteta traje mnogo duže i zahtijeva dodatnu korekciju upotrebom lijekova (primjena glukoze).
Produljena hipoglikemija razvija se prvenstveno kod prijevremeno rođene bebe s malom težinom i kod dugotrajne bebe.
Ta grupa novorođenčadi po pravilu ima niske rezerve proteina, masnog tkiva i jetrenog glikogena.
Pored toga, zbog nedostatka enzima u takve djece, mehanizam glikogenolize (raspada glikogena) primjetno je smanjen. One zalihe koje su primljene od majke brzo se troše.
Važno! Posebna se pažnja posvećuje onoj djeci koja se rađaju ženama s dijabetesom. Obično su te bebe vrlo velike, a koncentracija glukoze u njihovoj krvi smanjuje se vrlo brzo. To je zbog hiperinsulinemije.
Novorođena djeca rođena u prisutnosti Rhesusovog sukoba imaju iste probleme. Ispada da sa kompliciranim tipovima seroloških sukoba može nastati hiperplazija ćelija gušterače, koja proizvodi hormon inzulin. Kao rezultat toga, tkiva apsorbiraju glukozu mnogo brže.
Perinatalni
Stanje novorođenčeta procenjuje se na Apgarsovoj skali. Ovako se određuje stepen dečije hipoksije. Prije svega, djeca pate od hipoglikemije, čije je rođenje bilo brzo i praćeno velikim gubitkom krvi.
Hipoglikemijsko stanje se razvija i kod dece sa srčanim aritmijama. Takođe, doprinosi korišćenju određenih lekova od majke tokom trudnoće.
Ostali uzroci prolazne hipoglikemije
Prolaznu hipoglikemiju vrlo često izazivaju različite infekcije. Bilo koja od njegovih vrsta (patogen nije važan) dovodi do hipoglikemije. To je zbog činjenice da se velika količina energije troši za borbu protiv infekcije. A, kao što znate, glukoza je izvor energije. Jačina hipoglikemijskih znakova novorođenčadi ovisi o težini osnovne bolesti.
Druga velika grupa čine novorođenčad koja imaju urođene srčane mane i krvotok. U takvoj situaciji hipoglikemija izaziva lošu cirkulaciju krvi u jetri i hipoksiju. Potreba za injekcijama inzulina nestaje u bilo kojem od ovih slučajeva, pod uvjetom pravovremenog uklanjanja sekundarnih poremećaja:
- zastoj cirkulacije
- anemija
- hipoksija.
Trajna hipoglikemija
Tokom mnogih bolesti u tijelu dolazi do kršenja metaboličkih procesa. Postoje situacije u kojima nastaju nepovratni nedostaci koji ometaju normalan razvoj bebe i ugrožavaju njegov život.
Takva djeca nakon detaljnog pregleda pažljivo odabiru odgovarajuću prehranu i medicinski tretman. Bebe koje pate od urođene galaktosemije, njegove manifestacije osjećaju se od prvih dana života.
Nešto kasnije djeca razvijaju fruktozemiju. To je zbog činjenice da se fruktoza nalazi u mnogim povrćem, medu, sokovima, a ti se proizvodi unose u prehranu djeteta mnogo kasnije. Prisutnost obje bolesti zahtijeva strogu dijetu za život.
Razvoj hipoglikemije može pokrenuti neke hormonske poremećaje. Na prvom mjestu u tom pogledu je insuficijencija hipofize i nadbubrežne žlijezde. U sličnoj situaciji dijete je stalno pod nadzorom endokrinologa.
Simptomi ovih patologija mogu se pojaviti i kod novorođenčadi i u kasnijoj dobi. Sa rastom ćelija gušterače povećava se količina inzulina i, shodno tome, smanjuje se koncentracija glukoze u krvi.
Ispraviti ovo stanje tradicionalnim metodama je nemoguće. Efekat se može postići jedino operativnim zahvatom.
Hipoglikemija i njeni simptomi
- Brzo disanje.
- Osjećaj anksioznosti.
- Prekomjerna uzbudljivost.
- Tremor udova.
- Neopisivi osjećaj gladi.
- Konvulzivni sindrom.
- Kršenje disanja dok se potpuno ne zaustavi.
- Letargija.
- Mišićna slabost.
- Pospanost.
Za dijete su grčevi i problemi s disanjem najopasniji.
Najčešće se hipoglikemija bilježi prvog dana života bebe.
Dijagnoza bolesti
U djece prve godine života i novorođenčadi uzimaju se sljedeći testovi za dijagnosticiranje akutne ili dugotrajne hipoglikemije:
- koncentracija glukoze u krvi,
- pokazatelj slobodnih masnih kiselina,
- određivanje nivoa insulina,
- određivanje nivoa hormona rasta (kortizola),
- broj ketonskih tela.
Ako je dijete u riziku, istraživanje se vrši u prva 2 sata njegovog života. Na osnovu ovih pokazatelja određuje se priroda i stepen neonatalne hipoglikemije što omogućava propisati adekvatan tretman za bebu.
Ko je u riziku
Hipoglikemija se može pojaviti kod svakog djeteta, ali još uvijek postoji određena rizična skupina koja uključuje djecu:
- gestacijski nezreli
- preuranjen
- sa znakovima hipoksije,
- rođena majkama sa šećernom bolešću.
Kod takve novorođenčadi nivo šećera u krvi se određuje odmah nakon rođenja (unutar 1 sata života).
Veoma je važno brzo identificirati hipoglikemiju kod novorođenčadi, jer će pravovremeno liječenje i prevencija zaštititi bebu od razvoja ozbiljnih komplikacija ovog stanja.
Ključno je za poštovanje principa perinatalnog razvoja. Potrebno je što prije započeti s dojenjem, spriječiti razvoj hipoksije i spriječiti hipotermiju.
Prije svega, kod neonatalne hipoglikemije pedijatri ubrizgavaju 5% otopinu glukoze intravenski. Ako je beba već veća od jednog dana, koristi se 10% -tna otopina glukoze. Nakon toga provode se kontrolni testovi krvi uzete iz pete novorođenčeta odmah na test traku.
Uz to, djetetu se daje piće u obliku otopine glukoze ili mu se dodaje u mliječnu smjesu. Ako ovi postupci ne donose željeni učinak, koristi se hormonsko liječenje glukokortikoidima. Jednako je važno utvrditi uzrok hipoglikemije, to omogućava pronalaženje efikasnih metoda za njeno uklanjanje.
Hipoglikemija u dojenčadi
 Postoje odstupanja u sadržaju glukoze u djece u krvi prilikom rođenja. Najveća rizična skupina među novorođenčadi su nedonoščad. Što je manje tjedana plod, to više nije spreman za samostalan život. Nizak nivo šećera tada ukazuje ne samo na prisutnost hipoglikemije, već i na ozbiljnije komplikacije. Ako je razina glukoze u novorođenčeta ispod 2,2 mmol / l, to je za liječnike i roditelje alarmantni znak.
Postoje odstupanja u sadržaju glukoze u djece u krvi prilikom rođenja. Najveća rizična skupina među novorođenčadi su nedonoščad. Što je manje tjedana plod, to više nije spreman za samostalan život. Nizak nivo šećera tada ukazuje ne samo na prisutnost hipoglikemije, već i na ozbiljnije komplikacije. Ako je razina glukoze u novorođenčeta ispod 2,2 mmol / l, to je za liječnike i roditelje alarmantni znak.
Slobodne masne kiseline koriste se kao gorivo u jetri, srcu i skeletnim mišićima ili postaju jetra u lipoproteinima vrlo male gustoće. Neki izvještaji pokazali su smanjenje tolerancije na intravenske lipidne emulzije u male djece gestacijske dobi i novorođenčadi mlađe od 32 tjedna gestacije. To se obično postiže opskrbom lipidima u roku od 24 sata. Nije potreban „prozor“ bez lipida, tokom koga se ovi hranjivi sastojci ne daju za pročišćavanje lipida u krvi.
Obe sadrže istu količinu fosfolipidnog emulgatora i glicerola u žumancetu. Međutim, svaki od njih sadrži više fosfolipida nego što je potrebno za emulgiranje triglicerida, višak se pretvara u loše čestice u trigliceride s fosfolipidnim slojevima i poznat je kao liposomi. Za bilo koju dozu triglicerida potrebno je unijeti volumen emulzije dva puta na 10% u odnosu na 20%, dakle, za fiksnu količinu triglicerida povećava se emulzija za najmanje 10% i eventualno do četiri puta više liposoma od emulzije na 20%.
Novorođenčad s nepriznatom ili izraženom hipoglikemijom često ne preživi porođaj. To je jedan od najčešćih uzroka smrtnosti djece. Uz ispravnu dijagnozu, djetetu se mora odmah propisati liječenje. Ali čak i ako se djetetu na vrijeme pruži pomoć, a preživi, posljedice mogu biti gorke. Deo ovih beba ima cerebralnu paralizu. Uporedo s ovom bolešću ponekad je prati mentalna zaostalost i nerazvijenost, što se može razmotriti mnogo kasnije. Ovo je teška dijagnoza, kako za dijete, tako i za cijelu porodicu. Trebat će dugo liječenje, koristeći najmodernije tehnike.
Pokazalo se da je 10% emulzija povezana s višim trigliceridima u plazmi i nakupljanjem holesterola i fosfolipida u krvi prijevremeno rođene djece, možda kao rezultat većeg sadržaja fosfolipida. Smatra se da se višak fosfolipidnih liposoma u 10% emulziji natječe s česticama bogatim trigliceridima da se vežu na mjesta lipaze, što rezultira sporom hidrolizom triglicerida. Nedavno je na raspolaganju 10% lipidnih emulzija s polovicom ranije korištenog fosfolipidnog emulgatora.
U studiji na prijevremeno rođenim bebama dobro su ih podnosili, bez patološkog povećanja koncentracije triglicerida ili holesterola u serumu. Postoje izvještaji o štetnim nuspojavama intravenskih lipidnih emulzija, koji uključuju zamjenu indirektnog bilirubina sa mjesta vezivanja u albiminima, što povećava rizik od razvoja jezgra, supresije imunološkog sistema, infekcije koagulazno negativnim stafilokokom i mikozom, trombocitopenijom i nakupljanjem lipida u makrofagama i alveolarima, koji plućna razmena gasa.
Kako odrastaju, šećer u krvi kod dojenčadi mora biti u skladu s općenito prihvaćenom normom za odrasle. U slučaju odstupanja od procijenjenih granica od 3,1 do 5, 5 mmol l, hitno je provesti dijagnozu i pregled bebe kako bi se utvrdili uzroci pogoršanja testova. Što se prije testira krv na sadržaj šećera u novorođenčadi i, ako bude potrebno, započinje intenzivno liječenje i uvođenje intravenske infuzije glukoze, više se nade da će se beba spasiti.
Uvođenjem lipida novorođenčadi s hiperbilirubinemijom nudi se pažljivo praćenje triglicerida u plazmi. Lipidne infekcije mogu imati pozitivan učinak. Istodobna primjena lipidne emulzije ima blagotvoran učinak na vaskularni endotel perifernih vena što dovodi do dužeg perioda propusnosti vena. Stoga, lipidna venoza može povećati učinak fototerapije i biti koristan dodatak tome. Suzbijanje imunoloških funkcija i povećan rizik od sepse obično su povezani s primjenom intravenskih lipidnih emulzija.
Hipoglikemija novorođenčadi

Nakon rođenja djeteta njegove energetske potrebe u početku se pokriva majčinom glukozom koja se sačuvala čak i u pupčanoj veni, a glukoza nastala kao rezultat glikogenolize. Međutim, zalihe glikogena se brzo iscrpljuju, a kod novorođenčadi se primjećuje pad koncentracije glukoze u krvi već u prvom ili drugom satu života.
Njen najmanji sadržaj pada na prvih 30-90 minuta. U zdravih punoljetnih beba koje su primale enteralnu ishranu u prva 4 sata života, postepeno povećanje glukoze u krvi počinje od 2. sata i dostiže do 4. sata prosječno više od 2.2 mmol / L, a do kraja prvog dana - preko 2, tj. 5 mmol / l.
Treba napomenuti da su novorođena djeca, uključujući nedonoščad, sposobna aktivno proizvoditi i iskoristiti glukozu, pa njeno nastajanje može odvijati prilično intenzivno.
Međutim, općenito, regulacija glukoze u krvi u prvom tjednu života nije stabilna, što se očituje u njenim razlikama od hipoglikemije do prolazne hiperglikemije.
Hipoglikemija novorođenčadi može utjecati na mozak (od žarišne do difuzne promjene), stoga su kriteriji za njegovo utvrđivanje od velike praktične važnosti.
Trenutno je većina neonatologa mišljenja da bi se kriterij hipoglikemije novorođenčadi trebao smatrati smanjenjem glukoze u krvi ispod 2 mmol / l u prva 2-3 sata života i manje od 2,22 mmol / l kasnije. Ovaj indikator važi podjednako za prevremeno rođene i prevremeno rođene bebe.
Prema patogenetskom znaku hipoglikemije, novorođenčad se dijeli na prolazna i perzistentna. Prvi su obično kratkotrajni, obično su ograničeni na prve dane života, a nakon korekcije ne zahtijevaju dugotrajno preventivno liječenje, njihovi uzroci ne utječu na temeljne procese metabolizma ugljikohidrata.
Perzistentna hipoglikemija novorođenčadi temelji se na urođenim abnormalnostima praćenim organskim poremećajima ugljikohidrata ili drugim vrstama metabolizma i zahtijevaju dugotrajnu terapiju održavanja glukoze. Ovaj oblik hipoglikemije jedan je od simptoma druge osnovne bolesti i ne bi ga trebalo prepoznavati s hipoglikemijom novorođenčadi bez obzira u kojem se danu života otkriva.
Razlozikoje uzrokuju prolaznu hipoglikemiju novorođenčadi, uvjetno dijelimo u tri skupine.
Prvi uključuje faktore koji utječu na kršenje metabolizma ugljikohidrata u trudnica: dijabetes ovisan o inzulinu ili uzimanje trudnica malo prije porođaja velike količine glukoze.
Druga grupa odražava čisto neonatalne probleme: intrauterina pothranjenost ploda, asfiksija tokom porođaja, hlađenje, infekcija i nedovoljna prilagodba vangraničnom životu.
U treću skupinu spadaju jatrogeni uzroci: oštar prekid dugotrajne infuzije koja sadrži veliku količinu otopine glukoze, intravenska primjena indometacina nad otvorenim arteriosusom duktusa i primjena inzulina s produljenim djelovanjem u liječenju prirođenog dijabetesa.
Intrauterusna hipotrofija je najčešći uzrok prolazne hipoglikemije. Njegova geneza nastaje usled brzog iscrpljivanja glikogena. Takvim pacijentima je prikazana duža infuzijska terapija.
Između prolazne hipoglikemije novorođenčadi i trajne hipoglikemije povezane s kongenitalnim anomalijama postoje intermedijarni oblici u kojima se primjećuje dugotrajna i perzistentna hipoglikemija, kod kojih je jedan (prijestolji nisu povezani s urođenim anomalijama i nije uzrokovan prolaznim hiperinzulinizmom, a s druge - koji zahtijeva glukozu da se normalizira krvi kod primjene infuzione terapije vrlo visoke koncentracije glukoze, preko 12-15%. Za normalizaciju metabolizma ugljikohidrata kod takve djece potreban je 10-dnevni kurs Solu Cortef.
Simptomi hipoglikemije u novorođenčadi
U novorođenčadi se razlikuju dva oblika hipoglikemije: simptomatska i asimptomatska. Potonje se manifestuje samo smanjenjem glukoze u krvi.
Kliničke manifestacije simptomatske hipoglikemije treba smatrati napadom, a nekoliko simptoma samo po sebi bez intravenske, oralne primjene glukoze ili pravodobnog povezivanja s hranjenjem ne odlazi.
Simptomi koji su primijećeni kod hipoglikemije nisu specifični, mogu se podijeliti na somatske (kratkoća daha, tahikardiju) i neurološke. Potonji se sastoje od dvije heterogene skupine.
Prvi uključuje znakove uzbuđenja centralnog nervnog sistema (razdražljivost, trzanje, drhtanje, grčevi, nistagmus), drugi - simptome depresije (mišićna hipotenzija, nedostatak vježbe, opća letargija, napadi apneje ili epizode cijanoze, gubitak svijesti).
Najveća manifestacija napada hipoglikemije u prvoj grupi simptoma su konvulzije, u drugoj - koma.
Simptomatska hipoglikemija novorođenčadi može se razvijati postepeno i brisati, bez jasnih manifestacija ili se odvija kao akutni napad s brzim, naglim napadom. Kliničke manifestacije hipoglikemije ovise o brzini smanjenja glukoze i razlici u njezinoj razini, što su ove promjene izraženije, svjetlija je slika.
U vezi s tim, vrlo je ilustrativan razvoj hipoglikemijskog napada u novorođenog djeteta na pozadini produženog inzulina u liječenju urođene dijabetesa: nagli razvoj, opća mišićna hipotenzija, adinamija, gubitak svijesti, koma.
Odbrojavanje traje nekoliko sekundi, a isti brzi odgovor na mlazni intravenski rastvor glukoze.
Naravno, kliničke manifestacije hipoglikemije novorođenčadi na pozadini primjene inzulina znatno su svjetlije, ali primijetili smo približno istu sliku u pomalo opuštenoj verziji, čak i bez njegove upotrebe.
Uobičajeno je da simptomatska prolazna hipoglikemija novorođenčadi s razvijenom kliničkom slikom u obliku izrazitog napada tijekom liječenja 10% -tnom otopinom glukoze brzo prestaje i više se ne nastavlja te su samo kod nekih bolesnika mogući pojedinačni ili višestruki recidivi.
Asimptomatski oblik, prema stranim autorima, javlja se u više od polovine slučajeva prolazne hipoglikemije novorođenčadi.
Veliki postotak asimptomatskih oblika prolazne hipoglikemije u novorođenčadi i povoljna naknadna prognoza u te djece očigledno odražavaju odsutnost jasne povezanosti između vrijednosti šećera u krvi u krvnom serumu uzete iz pete i njegove koncentracije u arterijama mozga i CSF-a.
Potonji određuju pravu zasićenost mozga glukozom. Povećana potražnja za glukozom u mozgu novorođenčadi i njena dobra probavljivost u njoj također preraspodjeljuju koncentraciju šećera između mozga i periferije.
Dijagnoza simptomatske hipoglikemije novorođenčadi s njenim blagim manifestacijama može predstavljati određene poteškoće, budući da njeni urođeni simptomi nisu specifični i mogu se jednako pojaviti i u ostalim patologijama, uključujući pridružene. Dva su uslova potrebna za njegovu izjavu: sadržaj glukoze je niži od 2,2-2,5 mmol / l i nestanak simptoma, koji su nakon intravenske primjene glukoze smatrani „hipoglikemijskim“.
Prognoza
Simptomatska hipoglikemija novorođenčadi može dovesti do različitih oštećenja mozga. U ovom slučaju od značaja su priroda napada (konvulzije, sindrom depresije), njegovo trajanje i učestalost. Kombinacija ovih faktora čini prognozu ozbiljnijom.
Djeci koja su u riziku od razvoja prolazne hipoglikemije u novorođenčadi treba se dati profilaktička intravenska infuzija glukoze od prvih sati života, bez obzira da li su imali test šećera u krvi ili ne.
Grupu rizika čine:
- novorođenčad s neuhranjenošću,
- bebe od majki sa dijabetesom tipa 1,
- velika djeca prema gestacijskoj dobi ili težina rođenja preko 4 kg,
- djeca koja svojim stanjem neće moći primati enteralnu prehranu.
Sa slijepim imenovanjem infuzije, koncentracija glukoze u njoj ne smije prelaziti 4-5 mg / (kg-min), što je za 2,5% otopinu glukoze 2,5-3 ml / kg / h. Daljnja taktika ovisi o glukozi.
Uz asimptomatsku hipoglikemiju, prijevremeno rođena djeca trebaju primati infuzijsku terapiju s 10% otopinom glukoze od 4-6 ml / kg / h.
Kod simptomatske hipoglikemije daje se 10% -tna otopina glukoze u dozi od 2 ml / kg po 1 minutu, zatim brzinom od 6-8 mg / kg / min.
Liječenje asimptomatske i posebno simptomatske hipoglikemije novorođenčadi treba izvesti pod nadzorom sadržaja šećera najmanje 3 puta dnevno. Nakon postizanja razine šećera u rasponu od 3,5-4 mmol / L, brzina infuzije se postepeno smanjuje, a kad se stabilizira na ove vrijednosti, primjena potpuno prestaje.
Nedostatak efekta terapije dovodi u sumnju prisutnost normalne prolazne hipoglikemije u novorođenčadi. Takvoj djeci je potreban dodatni pregled kako bi se isključili urođene malformacije sa sekundarnom hipoglikemijom.
Uzroci, posledice i lečenje hipo- i hiperglikemije u novorođenčadi

Hipoglikemija u novorođenčadi je prilično rijetko stanje, ako ne govorimo o prolaznoj kategoriji ove patologije.
Većina trudnica ne zamišlja da snižavanje ili podizanje glukoze na kritične razine predstavlja ogromnu opasnost za razvoj bebe.
Međutim, problemi se mogu izbjeći ako znate kakve simptome ima hipoglikemija, kako kod odrasle osobe, tako i kod tek rođene osobe. Važno je znati koje se mjere koriste za normalizaciju stanja.
Učinak trudnoće na glukozu
Bilo koja mama tokom trudnoće sigurno će razmišljati o zdravlju djeteta. Međutim, ona ne obraća uvijek pažnju na ovisnost ploda o svom stanju.
Zbog prekomjernog debljanja, žena može složiti i odbiti jesti ili slijediti dijetu bez savjetovanja sa stručnjakom. U tom se slučaju ravnoteža ugljikohidrata može uvelike promijeniti.
Ženska hormonska pozadina tokom trudnoće trpi velike promjene, na primjer, gušterača počinje proizvoditi više inzulina pod utjecajem estrogena i prolaktina, dok ljudi koji su daleko od bolesti poput dijabetesa ne uspijevaju uvijek shvatiti da nivo glukoze neumoljivo pada.
U teškim slučajevima, ako postoji opasnost od razvoja stanja poput hipoglikemije u trudnica, patit će svi unutarnji organi, postoji velika vjerojatnost prijetnje fizičkom i psihičkom stanju ne samo fetusa, već i majke.
Ili obrnuto, mama zbog stalne želje da jede nešto neobično, dobija na težini i sama sebi krši hormonsku ravnotežu, te na taj način provocira razvoj dijabetesa. A isto tako, kao i u prvom slučaju, nije uvijek moguće primijetiti porast šećera - hiperglikemija tokom trudnoće također je opasna.
Ali dijete razvija i prima sve potrebne tvari od majke, višak ili nedostatak glukoze može negativno utjecati na njegovo zdravlje. Pošto još ne može sam kontrolirati hormone pankreasa.
Hiperglikemija u trudnica može dovesti do hiperglikemije novorođenčadi i razvoja dijabetesa kod beba od rođenja.
Zbog toga je tako važno kontrolirati prehranu buduće majke, pratiti nivo šećera, posebno ako ona već ima dijagnozu šećerne bolesti ili postoji mogućnost kršenja drugih metaboličkih procesa.
Morate slušati i stanje vlastitog tijela, primjećujući pretjerani umor, stalnu žeđ, potrebno je posavjetovati se s liječnikom koji vodi trudnoću.
Tek rođen - već je problem
Problemi s razinom šećera u krvi kod zdrave novorođenčadi nisu tako česti. Obično se hiperglikemija novorođenčadi ili hipoglikemija odnosi upravo na nedonoščad s malom tjelesnom težinom.
Potrebno je uzeti u obzir činjenicu da postoji prolazna hipoglikemija novorođenčadi (koja je prolazna) - normalno stanje u prvim satima djetetovog života.
Budući da tijelo još nije razvilo vlastitu glukozu, u prvim minutama života koristi rezervu nakupljenu u jetri. Kad se opskrba potroši i odgodi hranjenje, razvija se manjak šećera. Obično se za nekoliko sati ili dana sve vrati u normalu.
Odmah se vidi kada glukoza nije dovoljna
Prerano novorođenče ima veću vjerojatnost da će razviti hipoglikemiju, dok postoje brojni znakovi ovog stanja.
Simptomi po kojima se može sumnjati u hipoglikemiju su sljedeći:
- slab plač pri rođenju
- slab sisalni refleks,
- pljuvanje
- cijanoza
- grčevi
- apneja
- smanjen tonus očnih mišića,
- neusklađeni pokreti očne jabučice,
- opća letargija.
Hipoglikemijski simptomi uključuju i pojačano znojenje sa suvom kožom, visok krvni pritisak, poremećaj srčanog ritma.
Budući da se ne mogu pojaviti svi simptomi hipoglikemije, potrebno je redovno uzimanje krvi radi dijagnoze, jer takvi znakovi mogu govoriti i o drugim ozbiljnijim patologijama.
Koji su uzroci patologije?
Čimbenici rizika za bolesti uvijek se uzimaju u obzir u upravljanju bilo kojom trudnoćom i pri rođenju.
Ako postoje znakovi hipoglikemije, stručnjaci, prije svega, utvrđuju uzroke razvoja opasne patologije tako da na temelju dobivenih informacija odaberu pravi tretman.
Hipoglikemija se obično razvija iz sljedećih razloga:
- Prisutnost dijabetesa kod žene u porođaju, kao i upotreba hormonskih lijekova od strane nje. Postoji rana prolazna hipoglikemija, počevši od 6-12 sati života bebe.
- Prevremena ili višestruka trudnoća s masom djece ispod 1500 g. Može se dogoditi u roku od 12-48 sati. Najopasnije je rođenje bebe u 32. sedmici trudnoće.
- Problemi rođenja (asfiksija, ozljede mozga, krvarenja). Hipoglikemija se može razviti u bilo kojem trenutku.
- Problemi s hormonskom pozadinom djeteta (poremećaji rada nadbubrežne žlijezde, hiperinzulinizam, tumori, poremećena sinteza proteina i ugljikohidrata). Obično nivo šećera opadne nedelju dana nakon rođenja.
Kod djece u riziku krv se uzima za analizu svaka 3 sata prva 2 dana života, tada se smanjuje broj oduzimanja krvi, ali se razina šećera prati najmanje 7 dana.
Normalizacija
Obično se ne zahtijevaju nikakve terapijske manipulacije, ali u kritičnim situacijama, kada nedostatak glukoze može dovesti do poremećaja živčanog sistema, pribjegavajte hitnoj pomoći.
Ako se stanje nakon nekoliko dana ne vrati u normalu, ne govorimo o prolaznoj, nego o kroničnoj hipoglikemiji koja može biti nasljedna ili urođena u prirodi i rezultat je teškog poroda s traumom.
Ako je hipoglikemija novorođenčadi prolazna i nema očitih znakova koji ometaju život, prema člancima AAP-a (Američka akademija za pedijatriju), korišteni tretman daje isti rezultat kao i nedostatak terapije.
Prema utvrđenim mjerama liječenja SZO, potrebno je da novorođenče redovito prima potrebnu količinu hrane, bez obzira na terapiju koja sadrži glukozu.
Štoviše, ako dijete stalno pljuje ili nema sisaljke, koristi se hranjenje kroz cijev.
U tom slučaju novorođenče se može hraniti i majčinim mlijekom i smjesom.
Kad su razine šećera ispod kritične norme, koristi se intramuskularna ili intravenska primjena lijekova za povećanje šećera.
U tom se slučaju najmanja moguća količina glukoze u početku koristi intravenski, uz minimalnu brzinu infuzije, ako istodobno nema učinka, brzina se povećava.
Za svako dijete biraju se pojedinačni lijekovi i njihove doze. Ako intravenska primjena glukoze ne daje željeni rezultat, provodi se terapija kortikosteroidima.
Štoviše, ako se normoglikemija duže vrijeme ne uspostavi, dijete se ne otpušta s neonatalnog odjela, uzimaju se dodatni testovi i odabira se potrebna terapija.
Normoglikemija se uspostavlja ako se nivo glukoze ne promijeni 72 sata bez upotrebe lijekova.
Pažnja! Opasnost!
Prolazna hipoglikemija kod novorođenčadi obično nema opasne posljedice za tijelo i brzo prolazi.
Tada kao trajna hipoglikemija tokom trudnoće i odmah nakon rođenja može ozbiljno utjecati na fizički, mentalni i mentalni razvoj djece.
Obično patološki nizak šećer u krvi može dovesti do ovog ishoda:
- mentalna nerazvijenost
- tumori mozga
- razvoj epileptičnih napada,
- razvoj Parkinsonove bolesti.
Takođe, najopasnija stvar koja može sniziti šećer je smrt.
Trudnoća je prekrasan period života i prilika da se djetetu pruže svi potrebni korisni elementi, a istovremeno ga štite od opasnosti.
Isto se odnosi na prevenciju hipoglikemije ili održavanje potrebnog stanja i majke i ploda tokom trudnoće i kod novorođenčadi.
Pitajte autoru pitanje u komentarima
Hipoglikemija novorođenčadi

Hipoglikemija novorođenčeta je vrlo opasna pojava. Upravo ona se smatra jednim od najčešćih uzroka razvoja teških poremećaja centralnog nervnog sistema, kao i smrtnosti novorođenčadi. Srećom, nastaje prilično rijetko - medicina bilježi 1-3 slučaja na tisuću novorođenčadi.
Treba znati da se problem može na vrijeme spriječiti ili prepoznati na vrijeme - tada će postupak liječenja hipoglikemije biti brži i uspješniji.
Šta je novorođenačka hipoglikemija?
Govoreći o hipoglikemiji kod novorođenčadi, govorimo o nedovoljnom nivou glukoze u serumu i plazmi. Na jeziku brojeva, ovu situaciju opisuju sljedeći pokazatelji: 2,2 mmol / L, odnosno 2,5 mmol / L, respektivno.
Hipoglikemija je privremena i trajna. Privremena hipoglikemija dijagnosticirana je u bolnici, jer se razvija u prvih 6-10 sati nakon rođenja bebe. U ovom slučaju prognoza je što povoljnija - problem brzo propada. Ne ostavljajući traga u obliku neuroloških poremećaja.
Najčešće ova bolest pogađa prerano rođenu djecu, među ostalim faktorima rizika valja istaknuti sljedeće probleme.
- Oslabljen metabolizam ugljikohidrata u majci,
- Žene sa dijabetesom
- Ostale poteškoće u prenošenju ploda,
- Problematična isporuka
- Hiperinzulinizam
- Kršenje nadbubrežne žlezde kod novorođenčadi,
- Patologije koje je beba nasledila.
Dijagnozu hipoglikemije postavlja samo ljekar na osnovu laboratorijskog testa. Prvi testovi novorođenčeta u riziku uključuju uzorkovanje krvi za ovaj test. Uzimaju se prvih sat vremena nakon rođenja, a zatim još dva dana svaka 3 sata.Da biste uklonili sve sumnje, mali pacijent ostaje pod nadzorom još dva dana, tokom kojih se analiza uzima svakih 6 sati.
Simptomi i liječenje hipoglikemije u novorođenčadi
Preliminarna dijagnoza hipoglikemije kod novorođenčadi može se obaviti bez testova. Simptomi bolesti uključuju sljedeće manifestacije.
- Kod djeteta se smanjuje tonus očnih mišića, nestaje okulocefalni refleks novorođenčeta, oči se kreću u krugu u plutajućoj putanji.
- Beba se osjeća slabo, pa odbija čak i hranu. Sisa slabo, jede, pljune. Dijete postaje razdražljivo, nervozno, letargično ili, obrnuto, previše uzbuđeno. Dolazi do nerazumnog visokofrekventnog plača i drhtanja mišića.
- Tjelesna temperatura djeteta postaje nestabilno, dijete postaje blijedo i znoji se bez razloga. Primjećuju se i arterijska hipotenzija i sklonost hipotermiji.
Ako liječenje ne započne ili ne daje željeni učinak, simptomi se pogoršavaju. Dijete može pasti u stupor, depresija svijesti se javlja, pojavljuju se znakovi tahikardije, cijanoza, apneja itd.
Liječenje hipoglikemije u novorođenčadi sastoji se od intravenskih infuzija glukoze. Svaki slučaj zahtijeva individualni pristup, a shemu ubrizgavanja izrađuje stručnjak koji je usko uključen u malog pacijenta.
Ako proces prođe dobro, oporavak ne treba puno vremena - nakon 2-3 dana infuzija glukoze samouvjereno se smanjuje. Ako je djetetovo tijelo neosjetljivo na takvu terapiju, koristi se hidrokartizon.
Prakticiraju se i česta hranjenja mješavinom koja povećava razinu zasićenosti ugljikohidratima.
Liječenje novorođenčadi na području visokog rizika provodi se preventivno.
Hipoglikemija u djece i novorođenčadi uzrokuje i simptome sindroma ili napada

Hipoglikemija kod djece Je li stanje karakterizirano niskim šećerom u krvi, ili nenormalno niskom razinom glukoze u krvi. Hipoglikemija u novorođenčadi može biti jedna od vrsta fizioloških reakcija tijela na stresnu promjenu okolišnih uvjeta.
Hipoglikemija u medicinskoj terminologiji, poznata i kao inzulinski šok, je reakcija tijela uzrokovana nenormalno niskim nivoom glukoze u krvi (manjim od 4 mmol / l). Sindrom hipoglikemije javlja se kod djece sa dijabetesom tipa 1, ali se u nekim slučajevima može pojaviti i kod djece i adolescenata sa dijabetesom tipa 2.
Češće se dijagnosticira kod pacijenata koji uzimaju preparate sulfoniluree. Nepravilna prehrana, neadekvatna doza inzulina, prateće bolesti ili teška mentalna i fizička aktivnost bez nadoknade troškova energije mogu u dovoljnoj mjeri doprinijeti napadu hipoglikemije. Ako se ne zaustavi, to može dovesti do gubitka svijesti.
U vrlo rijetkim slučajevima može se razviti koma.
Dijete s hipoglikemijom može brzo razviti razdražljivost, znojenje, drhtanje, prigovore da je vrlo gladno. U većini slučajeva jedenje brzo delujućih ugljenih hidrata (poput soka ili slatkiša) ispravlja situaciju.
Može se koristiti i glukoza u obliku tableta ili rastvora. Dijete koje se onesvijesti zbog napada hipoglikemije brzo će se vratiti u normalu nakon intravenske injekcije glukoze.
Ovo će vam pomoći da brzo vratite razinu šećera u normalu.
Reaktivna hipoglikemija kod djece
Retka vrsta ovog sindroma, poznata kao reaktivna hipoglikemija kod dece, može se pojaviti kod ljudi bez dijabetesa. S reaktivnom hipoglikemijom, glukoza u krvi opada do 3,5 mmol / L oko četiri sata nakon posljednjeg obroka, što izaziva iste simptome niskog šećera u krvi koji se mogu javiti kod ljudi koji imaju dijabetes.
Hipoglikemija na teret je takođe česta. Ovo je stanje kod kojeg je nivo šećera u krvi 3,5-4,0 mmol / L ujutro nakon buđenja ili između obroka. Neki lijekovi i medicinske manipulacije mogu uzrokovati sindrom hipoglikemije u djece bez šećerne bolesti.
Među djecom s dijabetesom hipoglikemija je mnogo češća u bolesnika s dijabetesom tipa 1 (također poznatim i kao inzulin ovisni dijabetes ili juvenilni dijabetes) nego u bolesnika s dijabetesom tipa 2 (prethodno klasificiranim kao dijabetes odraslih).
Hipoglikemija i uzroci
Uzroci hipoglikemije kriju se u mehanizmima regulacije metabolizma ugljikohidrata i energije u ljudskom tijelu. Prekomjernim oslobađanjem inzulina u krvi djeteta može se izazvati napad hipoglikemije, bez obzira na njegovu predispoziciju za razvoj dijabetesa.
Hipoglikemija u djece i adolescenata s dijabetesom može biti uzrokovana ako se ubrizga previše vitamina.
Prekomjerni fizički i psihički stres bez pravilnog unosa hrane, nekih lijekova, preskakanja obroka i konzumiranja alkohola mogu doprinijeti napadu.
Hipoglikemija kod dijabetes melitusa uobičajena je pojava s kojom se pacijent mora moći pravovremeno suočiti.
Reaktivna hipoglikemija može biti uzrokovana enzimatskim poremećajem nakon želučanog bajpasova.
Hipoglikemija kod djece bez šećerne bolesti može biti uzrokovana tumorima koji proizvode inzulin, nekim hormonskim poremećajima, lijekovima (uključujući sulfa lijekove i velike doze aspirina), te teškim somatskim bolestima. Nemotivirani napadi hipoglikemije češći su kod djece u dobi od 10 godina.
Hipoglikemija i njeni simptomi
Roditelji bi trebali zapamtiti da se ne mogu svi simptomi hipoglikemije prepoznati bez detaljnog laboratorijskog ispitivanja krvi. Treba biti oprezan kod bilo kakvih promjena u ponašanju i prehrambenim navikama vašeg djeteta. Naročito ako sumnjate da je oslabio toleranciju na glukozu. Simptomi hipoglikemije mogu uključivati:
- nestabilnost hodanja,
- nervoza i razdražljivost
- vrtoglavica i pospanost,
- pojačano znojenje
- zbrka govora, nemogućnost izgovaranja pojedinih riječi i slova,
- osjećaj umora i apatije,
- glad
- osećaj anksioznosti
Hipoglikemija kod dijabetesa: kada posjetiti ljekara
Hipoglikemija kod dijabetesa nastaje zbog viška inzulina i nedostatka glukoze u bebinoj krvi. Djeca koja imaju česte pojave hipoglikemije treba što prije pokazati svom liječniku. Možda će biti potrebno prilagoditi insulin, dozu ili druge promjene trenutnom režimu liječenja.
Ako dijete ili tinejdžer s dijabetesom počne pokazivati nizak šećer u krvi bez ikakvih nuspojava, to može proći potpuno nezapaženo. Međutim, liječnik treba biti svjestan svih promjena u stanju bolesnog djeteta. Nedostatak pravovremene medicinske njege za sindrom hipoglikemije može dovesti do gubitka svijesti.
Uzroci hipoglikemije
Hipoglikemija u novorođenčadi može se pojaviti i stalno i povremeno.
Uzroci hipoglikemije koja se periodično manifestuje uključuju:
- neadekvatna podloga
- nezrela enzimska funkcija, što može dovesti do manjka nakupljanja glikogena.
Trajna hipoglikemija može se pojaviti iz sljedećih razloga:
- hiperinzulinizam kod djeteta,
- kršenje u proizvodnji hormona,
- nasljedni metabolički poremećaji.
Hipoglikemija u novorođenčadi može se pojaviti zbog oštrog prekida intravenske infuzije vodenih otopina glukoze. Može biti i posljedica nepravilnog položaja katetera ili pupčane sepse.
Hipoglikemija u novorođenčadi može biti simptom ozbiljne bolesti ili patologije:
- sepsa
- hipotermija,
- poliglobulije,
- fulminantni hepatitis,
- cijanotična bolest srca,
- intrakranijalni izliv.
Hiperinzulinizam se često javlja iz sljedećih razloga:
- buduća majka imala je terapiju lijekovima
- beba je rođena od žene koja ima dijabetes,
- kod deteta je otkrivena poliglobulija,
- urođena bolest.
Pored toga, poremećaji hormonskog sastava u tijelu novorođenčadi mogu uzrokovati hipoglikemiju.
Simptomi bolesti kod male djece
Nažalost, ovo patološko stanje nema simptoma. Jedan od znakova mogu biti konvulzije, apneja, kao i bradikardija.
Ako beba ima tešku fazu hipoglikemije, neće imati simptome, pa je potrebno izmjeriti nivo glukoze, a obratiti posebnu pažnju na takve znakove:
- beba je vrlo slaba u sisanju dojke ili bočice,
- dijete je nemirno i jako se znoji,
- moždani grčevi
- beba skoči u krvnom pritisku i postoji tahikardija,
- dijete može odjednom početi silovito vrištati.
Recenzije i komentari
Imam dijabetes tipa 2 - ne zavisi od insulina. Jedna prijateljica savjetovala je sniženje šećera u krvi pomoću DiabeNot-a. Poručio sam putem interneta. Započeo je prijem. Slijedim nestrogu dijetu, svako jutro sam počeo pješke 2-3 kilometra. U protekle dvije sedmice primjećujem neznatan pad šećera na brojilu ujutro prije doručka sa 9,3 na 7,1, a jučer čak i na 6,1! Nastavljam preventivni kurs. Odjavit ću se za uspjehe.
Serijske koncentracije triglicerida treba procijeniti tijekom razvoja lipidne emulzije, a zatim tjedno. Parenteralnu prehranu dojenčadi treba kontrolirati s metaboličkog stajališta zbog poremećaja koji nastaju u ravnoteži tekućina i elektrolita, homeostaze glukoze, radu jetre i acidobazne ravnoteže. Nepodnošljivost masti može se jednostavno provjeriti sljedećeg dana intralipidne primjene, uz primjenu mikrohematocita u kapilarnoj epruveti, koji promatra supernatant seruma nakon centrifugiranja uzorka.
Za normalno i zdravo funkcioniranje tjelesne ćelije moraju primati određenu zalihu šećera i glukoze. Ako odrasli dobivaju potrebnu dozu iz hrane, tada novorođenčad dobiva majčino mlijeko, tako da morate pažljivo pratiti prehranu djeteta, posebno kada je majka bolesna od dijabetesa. U ovom slučaju tijelo će proizvesti višak inzulina, koji pomaže snižavanju šećera.
Ako supernatant ima mliječni aspekt, na ovaj dan se ne može primijeniti druga doza intralipida, ako ima kristalno žutu boju, može se unijeti preporučena doza za ovaj dan. Logično je da su u praksi idealni nivoi slobodnih masnih kiselina, triglicerida i holesterola u krvi.
Ne ostavljajte novorođenče brzo. Ne započinjte oralno davanje prerano. Koristite nazogastričnu cev u sve novorođenčadi mlađe od 32 tjedna gestacijske dobi. Ne povećavajte iznos pretjerano. Dijete čija brzina disanja prelazi 60 u minuti ili je u hipotermiji ne može se davati oralno.
Uzroci niskog šećera u novorođenčadi:
- Prerano rođenje.
- Intrauterusna pothranjenost ploda.
- Majka ima dijabetes.
- Rođenje, praćeno asfiksijom deteta.
- Transfuzija krvi.
- Hipotermija ili infekcija u organizmu bebe.
- Nedostatak ishrane, izgladnjivanje, veliki intervali između dojenja.
- Povećani sadržaj ketonskih tela.
Simptomatologija ove bolesti kod novorođenčadi izostaje, ali se ponekad manifestuje sljedećim simptomima:
Ne dajejte oralnu hranu novorođenčetu rođenom u anamnezi, majčinog hidramnija ili koji ima višak sluzi dok cijev ne bude dopremljena u želudac, pa čak i ako se uradi radiološki pregled. Vodite evidenciju o svom unosu tečnosti i kalorija.
U novorođenčadi koja je u riziku od nekrotizirajućih enterokolitisa, provedite test smanjenja šećera u blatu barem jednom dnevno, posebno ako je pacijent počeo oralno. Pokušajte zadržati novorođenče na ventralnom ili bočnom rezu tijekom hranjenja jer to ubrzava pražnjenje želuca i smanjuje rizik od regurgitacije i aspiracije.
- Poremećena cirkulacija krvi.
- Neurološke patologije centralne geneze (otkrivene tokom medicinskih pregleda).
- Nehotično drhtanje udova ili prstiju.
- Osjećaj hladnoće, drhtanje.
- Prekomjerno znojenje.
- Bojenje kože i sluznice u plavo.
- Zaustavljanje pokreta koji karakteriziraju disanje duže vrijeme - od 10 do 30 sekundi.
- Smanjenje otkucaja srca je niže od 100 otkucaja u minuti.
- Respiratorni distres. Manifestirajte se neuspjehom između uzdaha i izdisaja.
- Niska tjelesna temperatura, zbog koje tijelo novorođenčeta ne može podržati zdrave metaboličke procese.
Takve manifestacije nisu individualne prirode i nalaze se u kombinaciji s drugima, tako da ako primijetite bilo koji simptom, trebate potražiti pomoć liječnika. Također, jedan od znakova niskog šećera u krvi kod novorođenčadi smatra se brzim površinskim disanjem. Za kontrolu glikemije kod kuće, preporučuje se upotreba posebnih glukometra koji mjere šećer u krvi i daju rezultat u roku od minute.
Uvijek se posavjetujte s medicinskom sestrom prije nego što povećate količinu ili promijenite način isporuke. Naučite majku da hrani ili hrani njenu bebu. Nikada ga ne pitajte da uradi nešto slično što on nije u stanju učiniti. Rođena masa koristi se za izračunavanje prihoda prije oporavka porođajne težine.
Treba izbjegavati 10% lipidnih emulzija zbog loše tolerancije. Prije početka prve infuzije lipida potrebno je procijeniti nivo triglicerida u serumu u krvi, budući da se primjenjuju potonji, a zatim svaki tjedan. Osnovna shema hidratacije i predložena parenteralna prehrana.
Kod djece koja su rođena od majki sa dijabetesom prvi se znakovi i simptomi bolesti pojavljuju u prvim satima, a kod one rođene od zdravih majki u roku od tri dana.
Nije uvijek moguće pravovremeno dijagnosticirati nizak šećer u krvi, jer simptomi hipoglikemije imaju neke sličnosti s respiratornim distres sindromom, kada plućni zastoj uslijed niskog sadržaja mješavine ovojnice alveola prati kratkoća daha, blijedu kožu i piskanje tijekom disanja. Slični simptomi se javljaju i kod intrakranijalnog krvarenja.
Uzroci, incidencija i faktori rizika
Pouzdano potvrđuju njegovu kvalitetu. Nakon poboljšanja članka uklonite ovaj predložak. Prognoza je dobra za novorođenčad koja nema simptome ili koja su poboljšala hipoglikemiju s liječenjem. Međutim, hipoglikemija se može vratiti malom procentu odojčadi nakon tretmana. Stanje će se vjerojatno vratiti kada se bebe odstrane intravenski, prije nego što su potpuno spremne za uzimanje oralne hrane. Uzroci trajne hipoglikemije.
U te djece anaerobna glikoliza troši taloženje glikogena, a hipoglikemija se može pojaviti bilo kada tijekom prvih nekoliko dana, posebno ako je interval između obroka hrane produžen ili ako je unos hranjivih tvari nizak. Zbog toga je stalan unos egzogene glukoze važan za sprečavanje hipoglikemije. Prolazni hiperinzulinizam utječe u većini slučajeva na djecu dijabetičnih majki i obrnuto je proporcionalan stupnju kontrole dijabetesa.Čest je i kod novorođenčadi koja pate od fiziološkog stresa i malo je vjerovatno za gestacijsku dob.
Što je bolan kad novorođenče ima malo šećera

Kada novorođenče ima malo šećera, koja je opasnost? Koje su posledice? Šta prijeti bolesti? Posljedice sniženog šećera u tijelu novorođenčeta mogu biti razne bolesti, uključujući smrt, na primjer, oštećenje krvnih žila nogu i ruku, djelomični ili potpuni gubitak vida, kardiovaskularne bolesti i smrt uslijed smrti moždanih stanica koje su zasićene glukozom. Budući da je niski šećer u novorođenčadi teško dijagnosticirati, daljnji razvoj bolesti može dovesti do takvih komplikacija:
Manje uobičajeni uzroci su urođena hiperinzulinizam, teška fetalna eritroblastoza i Beckwith-Wiedemannov sindrom. Tipično, hiperinsulinemija uzrokuje nagli pad glukoze u serumu prvih 1-2 sata nakon rođenja, kada se prekida kontinuirana isporuka glukoze kroz posteljicu.
Konačno, hipoglikemija može biti povezana s lošim položajem pupčanog katetera ili sepsom. Mnogo novorođenčadi ostaju bez simptoma. Adrenergični simptomi sastoje se od znojenja, tahikardije, letargije ili slabosti i drhtavice. Može biti apatije, loše prehrane, hipotenzije i tahipneje. Praćenje glukoze u pacijentovom krevetu. . Svi znakovi nisu nespecifični, a pojavljuju se i kod novorođenčadi sa asfiksijom, sepsom ili hipokalcemijom ili uklanjanjem opijata. Stoga je kod novorođenčadi s povećanim rizikom sa ili bez ovih simptoma potrebno trenutno nadziranje nivoa glukoze u serumu iz pacijentovog kreveta iz uzorka kapilara.
- Pojava krvnih ugrušaka u krvnim žilama.
- Razvoj trombofilije i varikoznih vena.
- Kršenje cirkulacije krvi, što može rezultirati lošim metabolizmom i nedovoljnom zasićenošću tijela potrebnim hormonima i vitaminima.
- Neuspjeh unutarnjih organa zbog akutnog nedostatka opskrbe krvlju.
- Mortifikacija tkiva
- Uticaj na inteligenciju, misaoni proces i pamćenje. Ponekad rezultat takvih odstupanja može biti cerebralna paraliza. Inhibicija kognitivnih funkcija prestaje sa pravovremenom nadoknađivanjem šećera u krvi.
- Oštećenja mišićno-koštanog sistema što kasnije može dovesti do invaliditeta.
Ali pravovremene mjere upozorenja i prevencije pomoći će se riješiti posljedica hipoglikemije čak i u ranim fazama njegovog razvoja, jer kad novorođenče ima nizak šećer u krvi, liječenje mora započeti na vrijeme.
Nenormalno niske koncentracije potvrđuju venski uzorak. Indicirano je profilaktičko liječenje većine visoko rizičnih novorođenčadi. Ostalu dojenčad u riziku koja se ne razbole potrebno je rano hraniti i često dojenčadi formulom kako bi osigurali ugljene hidrate.
Da bi se odredili parametri brzine infuzije, treba nadzirati nivo glukoze u serumu. Ako je hipoglikemija rezistentna na liječenje, razmotrite druge uzroke i, eventualno, procijenite endokrini, kako biste istražili uporni hiperinzulinizam i oslabljenu glukoneogenezu ili glikogenolizu.
Prevencija i lečenje

Prevencija bolesti ključ je zdravog funkcioniranja tijela i odsustva bolesti. Da biste spriječili hipoglikemiju, morate se pridržavati sljedećih pravila:
- Isključivo dojenje. U slučajevima kada je beba preuranjena, dopušteno je dodatno hranjenje žitaricama, ali samo nakon dozvole doktora.
- Nedostatak dodatne hrane za bebe. Novorođenče je nemoguće jesti ništa drugo osim majčinog mlijeka.
- Pravilna termoregulacija pelena, pelena, posteljine u krevetiću. Održavanje zdrave tjelesne temperature preduvjet je prevenciji niskog šećera.
- Dojenje bi trebalo početi u roku od sat vremena nakon rođenja.
- Bolje je planirati prehranu djeteta prema rasporedu tako da ne bude prekomjernog ili nedovoljnog hranjenja, kao rezultat toga bolest se može razviti. Ako dijete ne pokazuje znakove gladi (zdravo dijete traži da jede barem 4-5 puta na dan), onda je to signal za posjetu ljekaru.
- Čak i ako je starost novorođenčeta manja od 32 tjedna, a težina manja od 1,5 kg., Hranjenje se i dalje preporučuje samo dojenjem, s izuzetkom preporuka liječnika.
- Ako je razina glukoze manja od 2,6 mol, tada treba odmah započeti intravensku infuziju glukoze.
Bez obzira na to je li novorođenče bolesno ili ne, u prvim satima života trebao bi primati intravensku glukozu u organizam.
Novorođena štenad rođena je sa nezrelim imunološkim sistemom, koji se s vremenom mora izgraditi, počevši od majčine dušice. Zbog svojih nezrelih organa i sistema, štenad su skloni različitim agresijama, uključujući infekcije i okolišne, prehrambene i metaboličke faktore. Osim toga, mlade životinje još uvijek nemaju strogu regulaciju tjelesne temperature, a tjelesna temperatura može znatno fluktuirati kao odgovor na promjene temperature i vlažnosti. Kontrola glukoze također može biti loša, a razina glukoze u krvi može pasti ispod normalnog raspona u slučaju poremećaja prehrane, što dovodi do stanja hipoglikemije.
Grupa rizika uključuje djecu u kojima:
- Digestija je poremećena.
- Tjelesna masa prelazi četiri kilograma.
- Majka ima dijabetes tipa 1.
- Ne postoji mogućnost enteralne ishrane.
Razlozi i sažetak

Danas je razvoj hipoglikemije opsežan i kod odraslih i djece, uključujući novorođenčad. To je zbog mnogih faktora koji se događaju u 21. vijeku. Nije ni čudo što se ova bolest naziva kugom našeg vremena. Utječući na živčani sistem bolest se glatko prenosi na psihomotorne funkcije tijela i postaje izvor razvoja popratnih bolesti, koje su praćene napadima i oštećenim radom srca.
Dakle, hipoglikemija bez očiglednih znakova može izazvati trombozu ili srčani udar, dok simptom ili premisa neće biti vidljivi. Zbog toga, na prve znakove niskog šećera, trebate kontaktirati kliniku i provesti odgovarajuće pretrage krvi koje će pomoći spriječiti da se dijete razboli i naknadno mu spasiti život. Slažete se da su razlozi za zabrinutost značajni.
Kako kontrolirati hipoglikemiju
Da bi se kontrolirala glikemija postoje posebne test trake. Možda ne daju tačan rezultat. Ako je test pokazao vrlo niske postotke, odmah se obratite laboratoriji za dijagnostiku. Važno je znati da liječenje treba započeti odmah, bez čekanja na laboratorijske pretrage. Test ne može 100% isključiti bolest.
Moramo se sjetiti da rizična skupina uključuje novorođenčad s težinom manjom od 2800 i više od 4300 grama, prijevremeno rođena djeca i one koje je rodila žena s dijabetesom.
Mnogi su zainteresirani za pitanje: kada se rade testovi za pokazatelje glikemije? Počinju kontrolirati glikemiju pola sata nakon rođenja, zatim sat, tri, šest sati kasnije, uvijek na prazan stomak. Ako postoje dokazi, kontrola se nastavlja dalje. Kad se postavi prva dijagnoza, urođene malformacije i sepsa su isključene.
Hipoglikemija u novorođenčadi: liječenje
Liječenje hipoglikemije događa se na različite načine: dekstroza se daje intravenski, donosi se odluka o propisivanju enteralne prehrane, postoje slučajevi kada se glukagon daje intramuskularno.
Bebama rođenim majkom oboljelom od dijabetesa koja uzima inzulin u većini slučajeva vodene otopine glukoze daju se nakon rođenja. Ljekari savjetuju ostalu djecu koja su u riziku da započnu hranjenje mješavinama što je prije moguće i češće kako bi što više ugljikohidrata ušlo u organizam.
Kada se ustanovi da je nivo glukoze u krvi novorođenčeta smanjen, potrebno je započeti s liječenjem bebe. Da biste to učinili, odaberite enteralnu prehranu i vodenu otopinu glukoze koja se ubrizgava u venu.
Nakon toga potrebno je stalno pratiti nivo glukoze i vrlo brzo poduzimati potrebne mjere.
Ako je bebino stanje normalno, možete preći na prehrambeni tretman, ali ne možete prestati sa nadziranjem.
Veoma je važno razumjeti da se svaka vrsta hipoglikemije, čak i ako prođe bez ikakvih simptoma, mora liječiti. Kontrola satom se neprekidno nastavlja dok beba nije na redu. Čak i ako indikatori još nisu kritični, liječenje je i dalje neophodno.
Hipoglikemija može biti dvije vrste: umjerena i teška. Ako novorođenče ima prvu vrstu bolesti, tada mu se daje 15% maltodekstrina i majčine dušice. Kada to nije moguće, ubrizgavajte glukozu.
U teškom obliku se pravi bolus, zatim infuzija glukoze, dodaje se takođe i smeši. Ako to ne pomaže, daje se glukagon. U ovom je slučaju potrebno strogo nadzirati pokazatelje, jer se može samo neko vrijeme osjećati bolje.
Dešava se da sve gore navedeno ne daje nikakav rezultat, pa pribjegavaju ekstremnim mjerama i daju diazoksid ili klorotiazid.
Preventivne mjere za novorođenčad
Za buduće majke koje imaju povijest dijabetesa u posljednjim mjesecima trudnoće vrlo je važno osigurati da im je razina glukoze normalna.
Moramo pokušati što prije početi hraniti bebu i voditi računa da su obroci česti. Kada novorođenče dođe kući, treba nastaviti redovito hranjenje.
Interval između hranjenja ne smije biti veći od četiri sata. Često postoje situacije da se novorođenče zdravo ispraznilo kući, te je tamo, zbog dugih pauze između hranjenja, razvio kasnu hipoglikemiju.
Hipoglikemija u novorođenčadi je ozbiljna bolest koja zahtijeva pažljivo praćenje i trenutno liječenje. Morate pravilno nadgledati bebu kako biste izbjegli ozbiljne nevolje.
Vama i vašem djetetu želimo dobro zdravlje!