Postinfarktna kardioskleroza
Kardioskleroza se shvaća kao hronična bolest srca koja se razvija uslijed prekomjerne proliferacije vezivnog tkiva u debljini. miokarda. Broj samih mišićnih ćelija primjetno je smanjen.
Kardioskleroza nije nezavisna bolest, jer formirana zbog drugih patologija. Pravilnije bi bilo kardiosklerozu smatrati komplikacijom koja ozbiljno narušava rad srca.
Bolest je hronična i nema akutne simptome. Kardioskleroza je izazvana velikim brojem uzroka i faktora, pa je prilično teško utvrditi njezinu prevalenciju. Glavni znakovi bolesti nalaze se kod većine kardioloških pacijenata. Dijagnosticirana kardioskleroza uvijek pogoršava prognozu oboljelog, jer zamjena mišićnih vlakana vezivnim tkivom je nepovratan proces.
Osnova razvoja kardioskleroze su 3 mehanizma:
- Distrofične promjene. Nastaju kao rezultat trofičnih i prehrambenih poremećaja miokarda uslijed razvoja kardiovaskularnih bolesti (kardiomiopatija, aterosklerozahronični ishemija ili miokardijalna distrofija) Umesto prošlih promena difuzna kardioskleroza.
- Nekrotični procesi. Razvoj nakon srčani udari, povrede i ozljede nastale tokom operacije na srcu. Na pozadini mrtvog srčanog mišića, on se razvija žarišna kardioskleroza.
- Upala miokarda. Proces započinje kao rezultat razvoja zaraznog miokarditis, reumatizam i dovodi do stvaranja difuzne ili žarišne kardioskleroze.
Klasifikacija
Kardioskleroza je klasificirana iz razloga koji će biti navedeni i opisani dolje u odgovarajućem odjeljku, prema intenzitetu procesa i lokalizaciji. Ovisno o klasifikaciji, tijek bolesti se mijenja, utječu različite funkcije srca.
U pogledu intenziteta i lokalizacije oni razlikuju:
- žarišna kardioskleroza,
- difuzna kardioskleroza (ukupno),
- s oštećenjem valvularnog aparata srca.
Fokalna kardioskleroza
Fokalno oštećenje srčanog mišića je uočeno nakon infarkt miokarda. Manje češće, nakon lokaliziranog miokarditisa formira se žarišna kardioskleroza. Karakteristično je jasno ograničenje lezije u obliku ožiljnog tkiva, koje je okruženo zdravim kardiomiocitima, sposobnim u potpunosti da obavljaju sve svoje funkcije.
Čimbenici koji utječu na težinu bolesti:
- Dubina poraza. Određuje se vrstom infarkta miokarda. Površnim oštećenjem oštećuju se samo vanjski slojevi zida, a nakon nastanka ožiljaka, ispod njega ostaje potpuno djelujući mišićni sloj. Transmuralnim lezijama nekroza zahvaća cjelokupnu debljinu mišića. Ožiljak nastaje od perikarda do šupljine srčane komore. Ova se mogućnost smatra najopasnijom, jer s njom je rizik od razvoja tako strašnih komplikacija kao aneurizma srca.
- Veličina fokusa. Što je veće područje oštećenja miokarda, to su izraženiji simptomi i lošija je prognoza za pacijenta. Rasporedi male žarišne i velike žarišne kardioskleroze. Pojedine male inkluzije ožiljnog tkiva mogu proizvesti apsolutno nikakve simptome i ne utječu na rad srca i dobrobit pacijenta. Makrofokalna kardioskleroza obiluje posljedicama i komplikacijama za pacijenta.
- Lokalizacija izbijanja. Ovisno o mjestu izvora, određuju se opasni i neopasni. Položaj malog područja vezivnog tkiva u interventrikularnom septumu ili u zidu atrija smatra se neopasnim. Takvi ožiljci ne utiču na osnovno funkcionisanje srca. Poraz leve komore koji obavlja glavnu pumpnu funkciju, smatra se opasnim.
Broj žarišta. Ponekad se dijagnosticira nekoliko malih lezija ožiljnog tkiva. U ovom je slučaju rizik od komplikacija izravno proporcionalan njihovom broju. - Stanje provodnog sistema. Vezno tkivo ne samo da nema potrebnu elastičnost, u poređenju s mišićnim ćelijama, već također nije u mogućnosti da pravi impulse pravom brzinom. Ako je ožiljak zahvatio kondukcijski sistem srca, to je prepun razvoja aritmija i različitih blokada. Čak i ako tijekom procesa kontrakcije zaostaje samo jedan zid srčane komore, frakcija izbacivanja smanjuje se - glavni pokazatelj kontraktilnosti srca.
Iz navedenog proizilazi da prisutnost čak i malih žarišta kardioskleroze može dovesti do negativnih posljedica. Prava i kompetentna dijagnoza oštećenja miokarda je potrebna za odabir odgovarajuće taktike liječenja.
Difuzna kardioskleroza
Vezivno tkivo akumulira se u srčanom mišiću svuda i ravnomerno, što otežava izoliranje određenih lezija. Difuzna kardioskleroza najčešće se javlja nakon toksičnih, alergijskih i infektivnih miokarditisa, kao i kod koronarne bolesti srca.
Karakteristična je izmjena normalnih mišićnih vlakana i vezivnog tkiva, što ne omogućava da se srčani mišić u potpunosti steže i ispuni svoju funkciju. Zidovi srca gube elastičnost, slabo se opuštaju nakon kontrakcije i slabo istežu kada su ispunjeni krvlju. Ovakva kršenja često se pripisuju restriktivna (kompresivna) kardiomiopatija.
Kardioskleroza sa valvularnim lezijama
Izuzetno je rijetko da skleroza pogađa valvularni aparat srca. Ventili su uključeni u proces kod reumatoloških i sistemskih bolesti.
Vrste oštećenja ventila:
- Valvularna insuficijencija. Karakteristično je nepotpuno zatvaranje i zatvaranje ventila, što otežava izbacivanje krvi u pravom smjeru. Kroz oštećen ventil, krv se vraća nazad, što smanjuje volumen ispumpane krvi i dovodi do razvoja zatajenja srca. Kod kardioskleroze dolazi do zatajenja ventila zbog deformacije izbočina ventila.
- Stenoza ventila. Zbog proliferacije vezivnog tkiva, lumen ventila se sužava. Krv ne teče dovoljnom količinom kroz suženi otvor. Pritisak u šupljini srca raste, što dovodi do ozbiljnih strukturnih promjena. Zgušnjavanje miokarda (hipertrofija) posmatra se kao kompenzatorna reakcija tijela.
Kod kardioskleroze, na valvularni aparat srca utječe samo difuzni proces koji uključuje endokard.
Prijelaz kardiomiocita u vezivno tkivo nastaje uslijed upalnog procesa. U ovom slučaju stvaranje vlakana vezivnog tkiva je svojevrsni zaštitni mehanizam.
Ovisno o razlozima, razlikuje se nekoliko skupina:
- aterosklerotični oblik,
- post-infarktna kardioskleroza,
- miokarditis,
- drugih razloga.
Aterosklerotska kardioskleroza
Uključuje bolesti koje dovode do kardioskleroze kroz dugotrajnu ishemiju, ishemijsku bolest srca. Aterosklerotska kardioskleroza nije razvrstana u zasebnu kategoriju prema ICD-10.
Koronarna bolest srca nastaje kao rezultat ateroskleroze koronarnih arterija. Sa sužavanjem lumena posude, miokard prestaje normalno opskrbljivati krvlju. Sužavanje nastaje taloženjem holesterol i nastanak aterosklerotskog plaka ili zbog postojanja mišićnog mosta preko koronarne žile.
Sa produženim ishemija između kardiomiocita, vezivno tkivo počinje rasti i formira se kardioskleroza. Važno je razumjeti da je to prilično dugotrajan proces i najčešće je bolest asimptomatska. Prvi znakovi počinju se pojavljivati tek kada je značajan dio srčanog mišića ispunjen vezivnim tkivom. Uzrok smrti je brz napredak bolesti i razvoj komplikacija.
Miokardni oblik (post-miokardna kardioskleroza)
Mehanizam razvoja kardioskleroze miokarditisa potpuno je drugačiji. Fokus se formira na mjestu bivše upale nakon miokarditisa. Ovu vrstu kardioskleroze karakteriše:
- mladost
- istorija alergijskih i zaraznih bolesti,
- prisutnost žarišta hronične infekcije.
ICD-10 kardioskleroza nakon miokarda: I51.4.
Bolest se razvija uslijed proliferativnih i eksudativnih procesa u stromi miokarda, usljed destruktivnih promjena u samim miocitima. Uz miokarditis oslobađa se ogromna količina tvari koje štetno djeluju na membrane mišićnih stanica. Neki od njih su podložni uništavanju. Nakon oporavka tijelo kao zaštitna reakcija pojačava proizvodnju i volumen vezivnog tkiva. Kardioskleroza miokarda razvija se mnogo brže nego aterosklerotska. Varijanta miokarda karakterizira poraz mladih.
Postinfarktna kardioskleroza
Nastaje na mjestu smrti kardiomiocita nakon akutnog infarkta miokarda. Kad prestane pristup krvi kroz koronarnu arteriju srčanom mišiću, razvija se nekroza odgovarajućeg područja. Mjesto može biti različite lokalizacije, ovisno o tome koji je brod priključen. Ovisno o kalibru posude, mijenja se i veličina zahvaćenog područja. Kao kompenzatorna reakcija tijelo započinje pojačanom proizvodnjom vezivnog tkiva na mjestu lezije. ICD-10 kod za post-infarktnu kardiosklerozu je I25.2.
Prognoza preživljavanja nakon srčanog udara ovisi o mnogim faktorima. Uzrok smrti nakon srčanog udara leži u komplikacijama bolesti i nedostatku adekvatne terapije.
Post-infarktski sindrom je autoimuna reakcija koja komplicira infarkt miokarda i manifestuje se simptomima upale perikardija, pluća i pleure.
Postpericardiotomski sindrom je zapaljenska autoimuna bolest perikardija koja se razvija nakon operacije na otvorenom srcu.
Ostali razlozi
Pored navedenog postoje i drugi uzroci, rjeđi.
- Izloženost zračenju. Pod utjecajem izloženosti zračenju dolazi do promjena u raznim organima i tkivima. Nakon ozračenja srčanog mišića nastaju nepovratne promjene i potpuna reorganizacija kardiomiocita na molekularnoj razini. Postepeno, počinje se formirati vezivno tkivo, njegovo razmnožavanje i stvaranje kardioskleroze. Patologija može razviti munjevito brzo (unutar nekoliko mjeseci nakon jakog izlaganja) ili sporije (nekoliko godina nakon izlaganja maloj dozi zračenja).
- Sarkoidoza srca. Sistemska bolest koja može zahvatiti široku lepezu organa i tkiva. U srčanom obliku, u miokardu se formiraju upalni granulomi. Uz pravilnu terapiju, ove formacije nestaju, ali na njihovom mjestu mogu se formirati ožiljci ožiljaka. Tako se formira žarišna kardioskleroza.
- Hemohromatoza. Ovu bolest karakterizira taloženje željeza u tkivima srca. Postepeno, toksični učinak se povećava, razvija se upalni proces, koji završava rastom vezivnog tkiva. Pomoću hemokromatoze kardioskleroza utiče na čitavu debljinu miokarda. U težim slučajevima oštećen je i endokard.
- Idiopatska kardioskleroza. Ovaj koncept uključuje kardiosklerozu, koja se razvila bez ikakvog razloga. Pretpostavlja se da je zasnovana na dosad nepoznatim mehanizmima. Razmatra se vjerojatnost utjecaja nasljednih faktora koji izazivaju pojačan rast vezivnog tkiva u određenoj fazi života pacijenta.
- Skleroderma. Oštećenje srčanog mišića u sklerodermiji jedna je od najopasnijih komplikacija bolesti. Vezivno tkivo počinje rasti iz kapilara koji su toliko bogati srčanim mišićem. Postepeno, veličina srca se povećava u pozadini stalnog zadebljanja zidova. Tradicionalni znakovi uništavanja kardiomiocita i prisutnost upalnog procesa nisu zabilježeni.
Postoji mnogo mehanizama i razloga za pokretanje proliferacije vezivnog tkiva u miokardu. Prilično je teško utvrditi pravi uzrok bolesti. Međutim, identificiranje uzroka patologije jednostavno je potrebno propisati pravi tretman.
Simptomi kardioskleroze
U ranim fazama bolesti kardioskleroza može biti gotovo asimptomatska. Postepeni rast vezivnog tkiva negativno utječe na elastičnost mišićnog tkiva, smanjuje se kontraktilna snaga miokarda, šupljine se protežu i oštećuje se sistem provodljivosti srca. Gotovo asimptomatska žarišna kardioskleroza može se pojaviti nakon srčanog udara, ako je mjesto oštećenja bilo malo i površinski locirano. Glavni simptomi u početnim fazama nisu povezani sa kardiosklerozom, već s osnovnom bolešću, koja izaziva proliferaciju vezivnog tkiva.
Glavni simptomi kardioskleroze:
- kratkoća daha
- aritmija,
- palpitacije srca
- suvi kašalj
- Pretjerani umor
- vrtoglavica
- oticanje udova, tela.
Kratkoća daha - Jedna od glavnih manifestacija zatajenja srca koja prati kardiosklerozu. Ne manifestira se odmah, već godinama nakon početka proliferacije vezivnog tkiva. Ubrzo, dispnea se povećava nakon pretrpljenog miokarditisa ili infarkta miokarda, kada je stopa napredovanja kardioskleroze najveća.
Kratkoća daha se očituje u obliku zatajenja disanja. Pacijent ima poteškoće u normalnom udisanju i izdisaju. U nekim slučajevima kratkoću daha prati bol iza sternuma, kašalj i osjećaj ubrzanog i nepravilnog rada srca. Mehanizam kratkoće daha je prilično jednostavan: s kardiosklerozom je poremećena pumpna funkcija srca. Sa smanjenom elastičnošću, srčane komore ne mogu apsorbirati svu krv koja ulazi u njih, pa se zato u plućnoj cirkulaciji razvija zagušenje tečnosti. Dolazi do usporavanja razmjene plina i, kao rezultat, kršenja respiratorne funkcije.
Dispneja se najčešće ispoljava tokom fizičke aktivnosti, tokom stresa i kod ležanja. Potpuno je nemoguće ukloniti glavni simptom kardioskleroze, jer karakteristične promjene miokarda su nepovratne. Kako bolest napreduje, kratkoća daha počinje mučiti pacijente i u mirovanju.
Kašalj nastaje zbog zastoja u plućnoj cirkulaciji. Zidovi bronhijalnog stabla nabubre, napune se tečnošću i zadebljaju, nadražujući receptore za kašalj. Kod kardioskleroze stagnacija je slaba, pa je nakupljanja vode u alveolama prilično rijetka. Suvi kašalj nastaje iz istih razloga kao i kratkoća daha. Uz pravi tretman, gotovo se u potpunosti možete riješiti suhog, oštrog i neproduktivnog kašlja. Kašalj sa kardiosklerozom često se naziva i "srčanim".
Aritmije i palpitacije
Poremećaji ritma zabilježeni su u slučajevima kada vezivno tkivo oštećuje kondukcijski sistem srca. Staze duž kojih se normalno izvode ujednačeni ritmi su oštećeni. Primećena je inhibicija smanjenja određenih odseka miokarda što negativno utiče na krvotok uopšte. Kontrakcija se ponekad dogodi i prije nego što su komore napunjene krvlju. Sve to dovodi do činjenice da potrebna količina krvi ne pada u sljedeći odjeljak.S neujednačenom kontrakcijom mišićnog tkiva uočava se pojačano miješanje krvi u šupljinama srca, što značajno povećava rizik od tromboze.
Najčešće, kod pacijenata sa kardiosklerozom, bilježe se:
Aritmije manifestuju teškom kardiosklerozom. S malim područjima kardioskleroze ili s umjerenom difuznom proliferacijom vezivnog tkiva, vodljiva vlakna sistema nisu zahvaćena. Aritmije pogoršavaju prognozu života pacijenta koji boluje od kardioskleroze, jer značajno povećavaju rizik od ozbiljnih komplikacija.
Uz ubrzan rad srca, pacijent osjeća otkucaje svog srca na nivou vrata ili u trbuhu. Pažljivim pregledom možete obratiti pažnju na vidljivu pulsaciju u blizini donje točke sternuma (područje xiphoid procesa).
1 Kako se formira postinfarktna kardioskleroza?
Da bi razumjeli kako nastaje post-infarktska kardioskleroza i kako nastaju kicatricialne post-infarktske promjene miokarda, treba zamisliti što se događa sa srčanim udarom. Infarkt miokarda u svom razvoju prolazi kroz nekoliko faza.

Prva faza ishemije, kada ćelije dožive „glad“ kiseonika. To je najokušnija faza, u pravilu vrlo kratka, prelazi u drugi stadij - stadij nekroze. To je faza u kojoj se događaju nepovratne promjene - smrt mišićnog tkiva srca. Zatim dolazi subakutni stadijum, a nakon njega - kicatricialni. Vezivno tkivo počinje se formirati u kikatralnom stadijumu na mestu žarišta nekroze.
Priroda ne podnosi prazninu i kao da pokušava zamijeniti mrtva mišićna vlakna srca vezivnim tkivom. Ali mlado vezivno tkivo nema funkcije kontraktilnosti, provodljivosti, ekscitabilnosti, koje su bile karakteristične za srčane ćelije. Dakle, takva „zamjena“ uopće nije jednaka. Vezivno tkivo, koje raste na mjestu nekroze, stvara ožiljak.
Postinfarktna kardioskleroza razvija se u prosjeku 2 mjeseca nakon srčanog udara. Veličina ožiljaka ovisi o veličini oštećenja na srčanom mišiću, pa se tako razlikuju i velika fokalna kardioskleroza i male fokalna kardioskleroza. Mala žarišna kardioskleroza češće je predstavljena zasebnim mrljama elemenata vezivnog tkiva koji su prerasli u mišićno tkivo srca.
2 Koja je opasnost od postinfarktne kardioskleroze?
Postinfarktna kardioskleroza nosi puno problema i komplikacija iz rada srca. Budući da ožiljno tkivo nema mogućnost kontrakcije i uzbuđenja, post-infarktna kardioskleroza može dovesti do razvoja opasnih aritmija, aneurizmi, pogoršati kontraktilnost, srčanu kondukciju, povećavajući opterećenje na sebi. Posljedica takvih promjena neminovno postaje zatajenje srca. Također, životno ugrožavajuća stanja uključuju opasne aritmije, prisustvo aneurizmi, ugrušaka krvi u šupljinama srca.
3 Kliničke manifestacije postinfarktne kardioskleroze

Simptomi postinfarktne kardioskleroze
Postinfarktna kardioskleroza može se očitovati na različite načine, ovisno o učestalosti kicatricialnih promjena i njihovoj lokalizaciji. Pacijenti će se žaliti na zatajenje srca. S razvojem zatajenja lijeve komore, pacijenti će se žaliti na kratkoću daha s malo tjelesnog napora ili u mirovanju, nisku toleranciju na fizičku aktivnost, suv kašalj, grlobolju, često s dodatkom krvi.
U slučaju insuficijencije desnih presjeka mogu se pojaviti pritužbe na oticanje stopala, nogu, gležnjeva, povećanje jetre, vratnih vena, povećanje veličine trbuha - ascites. Sljedeće pritužbe karakteristične su i za pacijente koji pate od srčanih promjena u srcu: palpitacije, oslabljen rad srca, prekidi, „nasipi“, ubrzanje srca - razne aritmije. Bol se može pojaviti u srčanom području, različitog intenziteta i trajanja, opće slabosti, umora, smanjenog učinka.
4 Kako uspostaviti dijagnozu?

Postinfarktska kardioskleroza utvrđuje se na osnovu anamneze (prethodnog srčanog udara), laboratorijskih i instrumentalnih metoda dijagnostike:
- EKG - znakovi srčanog udara: može se primijetiti Q val ili QR val, T val može biti negativan, ili izglađen, slabo pozitivan. Na EKG-u se pojavljuju razne smetnje ritma, provodljivosti, znaci aneurizme,
- X-zraka - proširenje sjene srca uglavnom na lijevoj strani (uvećanje lijeve komore),
- Ehokardiografija - opažaju se područja akinezije - mogu se vizualizirati područja tkiva bez kontrakcije, ostali poremećaji kontraktilnosti, hronična aneurizma, oštećenja ventila, povećanje veličine srčanih komora
- Pozitronsko-emisijska tomografija srca. Dijagnosticiraju se područja niskog opskrbe krvlju - hipoperfuzija miokarda,
- Koronarografija - podaci u sukobu: arterije se uopće ne mogu mijenjati, ali se može primijetiti njihova blokada,
- Ventriculografija - daje informacije o radu lijeve komore: omogućava vam određivanje frakcije izbacivanja i postotak kicatricialnih promjena. Frakcija izbacivanja važan je pokazatelj rada srca, s padom ovog pokazatelja ispod 25%, prognoza života je izuzetno nepovoljna: kvaliteta života pacijenata znatno se pogoršava, preživljavanje bez transplantacije srca nije više od pet godina.
5 Liječenje postinfarktne kardioskleroze

Ožiljci na srcu u pravilu ostaju za život, stoga nije potrebno liječiti ožiljke na srcu, već komplikacije koje one uzrokuju: potrebno je zaustaviti daljnje pogoršanje zatajenja srca, umanjiti njegove kliničke manifestacije i ispraviti smetnje ritma i provodljivosti. Sve medicinske mjere koje se provode na pacijentu s post-infarktnom kardiosklerozom trebaju slijediti jedan cilj - poboljšanje kvalitete života i povećanje trajanja. Liječenje može biti i medicinsko i hirurško.
6 Liječenje lijekovima
U lečenju zatajenja srca na pozadini post-infarktske kardioskleroze primenite:
- Diuretski lijekovi. S razvojem edema propisuju se diuretici ili diuretici: furosemid, hidroklorotiazid, indapamid, spironolakton. Preporučuje se terapija diuretikom koja se propisuje s malim dozama tiazidnih diuretika sa kompenziranim zatajenjem miokarda. Uz postojane, izražene edeme koriste se diuretici u petlji. Uz produženo liječenje diureticima, praćenje elektrolitne ravnoteže u krvi je obavezno.
- Nitrati. Za smanjenje opterećenja na srcu, proširite koronu, koriste se nitrati: molsilodomin, izosorbid dinitrat, monolong. Nitrati doprinose ispuštanju plućne cirkulacije.
- ACE inhibitori. Lijekovi uzrokuju širenje arterija i vena, smanjuju pre i poslije opterećenja na srce, što pomaže poboljšati njegov rad. Sljedeći lijekovi su široko korišteni: lizinopril, perindopril, enalapril, ramipril. Odabir doze započinje minimalnom, s dobrom tolerancijom možete povećati dozu. Najčešća nuspojava ove grupe lijekova je pojava suvog kašlja.
Liječenje lijekova od post-infarktske kardioskleroze, tačnije njegovih manifestacija: zatajenje srca, aritmije, vrlo je složen proces koji zahtijeva duboko znanje i iskustvo od liječnika koji se bavi liječenjem, budući da se prilikom propisivanja liječenja koristi kombinacija tri ili više lijekova različitih skupina. Liječnik mora jasno znati mehanizam njihovog djelovanja, indikacije i kontraindikacije, pojedinačne karakteristike tolerancije. A samo-lijek kod tako teške bolesti jednostavno je opasan po život!
7 Hirurško liječenje

Ako terapija lijekovima nije djelotvorna, ozbiljni poremećaji ritma i dalje postoje, kardiohirurzi mogu obaviti ugradnju pejsmejkera. Ako se česti napadi angine nastave nakon infarkta miokarda, može se izvesti koronarna angiografija, aorto-koronarna arterijska bajpas presadnica ili stentiranje. Uz prisustvo hronične aneurizme može se izvesti i njegova resekcija. Indikacije za hirurške operacije određuje kardiohirurg.
Da bi poboljšali opće dobro, bolesnici s post-infarktnom kardiosklerozom moraju slijediti hipokosterolu bez soli, prestati s lošim navikama (pijenje alkohola, pušenje), pridržavati se režima rada i odmora te jasno slijediti sve preporuke svog liječnika.
Komplikacije
Kao rezultat razvoja post-infarktske kardioskleroze, na njenoj pozadini mogu se pojaviti druge bolesti:
- Atrijska fibrilacija
- Aneurizma lijeve komore
- Razne blokade: atrioventrikularne, snop, Purkinje noge
- Razne tromboze, tromboemboličke manifestacije
- Paroksizmalna ventrikularna tahikardija
- Ventrikularna ekstrasistola
- Perikardna tamponada
- Sindrom bolesnog sinusa.
U posebno teškim slučajevima, aneurizma može puknuti i kao rezultat toga pacijent umre. Uz to, komplikacije smanjuju kvalitetu života pacijenta zbog napredovanja određenih stanja:
- Kratkoća daha se povećava
- Smanjuje se invalidnost i fizička izdržljivost
- Često uznemirujući poremećaji srčanog ritma
- Može se uočiti ventrikularna i atrijska fibrilacija.
Uz stvaranje ateroskleroze, sporedni simptomi mogu utjecati na ekstrakardijalne dijelove tijela. Konkretno, često se određuje:
- Pate od poremećaja u udovima, uglavnom stopala i falange prstiju
- Sindrom hladnih udova
- Progresivna atrofija mišića
Takvi patološki poremećaji mogu pogoditi vaskularni sistem mozga, očiju i druge organe / sisteme tijela.
Video hipertenzija, IHD, kardioskleroza
Dijagnostika
Ako se sumnja na postinfarktnu kardiosklerozu, kardiolog propiše nekoliko studija:
- Analiza anamneze pacijenta
- Fizički pregled pacijenta od strane doktora
- Elektrokardiografija
- Ultrazvučni pregled srca
- Ritmokardiografija, koja predstavlja dodatni neinvazivni elektrofiziološki pregled srca, zahvaljujući kojoj doktor dobija informacije o varijabilnosti ritma i protoka krvi
- Pozitronska emisijska tomografija (PET) srca je radionuklidna tomografska studija koja vam omogućava da pronađete hipoperfuzijske (sklerotične) područja miokarda
- Koronarografija je radiopakijska metoda za proučavanje koronarnih arterija srca za dijagnostiku koronarne bolesti srca pomoću rendgenskih zraka i kontrastnog medija
- Ehokardiografija je jedna od metoda ultrazvučnog pregleda koja ima za cilj proučavanje morfoloških i funkcionalnih promjena na srcu i njegovom zalistaku
- Radiografija može pomoći u utvrđivanju promjena veličine srca.
- Stresni testovi - omogućuju vam dijagnosticiranje ili isključenje prolazne ishemije
- Holterov nadzor - omogućava svakodnevno kontrolu srca pacijenta
- Ventriculografija je fokusiranije istraživanje, a to je rendgenski metod za procjenu komora srca u koje se ubrizgava kontrastno sredstvo. U tom je slučaju slika kontrastnih dijelova srca fiksirana na posebnom filmu ili drugom uređaju za snimanje.
EKG postinfarktna kardioskleroza
Ova metoda ispitivanja bolesnika s PICS-om usmjerena je na analizu bioelektrične aktivnosti vlakana miokarda. Puls koji nastaje u sinusnom čvoru prolazi kroz posebna vlakna. Paralelno s prolaskom pulsnog signala, kardiomiociti se stežu.
Tijekom elektrokardiografije, pomoću posebnih osjetljivih elektroda i uređaja za snimanje, bilježi se smjer pomičnog pulsa. Kao rezultat toga, liječnik može dobiti kliničku sliku rada pojedinih srčanih struktura.
Sam postupak je bezbolan i traje malo vremena. S obzirom na sve pripreme za ovu studiju, obično traje 10 do 15 minuta.
Sa PIX-om na EKG-u vidljiva su sledeća kršenja:
- Visina QRS napetosti zuba varira, što ukazuje na poremećaj kontraktilnosti ventrikula.
- S-T segment može se nalaziti ispod konture.
- T valovi se ponekad smanjuju ispod normalnih, uključujući prelazak na negativne vrijednosti.
- U težim slučajevima određuje se podrhtavanje atrija ili atrijska fibrilacija.
- Prisutnost blokada ukazuje na lošu provodljivost u odeljenjima srca.
Nastala post-infarktska kardioskleroza može se izliječiti samo operativnim zahvatom. Liječenje lijekovima koristi se samo u fazi vaskularne lezije aterosklerozom. U takvim je slučajevima ipak moguće uz pomoć posebnih lijekova koji će poboljšati metabolizam i dotok krvi u srce, što će poboljšati pacijentovo stanje.
Izloženost lijekovima temelji se na upotrebi sljedećih skupina lijekova:
- Metaboličke tvari (riboksin, kardiomagnil, blagoronat, glicin, biotredin itd.)
- Fibrati (hevilon, normolip, fenofibrat, gemfibrozil, regulep, itd.)
- Statini (apeksstatin, lovacor, pitavastatin, atorvastatin, kardiostatin, simvastatin, koletar itd.)
- ACE inhibitori (mioril, minipril, kaptopril, enalakor, olivin itd.)
- Kardiotonike (strofantin, lanoksin, dilanacin itd.)
- Diuretici (lasix, furosemid, indap itd.)
Liječenje lijekovima se u pravilu provodi sveobuhvatno, uzimajući u obzir individualne karakteristike svakog pacijenta.
Hirurško liječenje
Koristi se u slučaju neefikasnog lijeka. Od savremenih metoda hirurgije najčešće se koriste za poboljšanje stanja pacijenata sa postinfarktnom kardiosklerozom:
- Vazodilatacija, posebno koronarnu. Za to se koristi bilo balonska angioplastika ili stentiranje, koje se u nekim slučajevima kombiniraju u jednom postupku.
- Bypass operacija - da bi zaobišao suženi dio arterije, stvara se shunt, za koji se najčešće koristi dio femoralne vene.
Pored gore navedenih metoda liječenja, koristi se fizioterapeutska terapija poput elektroforeze. Primjenjuje se lokalno, u predjelu srca, dok su potrebni bilo koji lijekovi, najčešće statini koji, zahvaljujući ovoj metodi liječenja, odlaze direktno na mjesto lezije.
Da biste ojačali tijelo, preporučuje se liječenje u odmaralištu koje se nalazi u planinskom području. U normalnom stanju pacijenta, mogu se propisati terapijske vježbe koje će pomoći povećanju mišićnog tonusa i normalizaciji krvnog pritiska.
U post-infarktnoj kardiosklerozi, prognostički zaključak temelji se na težini tijeka i lokaciji patološkog fokusa.
Primijećeno je značajno pogoršanje kvalitete života pacijenata s oštećenjem lijeve komore, posebno ako se srčani rad smanji za 20%. Lijekovi mogu podržati stanje, ali radikalno poboljšanje može se dogoditi tek nakon transplantacije organa. Inače se predviđa petogodišnje preživljavanje.
Klinički nepovoljna prognoza izdaje se s velikim brojem žarišta vezivnog tkiva. Kao što znate, oni nisu u mogućnosti ugovoriti ili provoditi impulse, stoga preostali dijelovi miokarda pokušavaju izdržati naporan rad, ali u pravilu se srčana insuficijencija razvija nakon takve nadoknade.
Razvoj post-infarktske kardioskleroze je nepovratan proces, pa je nakon njegovog otkrivanja potrebno izvesti adekvatno liječenje pod nadzorom kvalificiranog stručnjaka.Samo u ovom slučaju, moguće je ne samo poboljšati stanje, već i spasiti pacijentov život.
Prevencija
Praksa načela zdravog načina života je prevencija mnogih patologija, uključujući post-infarktnu kardiosklerozu. Ova je bolest, kao i svaki drugi kardiovaskularni poremećaj, usko povezana s ljudskom prehranom i načinom života, pa je, da bi se spriječio razvoj PICS-a, vrijedno slijediti nekoliko jednostavnih pravila:
- Važno je održavati zdravu i uravnoteženu prehranu. Konkretno, morate jesti frakcijski, ali često, otprilike 5-6 puta dnevno. Hrana treba biti odabrana bogata kalijumom i magnezijumom.
- Fizička aktivnost treba biti redovna, ali bez preopterećenja.
- Odličan je odmor i adekvatan san.
- Potrebno je održavati emocionalnu stabilnost, zbog čega treba izbjegavati stres.
- Umjereni spa tretmani su od pomoći.
- Dobar učinak na tijelo ima terapeutska masaža.
- Vrijedno je pridržavati se pozitivnog stava bez obzira na sve.
Posebno obraćajući pažnju na prehranu, treba napomenuti:
- Korisno je odustati od kafe i alkohola.
- Neophodno je na najmanju moguću mjeru koristiti tonik pića (kakao, crni čaj)
- Sol se treba konzumirati u ograničenim količinama.
- Ne koristite češnjak i luk
- Vrste riba trebaju biti mršave.
Akumulacija gasa u crevima može takođe loše da utiče na stanje čoveka, stoga je važno ograničiti upotrebu pasulja, mleka i svežeg kupusa bilo koje vrste. Također, u preventivne svrhe razvoja ateroskleroze, koja vodi u PIX, potrebno je iz prehrane isključiti pluća, jetru i mozak životinja. Bolje je jesti zelenilo i voće.
Uzroci postinfarktne kardioskleroze
Kao što je gore spomenuto, patologija nastaje zamjenom nekroziranih struktura miokarda stanicama vezivnog tkiva, što ne može, ali ne dovodi do pogoršanja srčane aktivnosti. I postoji nekoliko razloga koji mogu započeti takav proces, ali glavni su posljedice infarkta miokarda koji je pretrpio pacijent.
Kardiolozi ove patološke promjene u tijelu razlikuju kao zasebnu bolest koja pripada skupini koronarnih bolesti srca. Obično se dijagnoza u pitanju pojavi na kartici osobe koja je imala srčani udar dva do četiri mjeseca nakon napada. Za to vrijeme pretežno se završava proces ožiljaka miokarda.
Uostalom, srčani udar je žarišna smrt ćelija, koje tijelo mora napuniti. Zbog sticaja okolnosti, zamjena nije analogna ćelijama srčanog mišića, već ožiljnom vezivnom tkivu. To je takva transformacija koja vodi ka bolesti razmatranom u ovom članku.
Ovisno o lokaciji i razmjeru žarišne lezije, određuje se i stupanj srčane aktivnosti. Zaista, „nova“ tkiva nemaju mogućnost sažimanja i nisu u stanju da prenose električne impulse.
Zbog nastale patologije opaža se distenzija i deformacija srčanih komora. Ovisno o mjestu žarišta, degeneracija tkiva može utjecati na srčane zaliste.
Drugi od uzroka razmatrane patologije može biti distrofija miokarda. Promjena srčanog mišića, koja se pojavila kao rezultat odstupanja u njemu od brzine metabolizma, što dovodi do poremećaja cirkulacije, kao rezultat smanjenja kontraktilnosti srčanog mišića.
Trauma takođe može dovesti do slične bolesti. Ali posljednja dva slučaja, kao katalizatori problema, mnogo su rjeđa.
, , , , ,
Simptomi postinfarktne kardioskleroze
Klinički oblik manifestacije ove tegobe direktno ovisi o mjestu nastanka nekrotičnih žarišta i, shodno tome, ožiljaka. Odnosno, što je veći ožiljak, to su teže simptomatske manifestacije.
Simptomi su prilično raznoliki, ali glavni je zastoj srca. Takođe je pacijent u stanju da oseti takvu nelagodu:
- Aritmija - neuspjeh ritmičkog rada tijela.
- Progresivna kratkoća daha.
- Smanjena otpornost na fizičke napore.
- Tahikardija je povećanje ritma.
- Ortoneja - problemi s disanjem dok leže.
- Moguća je pojava noćnih napada srčane astme. Ostavite ga 5 do 20 minuta nakon što pacijent promijeni položaj tijela u vertikalni (stoji, sjedi), disanje se obnavlja i osoba mu pada na pamet. Ako se to ne učini, tada se na pozadini arterijske hipertenzije, koja je popratni element patologije, može sasvim razumno pojaviti ontogeneza - plućni edem. Ili kako ga još zovu i akutni zatajenje lijevog ventrikula.
- Napadi spontane angine pektoris, iako bol možda ne prati ovaj napad. Ova se činjenica može dogoditi na pozadini poremećaja koronarne cirkulacije.
- S oštećenjem desne komore može se pojaviti oticanje donjih ekstremiteta.
- Sposoban je vidjeti povećanje venskih putova u vratu.
- Hidrotoraks je nakupina transudata (tečnosti neupalnog porekla) u pleuralnoj šupljini.
- Akrocijanoza je plavkasto obezbojenje kože povezano s nedovoljnim dotokom krvi u male kapilare.
- Hydropericardium - kapuljača srčane košulje.
- Hepatomegalija - stagnacija krvi u žilama jetre.
Fokalna postinfarktska kardioskleroza
Patologija velikog fokusa predstavlja najteži oblik bolesti, što dovodi do ozbiljnih kršenja u radu pogođenog organa, ali i cijelog organizma.
U ovom slučaju ćelije miokarda su djelomično ili potpuno zamijenjene vezivnim tkivima. Velike površine zamijenjenog tkiva značajno smanjuju rad ljudske pumpe, uključujući te promjene mogu utjecati na ventilski sustav, što samo pogoršava situaciju. S takvom kliničkom slikom potreban je pravovremeni, dovoljno dubok pregled pacijenta, koji će naknadno morati biti vrlo pažljiv u njegovom zdravlju.
Glavni simptomi velike žarišne patologije uključuju:
- Pojava respiratorne nelagode.
- Neuspjesi u normalnom ritmu kontrakcija.
- Manifestacija simptoma boli u sternumu.
- Umor.
- Prilično je primjetan edem donjih i gornjih udova, a u rijetkim je slučajevima moguće i cijelo tijelo.
Prilično je identificirati uzroke te vrste tegobe, posebno ako je izvor bolesti relativno dugo. Ljekari navode samo nekoliko: •
- Bolesti zarazne i / ili virusne prirode.
- Akutne alergijske reakcije tijela na bilo koji vanjski podražaj.
Aterosklerotska postinfarktna kardioskleroza
Ova vrsta patologije koja se razmatra uzrokovana je napredovanjem koronarne srčane bolesti zamjenom stanica miokarda vezivnim, zbog aterosklerotskog poremećaja koronarnih arterija.
Jednostavno rečeno, na pozadini produženog nedostatka kisika i hranjivih sastojaka koje srce doživljava, dolazi do aktiviranja diobe vezivnih stanica između kardiomiocita (mišićnih stanica srca), što dovodi do razvoja i napredovanja aterosklerotskog procesa.
Manjak kisika nastaje zbog nakupljanja holesterolnih plakova na zidovima krvnih žila, što dovodi do smanjenja ili potpune blokade prolaznog dijela protoka krvi.
Čak i ako se ne dogodi potpuna blokada lumena, smanjuje se količina krvi koja ulazi u organ i, prema tome, ćelije ne primaju kisik. Naročito ovaj manjak osjećaju srčani mišići, čak i uz lagano opterećenje.
Kod ljudi koji primaju velike fizičke napore, ali koji imaju aterosklerotske vaskularne probleme, post-infarktska kardioskleroza se manifestuje i napreduje mnogo aktivnije.
Zauzvrat, smanjenje lumena koronarnih žila može dovesti do:
- Neuspjeh metabolizma lipida dovodi do povećanja kolesterola u plazmi, što ubrzava razvoj sklerotskih procesa.
- Hronično visok krvni pritisak. Hipertenzija povećava brzinu protoka krvi, što izaziva mikrovortike u krvi. Ova činjenica stvara dodatne uslove za taloženje holesterola.
- Ovisnost o nikotinu. Kada uđe u tijelo, izaziva spazam kapilara, što privremeno narušava protok krvi, a samim tim i dovod kisika u sisteme i organe. U ovom slučaju, hronični pušači imaju visok holesterol u krvi.
- Genetska predispozicija.
- Višak kilograma dodaje opterećenje, što povećava vjerovatnoću za razvoj ishemije.
- Konstantni stresi aktiviraju nadbubrežne žlijezde, što dovodi do povećanja razine hormona u krvi.
U ovoj situaciji, razvojni proces dotične bolesti odvija se mjereno malom brzinom. Prevashodno je pogođena leva klijetka, jer upravo na nju pada najveće opterećenje i gladovanjem kiseonikom najviše pati.
Jedno vrijeme se patologija ne manifestira. Osoba počinje osjećati nelagodu kad je gotovo cijelo mišićno tkivo prošarano isprepletenim stanicama vezivnog tkiva.
Analizirajući mehanizam razvoja bolesti, možemo zaključiti da je dijagnosticirana kod ljudi čija je dob premašila četrdesetgodišnju marku.
, , , ,
Donja post-infarktska kardioskleroza
Zbog svoje anatomske strukture, desna klijetka nalazi se u donjem dijelu srca. Opslužuje ga mali krug cirkulacije krvi. Ovo je ime dobio po činjenici da cirkulirajuća krv zahvaća samo plućno tkivo i samo srce, ne hraneći ostale ljudske organe.
U malom krugu teče samo venska krv. Zbog svih ovih faktora ovo područje ljudskog motora manje je podložno negativnim faktorima, što dovodi do bolesti razmatrane u ovom članku.
Iznenadna smrt u post-infarktnoj kardiosklerozi
Nije nesretno što to zvuči, ali osoba koja boluje od dotične bolesti ima visoki rizik od asistole (prestanak bioelektrične aktivnosti, što dovodi do zastoja u srcu), i, kao rezultat, nastup iznenadne kliničke smrti. Stoga se za takav ishod treba pripremiti rodbina ovog pacijenta, posebno ako je proces dovoljno u tijeku.
Pogoršanje patologije i razvoj kardiogenog šoka još je jedan razlog koji dovodi do naglog početka smrti, što je posljedica post-infarktske kardioskleroze. Upravo on, uz pomoć koja nije pružena pravodobno (a u nekim slučajevima i s njom), postaje polazište smrti.
Fibrilacija ventrikula srca također može izazvati smrtonosnost, odnosno fragmentirano i višesmjerno kontrakciju pojedinih snopova miokardnih vlakana.
Na osnovu gore navedenog treba shvatiti da osoba kojoj je postavljena dotična dijagnoza treba pažljivo nadzirati svoje zdravlje, redovno pratiti njegov krvni pritisak, rad srca i ritam, redovno posjećujući lekara koji prolazi - kardiologa. To je jedini način da se smanji rizik od iznenadne smrti.
Umor
U slučaju oslabljene funkcije ispumpavanja, srce gubi sposobnost izbacivanja dovoljne količine krvi svakom kontrakcijom, postoji nestabilnost krvnog pritiska. Pacijenti se žale na umor ne samo tijekom fizičkog, nego i tijekom mentalnog stresa. Prilikom izvođenja fizičkih vježbi mišići hodanja ne mogu se nositi sa opterećenjem zbog nedovoljne opskrbe kisikom. U mentalnoj aktivnosti negativan faktor je gladovanje mozga kisikom, što dovodi do smanjenja koncentracije, pažnje i oštećenja pamćenja.
Oticanje se manifestuje u kasnijim fazama s teškom kardiosklerozom. Edemi nastaju zbog zastoja u velikom krugu cirkulacije krvi, uz neispravan rad desne komore. Upravo u ovom dijelu srca venska krv ulazi i stagnira kada srčana komora nije u stanju ispumpati pravu količinu krvi.
Prije svega, natečenost se pojavljuje na onim područjima gdje je usporena cirkulacija i nizak krvni tlak krvni pritisak. Pod utjecajem gravitacije nastaju edemi koji se najčešće javljaju u donjim ekstremitetima. Prvo dolazi do širenja i oticanja vena na nogama, zatim tekućina izlazi iz vaskularnog korita i počinje se nakupljati u mekim tkivima, formirajući edeme. U početku se edemi primjećuju tek ujutro, jer se zbog mehaničkih pokreta ubrzava protok krvi i edem odlazi. U kasnijim fazama, s progresijom zatajenja srca, tokom dana i večeri primjećuju se edemi.
Vrtoglavica
U kasnijim fazama bilježi se ne samo blaga vrtoglavica, već i epizodna nesvjestica, koja je posljedica kisikove gladovanja mozga. Bolesti se javljaju zbog oštrog pada krvnog pritiska ili ozbiljnih poremećaja srčanog ritma. Centralni nervni sistem ne proizvodi dovoljno hranjivih sastojaka. U tom slučaju nesvjestica je zaštitna reakcija - tijelo štedi energiju kako bi moglo funkcionirati na količinu kisika koju bolesno srce može osigurati.
Ispitivanja i dijagnostika
U početnim fazama bolesti dijagnoza kardioskleroze izaziva određene poteškoće. Većina metoda dijagnostičkog pregleda ne omogućava vam da uhvatite male nakupine vezivnog tkiva među zdravim kardiomiocitima. Uz to, pacijenti ne predstavljaju nikakve posebne žalbe. Zato se kardioskleroza najčešće dijagnosticira već u kasnim fazama, kada se pridružuju zatajenje srca i druge komplikacije bolesti.
Usmjeren i pravovremen pregled vrši se samo za pacijente koji su imali miokarditis ili infarkt miokarda. U ovoj kategoriji bolesnika skleroza miokarda je predvidljiva i očekivana posljedica.
Glavne dijagnostičke metode:
- objektivni pregled od strane ljekara,
- EKG
- Ehokardiografija,
- rentgen grudnog koša,
- scintigrafija
- MRI ili CT
- specifična laboratorijska ispitivanja.
Objektivna inspekcija
To je prvi korak ka dijagnostici. Ispitivanje provodi terapeut ili kardiolog prilikom komunikacije s pacijentom. Na pregledu je nemoguće dijagnosticirati samu kardiosklerozu, ali se na bolest može posumnjati ako postoje znakovi srčanog zastoja. Doktor pregledava pacijenta, vrši palpaciju, auskultaciju, istoriju bolesti i perkusije.
Elektrokardiografija
Omogućuje vam da procijenite bioelektričnu aktivnost srca. Tipične promjene EKG-a u kardiosklerozi:
- smanjeni napon zuba kompleksa QRS (pokazatelj oslabljene ventrikularne kontraktilnosti),
- smanjenje zuba „T“ ili njegov negativni polaritet,
- Pad segmenta ST ispod izolina,
- poremećaji ritma
- blokade.
EKG treba procijeniti iskusni kardiolog koji može odrediti mjesto fokusa, oblik kardioskleroze i dijagnosticirati komplikacije prema prirodi promjena električnih impulsa.
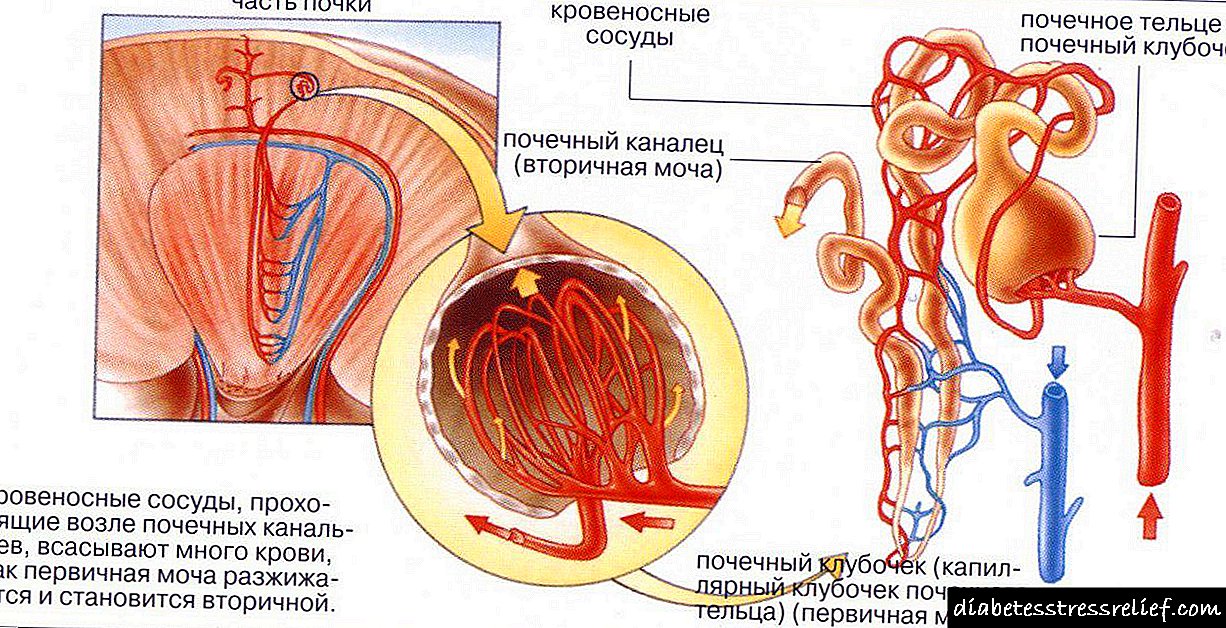
To je najinformativnija metoda u proceni rada srca. Ultrazvuk srca je bezbolan i neinvazivan postupak koji vam omogućava da utvrdite morfološko stanje srčanog mišića, procijenite njegovu pumpnu funkciju, kontraktilnost itd.
Tipične promene kod pacijenata sa kardiosklerozom:
- poremećaj provodljivosti
- oslabljena kontraktilnost
- stanjivanje srčanog zida u području skleroze,
- žarište fibroze ili skleroze, njena lokacija,
- poremećaji u radu valvularnog aparata srca.
Roentgenography
Radiografija ne može jasno prikazati sve promjene u srcu s kardiosklerozom, stoga je izborna dijagnostička metoda. R-grafijom se najčešće koristi da se postavi preliminarna dijagnoza u svrhu daljnjeg ispitivanja. Metoda je bezbolna, ali kontraindicirana je za trudnice zbog male doze zračenja. Slike se snimaju u dvije projekcije kako bi se procijenilo srce sa dvije strane. U kasnim fazama kardioskleroze srce je primjetno uvećano. Iskusni ljekar čak može razabrati velike aneurizme na rendgenu.
Kompjuterska tomografija i snimanje magnetnom rezonancom
Vrlo su tačne metode za proučavanje struktura srca. Dijagnostički značaj CT i MRI je ekvivalentan i pored različitih principa dobijanja slike. Slike vam omogućuju da vidite čak i male žarišta raspodjele vezivnog tkiva u miokardu (najčešće nakon srčanog udara). Dijagnoza je teška s difuznim postupkom oštećenja srčanog mišića, jer promjene gustoće miokarda su homogene. Poteškoća u ispitivanju srca s CT i MRI nastaje zbog činjenice da je srce u stalnom pokretu, što ne daje jasnu sliku.
Scintigraphy
Način instrumentalnog ispitivanja zasnovan na unošenju u krvotok posebne tvari koja obilježava određene vrste ćelija. Ciljna supstanca za kardiosklerozu su zdravi kardiomiociti. Kontrast se ne akumulira u oštećenim ćelijama, niti se nakuplja u manjim količinama. Nakon unošenja supstance uzimaju se slike srca koje pokazuju kako se kontrast distribuira u srčanom mišiću.
U zdravom miokardu primijenjena supstanca akumulira se ravnomjerno. Područja oštećenja sa žarišnom kardiosklerozom vrlo su jasno vidljiva - neće doći do nakupljanja kontrasta. Ispitivanje je informativno i praktično sigurno (s izuzetkom alergijskih reakcija na kontrastno sredstvo). Nedostatak scintigrafije je niska prevalencija metode zbog visoke cijene opreme.
Laboratorijske metode istraživanja
Kod OAM-a i OVK-a obično se ne opažaju nikakve specifične promjene. Laboratorijskim metodama ispitivanja može se pronaći uzrok razvoja kardioskleroze. Na primjer, kod ateroskleroze pacijent će imati visok holesterol, a miokarditisom u OVK će biti znakova upalnog procesa. Podaci dobiveni tijekom laboratorijskog pregleda pacijenta omogućavaju sumnju na bolest samo posrednim znakovima. Terapija lijekovima ne može se započeti bez ocjenjivanja rada bubrežnog i jetrenog sustava, zbog čega se obavlja biohemijski test krvi, OAK, OAM.
Kako lečiti kardiosklerozu
Među bogatim arsenalom modernih lijekova ne postoji lijek koji bi mogao radikalno riješiti problem kardioskleroze. Lijek koji bi vezno tkivo mogao pretvoriti u mišić jednostavno ne postoji. Liječenje kardioskleroze je dug, cjeloživotni proces.
Terapiju odabiru iskusni kardiolozi u bolnici s daljnjim preporukama koje treba redovito promatrati ambulantno i prilagoditi režimu liječenja. U dijagnostici i terapiju prateće patologije uključeni su stručnjaci srodnih specijalnosti.
Lečenje kardioskleroze ima specifične ciljeve:
- eliminacija glavnih uzroka razvoja patologije,
- prevencija komplikacija,
- otklanjanje simptoma srčane insuficijencije,
- borba protiv otežavajućih faktora,
- poboljšanje kvalitete života pacijenta (maksimalna dugoročna sposobnost za rad, sposobnost samostalnog servisiranja).
Glavne metode liječenja:
- konzervativni lijekovi
- kardinalno hirurško liječenje,
- palijativna operacija
- održavanje zdravog načina života i pridržavanje dijeta.