Komplikacije pankreatitisa: hronični, akutni i gnojni
Rane komplikacije akutnog pankreatitisa (krvarenje, apsces, retroperitonealni flegmon, fistule, ciste, psihoza, medijastinitis): liječenje, liječenje.
Akutni pankreatitis je bolest zasnovana na upalnom nekrotičnom procesu uzrokovanoj autolitičkim procesima. Pankreatitis Patan a / edem gušterače - oticanje, povećanje veličine, zadebljanje, sluz u kanalima, edematozno intersticijsko tkivo, hiperemija, degeneracija acinija. b / Hemoragični pankreatitis - sve to kod edema + krvnih ugrušaka u žilama + nekroza intersticijskog tkiva u zoni hemoragije, ćelijski infiltrati na granici hemoragije. c / Purulentni pankreatitis - neutrofili, kasnije ožiljci, m. apsces. g / nekrotični pankreatitis - nekrotične promjene u cijeloj žlijezdi ili njenom dijelu.
Promjene hroničnog pankreatitisa - kronična upala, iritacija vezivnog tkiva, smrt parenhimskih stanica, endarteritis, sužavanje i oblinacija lumena kanala, stvaranje cista, ožiljci. Klasifikacija: klinički tijek: akutni (edemi, hemoragični, nekroza pankreasa, gnojni), hronični (bez relapsa, recidivirajući, bolni, pseudotumorozni), holecistični pankreatitis (akutni, recidivirajući, bez relapsa). Može se pojaviti s prevladavanjem holecistitisa, pankreatitisa. Etiologija: infekcija, oštećenja, traume, bolesti stomaka, bolesti želuca i dvanaestopalačnog creva, mesna hrana, prejedanje, alkoholizam, hormoni. Čimbenici u vezi sa tim: dob, pol, vaskularne promjene, punoća, alergije, opetovano povraćanje. Patogeneza: 1.Infektivna teorija (krv, limfa i dr.). 2. Ozljeda Komplikacije akutnog pankreatitisa 30-50% destruktivnog pankreatitisa. Gvožđe je zaštićeno vezivnim tkivom -> kalcifikacija -> XP. pankreatitis
Kasne komplikacije akutnog pankreatitisa (hronični pankreatitis, ciste, fistule, dijabetes melitus, suzanje dvanaesnika 12).
CHRIS.PANCREATITIS: bolest zasnovana na degenerativnom procesu žljezdanog tkiva, čiji je kraj skleroza organa parenhima gubitkom egzogene i endogene sekrecije. Akutni pankreatitis je destruktivan proces. Rane komplikacije akutnog pankreatitisa: 1. Krvarenje. 2. Retroperitonealna flegmona. 3. Fistule (vanjske, unutarnje). 4. Ciste (tačno - sopstvena ljuska, unutrašnji zidovi obloženi su epitelom. Lažno - nema vlastitu ljusku, ograničenu na susjedne organe). 5. Pleurisija 6. Mediastenitis. 7. Psihoza. Kasne komplikacije akutnog pankreatitisa: 1.X. pankreatitis 2. Ciste (često istinite) 3. Kamenje (rijetko, ali pronađeno) 4. Dijabetes melitus 5. Sužavanje 12per. creva. Klinička klasifikacija hroničnog pankreatitisa (prema kliničkom toku) 1. bez boli (latentno), 2. boli. 3. Ponavljajući se. 4. Pseudotumor ili žutica. 5. Kolecistopankreatitis. ETOLOGIJA pankreatitis: 1. Prijelaz akutne u kroničnu; 2. bolesti. i w. mokraćnog mjehura, 3. bolesti jetre (hepatitis F, ciroza jetre) 4. bolesti želuca i 12 str. crijeva, 5. hronični alkoholizam, 6. postoperativni pankreatitis (resekcija želuca), 7. vaskularne bolesti, 8. alergijske bolesti. KLINIKA pankreatitis: 1. Prisutnost napada akutnog pankreatitisa u prošlosti. 2. Prisutnost bolesti zh.p. zh.bubble, želudac, 12 p.p. sa pojavom bola u pojasu. 3. Tupi ili bolni tupi ili oštri bolovi u epigastrijumu, više lijevo. 4. Zračenje boli sternuma, desne ili leve ključne kosti, mlečne žlezde. 5. Bolovi kod palpacije gušterače. 6. Bol u levom rebra-vertebralnom uglu (simptom Mayo-Robson). 7.Frenicus je simptom.8. Kombinacija znakova pankreatitisa s poremećenim metabolizmom ugljikohidrata. 9. Dispeptički poremećaji (mučnina, pljuvačka, nadutost). 10. Gubitak kilograma, letargija, astenija. 11. sklonost alergijskim bolestima. Specijalne metode istraživanja: 1. Eholokacija. 2.Computerogram. LIJEČENJE CHR - pankreatitisa 1. Konzervativni: a) perirenalna blokada novokaina, b) poliglucin, reopoliglyukin, antiencimi, novokain, plazma, krv, AK, c) proteinska dijeta (N 5), d) atomin 1t 3 puta dnevno tokom 7-10 dana, nerobol 1t 2 puta dnevno dan 15 dana, retabolil 1t 2 puta tjedno, e) pankreatin, metionin, lipolkain, fest, e) analgezija: papaverin, no-spa antispazmodičko miotropno djelovanje, baralgin, promedol, g) transfuzija fiziološke otopine vitaminima: h) rendgenska terapija (UHF) terapija za područje solarnog pleksusa i spa tretman (Železnovodsk, Esntuki, Truskavets). Indikacije: - neuspjeh konzervativnog liječenja (nakon nekoliko mjeseci), - ciste gušterače, fistule (vanjske), opstruktivne (mehaničke) žutice, - pseudotumorni pankreatitis, - kamenci gušterače. Klasifikacija operacija: A. Operacija gušterače: resekcija amputacija s kraja, resekcija iz sredine. - pankreato-duodenalna resekcija, - pankreatktomija, - cervikalna anastomoza, - pankreato-crevna anastomoza, int. i nar. cista pankreasa, -Marsulinizacija - vanjska drenaža sa lažnom cistom, B. Operacija na žučnom sustavu: - holecistektomija, - biodigestijalna anastomoza, - detekcija željeznica koje se može otkriti, - operacija na stomaku i 12. stomaku, - gastroenteroanastomoza, - resekcija stomaka, - duodenojejunoanastomoza. B. Operacija na vegetativnom NS: - resekcija solarnog pleksusa - marginalna neurotomija itd. G. punjenje fistule.
Hronični pankreatitis: definicija pojma, uzrok.
Bolest je posljedica akutnog pankreatitisa ili od tada
napad se razvija postepeno, uzimajući hronični tok.
Etiologija: uzroci hroničnog pankreatitisa su bolesti stomaka,
dvanaestopalačnog creva, jetre, žučnog mehura i žučnog trakta, tj.
organe s tijesnim anatomskim i funkcionalnim vezama s gušteračom
prehrambeni poremećaji i promjene u metabolizmu masti (grešnici u prehrani,
alkoholizam), akutne i hronične infekcije, intoksikacije, trovanja, promjene
u kanalu pankreasa (primarni tumori, strije,
metaplazija epitela izlučnog kanala), zatvorene povrede gušterače.
Patogeneza: hronični pankreatitis ima mnogo toga zajedničkog s patogenezom akutnih
pankreatitis. Relapsi ove bolesti dovode do uključivanja svih novih
odjela gušterače, što s vremenom uzrokuje zamjenu funkcionalnog
parenhima ožiljaka vezivnog tkiva dovodi do sklerotičnih promjena u
duktalni sistem žlijezde i u paravasalnom tkivu.
Patološka anatomija: proliferacija se javlja u tkivu pankreasa
vezivnog tkiva, što rezultira fibrozom i sklerozom. Poslednja
mogu biti peri- ili intralobularni, u kombinaciji sa istodobnom atrofijom
žljezdano tkivo. Kao rezultat povećanog razvoja željeznog vezivnog tkiva
zbijena i često se mijenja u volumenu. Mikroskopski istovremeno sa
fibroza tkiva, njegova upalna infiltracija, lipomatoza,
upalne promjene u zidovima kanala. Ponekad višestruki
male ciste nastale kao rezultat obliteracije lumena kanala, taloga
soli kalcijuma u tkivu žlijezde (kalcificirajući pankreatitis).
Razlikuju se sljedeći klinički i anatomski oblici kroničnog pankreatitisa: 1)
hronični induktivni pankreatitis, 2) pseudotumorni pankreatitis, 3)
pseudocistični pankreatitis (hronični pankreatitis s ishodom ciste), 4)
hronični kalkulozni pankreatitis (virgolitijaza, kalcificirajući
Zakrčenost hroničnog pankreatitisa ovisno o kliničkom toku (bezbolna, bolna, rekurentna, atrofična, pseudotumorozna, holecistostokreatitis).
K-k, q-k hroničnog pankreatitisa.
Klinika i dijagnoza: glavni simptomi boli, dispeptični poremećaji,
žutica, gubitak težine, bol u epigastričnoj regiji i često povećanje
gušterača otkrivena palpacijom.
Bol može biti oštar ili prigušen i lokalizovan u epigastričnoj regiji,
desna i lijeva hipohondrija često su poput pojasa i zrače u
leđa, u interkaskalnoj regiji, desni hipohondrijum. Bol može biti trajna
ili paroksizmalne. Napadi bolova traju od nekoliko sati do 4-6 dana.
Najčešće provociraju pogreške u prehrani.
Dispeptički poremećaji - mučnina, povraćanje, pljuvačka, nestabilna stolica
(naizmenično zatvor sa prolivom) - ili su stalne ili su samo tokom perioda
Žutica, ikterična koža i sklere zabilježeni su u polovine bolesnika. Oni mogu
biti i remisijski i trajni. Teška žutica u
većina pacijenata u kombinaciji s aholijom rezultat je oticanja glave
gušterače, sažimanje žučnih kanala zbog induktivne
proces u žlijezdi, kicatricialne i upalne promjene u kanalima i u sfinkteru
Oddi, kamenje u ampuli velikog duodenalnog papila.
Gubitak kilograma ponekad dostiže oštre stepene. Uzroci iscrpljenosti su:
nedovoljna proizvodnja i opskrba enzima pankreasa u
dvanaestopalačnog creva, poteškoće u izboru dijeta, strah pacijenata da uzimaju
hrana zbog bola. Kod mnogih pacijenata napadi boli se javljaju i nakon uzimanja
mala količina tečne hrane koja nema sokogonnymi svojstva.
Objektivni pregled u periodima pogoršanja često otkriva simptome,
karakterističan za akutni pankreatitis. U interictalnom periodu, obično se primjećuje
umjerena bol zbog gušterače. U mršavih bolesnika ponekad
možete palpirati uvećanu i gustu gušteraču.
Pacijenta treba pregledati u ležećem položaju, sa valjkom postavljenim ispod leđa
položaj na desnoj strani s torzoom nagnutim prema naprijed za 45 °, stojeći s nagibom
trup prema naprijed - na lijevo. Sa pseudotumorskim oblicima koji se javljaju sa žuticom,
Ponekad se nađe Courvoisierov sindrom, za koji je karakteristična triada znakova:
opstruktivna žutica, povećana i bezbolna žuč, bešika, aholija.
Dijagnoza hroničnog pankreatitisa temelji se na subjektivnim i
objektivne kliničke simptome bolesti, podatke iz laboratorijskih ispitivanja i
rezultati posebnih metoda istraživanja. Uz pogoršanja procesa u
gušterača i teškoće u izlivu pankreasnog soka u krv i urin
često povećava sadržaj enzima pankreasa - dijastaze, tripsin,
lipaze. U interkttalnom periodu to je normalno. Koncentracija svih glavnih
enzimi lezije u dvanaestopalačnom sadržaju, naprotiv, smanjuju se,
pojedini pacijenti potpuno su odsutni.
Koprološki pregled pokazuje prisustvo velikog broja
neprebavljena mišićna vlakna (kreatorrhea) i kap neutralne masti
U vezi s uključenošću u proces otočnog aparata zapažaju se žlijezde
hiperglikemija i promjene normalne krivulje šećera pod utjecajem dvostruke
Uz panoramsku fluoroskopiju trbušne šupljine, kalcifikacije se ponekad određuju pomoću
tijek gušterače. Rendgenskim pregledom
dvanaestopalačno crijevo u uvjetima njegove hipotenzije („paralitički“)
duodenografija) može otkriti indirektne simptome hroničnog pankreatitisa:
raširena petlja („potkova“) dvanaestopalačnog creva, utisak ili defekt
popunjavajući unutarnju konturu svog silaznog dijela, mijenjajući reljef nabora
sluznica u području duodenalne papile i deformacije
Ultrazvuk i računalna tomografija omogućavaju hroničnu bolest
pankreatitis otkriti povećanje cijele žlijezde ili samo njene glave
(pseudotumorni pankreatitis), cistične promjene u debljini žlijezde. U velikom broju
slučajevi guste ehostrukture smještene desno i lijevo od
kralježnice na nivou II - III lumbalnih kralježaka, ovisno o prisutnosti
lumen kanala kamenja ili kalcinata u debljini parenhima žlijezde.
Radioizotopsko skeniranje otkriva: scintigrafsko iscrpljivanje
uslijed difuznog sklerotskog procesa oštećenja akumulacije izotopa, koji
označava njihove cistične promjene ili kalcifikaciju parenhima
Retrogradna pankreatografija može otkriti karakteristične znakove
hronični pankreatitis: deformacija glavnih ili dodatnih kanala, sužavanje
njihove praznine, popunjavajući nedostatke duž kanala zbog prisustva kamenja.
Angiografski pregled (celijakija i mezenterikografija) u ranim fazama
hronični pankreatitis pokazuje područja hipervaskularizacije i kasnije
stadija uslijed uobičajene fibroze difuzno iscrpljivanje vaskula
obrazac, promjene u njegovoj arhitektonici, premještanje ili premještanje krvnih žila tijekom
formirajući ciste žlezde.
Diferencijalna za hronični pankreatitis (peptični čir i 12PC, rak želuca, rak gušterače, hronični gastritis, hronični holecistitis, hepatitis).
snažna, okružujuća u regiji. epigastrijum sa ozračenjem u ramenu, lopaticama, donjem dijelu leđa
nastaje zbog oslabljene funkcije inzulinskog aparata. žuto
žučni kamenci načine, kalcifikacija stijenke ciste, čvorovi u artritisu. žuto
disproteinemija, hiponatremija, povećani tripsin, povećana aktivnost amilaze s pogoršanjem
peckanje, češće na prazan stomak ili noću u regiji.epigastrija je karakteristična sezonalnost
ako ima, to nije povezano s bolešću
kada su kontrastni: ulkusna niša, nabori se konvergiraju do osnove čira
nema većih promena
suzenje kampanje debelog creva, što je spastično
sa kontrastom: sužavanje lumena creva, odsustvo haustre, deponija sa barijem u zoni čira
anemija, poremećaj u sistemu zgrušavanja krvi
grčevi., lokaliziran u desnom hipohondrijumu, zrači desnom rukom i lopaticom
kamenje u gastrointestinalnom traktu i u žučnim kanalima
može se primijetiti porast: bi-lirubin, ESR, aminotransferaze alkalne fosfataze
Konzervativno liječenje hroničnog pankreatitisa i njegovih komplikacija.
a) perirenalna blokada novokaina, b) poliglucin, reopoliglukin, antiferment, novokain, plazma, krv, AK, c) proteinska dijeta (N 5), d) atomin 1t 3 puta dnevno tokom 7-10 dana, nerobol 1t 2 puta dnevno tokom 15 dana, retabolil 1t 2 puta tjedno, e) pankreatin, metionin, lipolkain, fest, e) analgezija: papaverin, ne-spa antispazmodičko miotropno djelovanje, baralgin, promedol, g) transfuzija fiziološke otopine vitaminima: h) radioterapija (UHF terapija na područje pleksus i spa tretman (Železnovodsk, Esntuki, Truskavets). t iz posebne prehrane koja isključuje
pržena, začinjena, slana, masna hrana, sokogonnye jela. Međutim, dijeta
treba biti bogato kalorijama i sadržavati dovoljnu količinu lako probavljivih
proteini. Dnevna prehrana treba biti 150 g bjelančevina, 30-40 g masti, 350-400 g
U slučaju neuhranjenosti preporučljivo je nadopuniti enteralnu prehranu
parenteralno, koristeći koncentrirane otopine aminokiselina u tu svrhu
rastvor glukoze Da bi se poboljšala probava, pacijentima se preporučuje uzimanje
preparati koji sadrže enzime pankreasa (pankreatin, festal,
panzinorm). Periodično provode tretman antispazmodicima, alkaliziraju
mineralne vode poput borja.
Svako pogoršanje hroničnog pankreatitisa trebalo bi smatrati napadom.
akutni pankreatitis. Liječenje tijekom pogoršanja treba provesti prema istom
načela koja liječe akutni pankreatitis.
Indikacije za hirurško liječenje hroničnog pankreatitisa i njegovih komplikacija.
2. Operativni: Indikacije: - neuspjeh konzervativnog liječenja (nakon nekoliko mjeseci), - ciste gušterače gušterače, - fistula (vanjska), - opstruktivna (mehanička) žutica, - pseudotumorni pankreatitis, -stoni pankreasa. Klasifikacija operacija: A. Operacija gušterače: resekcija amputacija s kraja, resekcija iz sredine. - pankreato-duodenalna resekcija, - pankreatktomija, - cervikalna anastomoza, - pankreato-crevna anastomoza, int. i nar. cista pankreasa, -Marsulinizacija - vanjska drenaža sa lažnom cistom, B. Operacija na žučnom sustavu: - holecistektomija, - biodigestijalna anastomoza, - detekcija željeznica koje se može otkriti, - operacija na stomaku i 12. stomaku, - gastroenteroanastomoza, - resekcija stomaka, - duodenojejunoanastomoza. B. Operacija na vegetativnom NS: - resekcija solarnog pleksusa - marginalna neurotomija itd. G. punjenje fistule.
Hronični pankreatitis javlja se češće na pozadini bolesti susjednih organa
(hronični kalkulični holecistitis, čir na želucu ili
dvanaesnika), dakle, hirurško liječenje ovih bolesti
poboljšava tok hroničnog pankreatitisa. U nedostatku patologije od
mogu se javiti žučni kanal, želudac i dvanaestopalačno crevo
pitanje intervencije direktno na gušterači. Indikacije za
operacije u ovom slučaju bit će: prisustvo kamenaca u kanalima žlijezde, koštano korisnih
zakrčenja kanala, teški oblici bolova pankreatitisa. Glavni cilj
hirurško liječenje - stvaranje uslova za optimalni odljev
pankreasni sok u gastrointestinalnom traktu.
Za vrijeme operacije potreban je temeljit intraoperativni pregled kanala
gušterače, žučni trakt i dvanaestopalačno crevo. Sa ovim
Cilj se izvodi intraoperativnom kolegrafijom, proučavanjem žučne kesice. In
tokom operacije koristi se retrogradna pankreatografija pomoću kanila
kanal preko papile dvanaestopalačnog creva ili punkcijom - probijanjem kroz tkivo
žlijezde proširenih kanala njegovog distalnog dijela.
S malim dugotrajnim striktima završnog dijela kanala pankreasa
indicirana je transduodenalna papilosfinkterotomija s transpapilarom
drenaža pankreasnog kanala ili virsungoplastika. U slučaju
prisutnost proširenih strogosti pankreasnog kanala takva operacija
neizvodljivo, najprikladnija primjena anastomoze između seciranih u
dužina kroz debljinu žlijezde uz kanal pankreasa i petlja isključena duž Ru
Pri sužavanju značajnog dijela kanala u glavi i tijelu žlijezde
preporučljivo je resecirati distalni dio žlijezde i zašiti je u mršavu
crijeva koja su Ru. Svrha takve operacije je stvaranje uslova za odliv
sok pankreasa u retrogradnom smjeru.
U slučajevima kada je funkcionisanje parenhima većine žlezda kao rezultat
patološki proces je nepovratno umro, u sistemu kanalskih kanala
difuzne sklerotične promjene i glavni simptomi hroničnog pankreatitisa
izražene i ne podliježu konzervativnim metodama liječenja, proizvoditi
resekcija pankreasa (rep i trup, subtotalna pankreatktomija).
Vrste operacija kod hroničnog pankreatitisa.
Hronični pankreatitis javlja se češće na pozadini bolesti susjednih organa
(hronični kalkulični holecistitis, čir na želucu ili
dvanaesnika), dakle, hirurško liječenje ovih bolesti
poboljšava tok hroničnog pankreatitisa.U nedostatku patologije od
mogu se javiti žučni kanal, želudac i dvanaestopalačno crevo
pitanje intervencije direktno na gušterači. Indikacije za
operacije u ovom slučaju bit će: prisustvo kamenaca u kanalima žlijezde, koštano korisnih
zakrčenja kanala, teški oblici bolova pankreatitisa. Glavni cilj
hirurško liječenje - stvaranje uslova za optimalni odljev
pankreasni sok u gastrointestinalnom traktu.
Za vrijeme operacije potreban je temeljit intraoperativni pregled kanala
gušterače, žučni trakt i dvanaestopalačno crevo. Sa ovim
Cilj se izvodi intraoperativnom kolegrafijom, proučavanjem žučne kesice. In
tokom operacije koristi se retrogradna pankreatografija pomoću kanila
kanal preko papile dvanaestopalačnog creva ili punkcijom - probijanjem kroz tkivo
žlijezde proširenih kanala njegovog distalnog dijela.
S malim dugotrajnim striktima završnog dijela kanala pankreasa
indicirana je transduodenalna papilosfinkterotomija s transpapilarom
drenaža pankreasnog kanala ili virsungoplastika. U slučaju
prisutnost proširenih strogosti pankreasnog kanala takva operacija
neizvodljivo, najprikladnija primjena anastomoze između seciranih u
dužina kroz debljinu žlijezde uz kanal pankreasa i petlja isključena duž Ru
Pri sužavanju značajnog dijela kanala u glavi i tijelu žlijezde
preporučljivo je resecirati distalni dio žlijezde i zašiti je u mršavu
crijeva koja su Ru. Svrha takve operacije je stvaranje uslova za odliv
sok pankreasa u retrogradnom smjeru.
U slučajevima kada je funkcionisanje parenhima većine žlezda kao rezultat
patološki proces je nepovratno umro, u sistemu kanalskih kanala
difuzne sklerotične promjene i glavni simptomi hroničnog pankreatitisa
izražene i ne podliježu konzervativnim metodama liječenja, proizvoditi
resekcija pankreasa (rep i trup, subtotalna pankreatktomija).
Insuloma: k-ka, q-ka, tretman.
Benigni tumori gušterače takođe uključuju tumore,
koji dolazi iz ćelija otočnog aparata pankreasa. Neki od njih
hormonski aktivni, poput beta-ćelijskih adenoma (insuloma) i
ulcerogeni adenomi (gastrinomi).
Adenomi beta-ćelija (insulomi) stvaraju velike količine inzulina i
klinički se manifestuje sindromom hipoglikemije. Najčešći simptomi sa
to se događa: pojačano znojenje, drhtanje, bolovi jake slabosti,
periodični gubitak svijesti.
Hiperinzulinizam zbog insuloma karakterizira triada znakova: 1)
pojava teških napada hipoglikemije sve do kome na pozadini gladovanja
ili tjelesne aktivnosti, 2) nagli pad šećera u krvi (ispod 0,5 g / l, ili 50
mg%), 3) nestanak svih simptoma hipoglikemije nakon intravenske primjene
Glavna metoda dijagnosticiranja insuloma je selektivna celijakografija. On
angiogrami insuloma izgledaju jasno ograničeni i obično dobri
vaskularne formacije s promjerom od 0,5 do 2-3 cm. Na angiogramima
ponekad se nađu višestruki adenomi, lokalizirani uglavnom u
područja repa i tijela gušterače.
Liječenje: samo hirurško, koje se sastoji u uklanjanju adenoma zajedno sa
njena kapsula. Sa višestrukim adenomima repa i tijela gušterače, i
takođe adenomi sa znakovima malignosti (maligni adenomi sa
hiperinzulinizam se javlja u 10% od ukupnog broja slučajeva)
napraviti resekciju pankreasa.
Ulcerogeni adenom (gastrinoma) odnosi se na grupu tumora porijeklom iz
aparat otoka pankreasa koji ne proizvodi inzulin.
Izrazita karakteristika ovih tumora je da su njihove ćelije
stvaraju gastrin, koji hormoni utiču na žlijezde sluznice
membrana želuca. U 60% bolesnika gastrinomi su maligni i daju se
metastaze na limfne čvorove, jetru, pluća, peritoneum i kožu. Kod 50% bolesnika
gastrinomi se kombiniraju sa adenomatozom drugih endokrinih žlijezda
(multipla endokrina adenomatoza) sa tumorom ili
hiperplastične promjene primjećuju se i u hipofizi, paratiroidi
Klinička slika ulcerogene adenomatoze karakteriše sindrom
Ispitivanje invalidnosti na hronični pankreatitis.
Bolest je posljedica akutnog pankreatitisa ili od tada
napad se razvija postepeno, uzimajući hronični tok.
Etiologija: uzroci hroničnog pankreatitisa su bolesti stomaka,
dvanaestopalačnog creva, jetre, žučnog mehura i žučnog trakta, tj.
organe s tijesnim anatomskim i funkcionalnim vezama s gušteračom
prehrambeni poremećaji i promjene u metabolizmu masti (grešnici u prehrani,
alkoholizam), akutne i hronične infekcije, intoksikacije, trovanja, promjene
u kanalu pankreasa (primarni tumori, strije,
metaplazija epitela izlučnog kanala), zatvorene povrede gušterače.
Patogeneza: hronični pankreatitis ima mnogo toga zajedničkog s patogenezom akutnih
pankreatitis. Relapsi ove bolesti dovode do uključivanja svih novih
odjela gušterače, što s vremenom uzrokuje zamjenu funkcionalnog
parenhima ožiljaka vezivnog tkiva dovodi do sklerotičnih promjena u
duktalni sistem žlijezde i u paravasalnom tkivu.
Patološka anatomija: proliferacija se javlja u tkivu pankreasa
vezivnog tkiva, što rezultira fibrozom i sklerozom. Poslednja
mogu biti peri- ili intralobularni, u kombinaciji sa istodobnom atrofijom
žljezdano tkivo. Kao rezultat povećanog razvoja željeznog vezivnog tkiva
zbijena i često se mijenja u volumenu. Mikroskopski istovremeno sa
fibroza tkiva, njegova upalna infiltracija, lipomatoza,
upalne promjene u zidovima kanala. Ponekad višestruki
male ciste nastale kao rezultat obliteracije lumena kanala, taloga
soli kalcijuma u tkivu žlijezde (kalcificirajući pankreatitis).
Razlikuju se sljedeći klinički i anatomski oblici kroničnog pankreatitisa: 1)
hronični induktivni pankreatitis, 2) pseudotumorni pankreatitis, 3)
pseudocistični pankreatitis (hronični pankreatitis s ishodom ciste), 4)
hronični kalkulozni pankreatitis (virgolitijaza, kalcificirajući
D-KA I LIJEČENJE GASTRODUODENALNOG Krvarenja
Klasifikacija: 1. Ulcerozno krvarenje - 50-60% 2. bolesti stomaka - 30-40% 3. krvarenje iz stomaka uzrokovano drugim bolestima (krv, slezina) - 3-5% 4. lažno krvarenje (nos, grkljan) Izvori krvarenja: I grupa - rak, II st. -12%, benigni tumori-3%, gastritis-10%, m-Mallory-Weiss-7%, ciroza-6%, povrede-1%, opekotine-0,5%, divertikulumi- 0,5%, III gr. krvne bolesti (hemofilija, leukemija, Werlgofova operacija), splenomegalija, Bantijeva operacija, tromboflebitis, hipertonična operacija, lijekovi (rezerpinski, salicilati, hormoni, antikoagulansi) uremija, kapilarotoksikoza, aneurizma. mehanizam: Peptički čir: progresija, distrofija, nekroza, perforacija, vaskularna razaranja. Rak želuca: ekspanzivan rast, pothranjenost, propadanje, oštećenje krvožilnog sustava. Erozivni gastritis: stres, nalet adrenalina, vazospazam, žarišna nekroza, probava, erozija, čir. S. Mallory-Weiss: gastritis, prehrambene pogreške, ostalo b-ni -> povraćanje, napetost kardije i dijafragme, ruptura sluznice i mišića -> krvarenje.Varikozne vene: ciroza i portalni blok, hipertenzija, venski kolateral, ruptura čvora, zgrušavanje krvi. Benigni tumori: rast, neuhranjenost, propadanje, krvarenje. Ozljede: oštećenje tkiva i krvnih žila, krvarenje, uloga želučanog soka u hemostazi. Opekline: slojna nekroza, stvaranje krasta, odbacivanje nekrotičnih masa, izloženost krvnih žila, krvarenje za 3-10 dana. Divertikulumi: zastoj, iritacija, upala, nekroza + varenje, krvarenje. Hemofilija: nije dovoljno antihemofiličnog faktora, zgrušavanja krvi + varenje. Werlhofova borba: hipersplenizam, uništavanje trombocita, promjene kapilara, krvarenje, nekroza, odbacivanje.
Patogeneza: 1.Gubitak krvi, oslabljena hemodinamika, hipoksija, distrofija, oslabljena struktura i funkcija, krvarenje, V = 20-50% -> smrt. 2. Redistribucija tečnosti: od tkiva i ćelija -> do vaskularnog dna. BCC - hemodilucija (razrjeđivanje). 3. Kršenje metabolizma (voda, elektrolit, B, F, Y). 4. Kršenje metabolizma (aktiviranje glikolize, CTK, PFP, energetski metabolizam). 5. Intoksikacija tijela uslijed produkata raspadanja krvi: azotemija, povećana t, upalni sindrom.
Mehanizam kompenzacije: vaskularni spazam, protok krvi iz depoa, promjena srčanog ritma, smanjenje SV, SI, promjena krvnog tlaka, hemodilukcija, stimulacija hematopoeze i hemostaze, promjena metabolizma, pad BCC-a, vazospazam, normalizacija krvnog pritiska, krvarenje, stimulacija hemostaze, zaustavljanje krvarenja. Krvarenje, kompenzirano do 10%, subkompenzirano do 20-25%, dekompenzirano do 30%, fatalno do 30-50%.
Metode istraživanja: Krv: Er, Hb, Ht, L, ESR - povećanje., Tr - smanjenje., Prothrombin - smanjenje. ili N, koagulabilnost krvi, fibrinoliza., povlačenje ugruška, trajanje krvarenja. Postoje: obilna (obilna) - 2 l, umerena - 0.7-1.3 l, lagana - do 0.5 l, mikrobleeding.
Dijagnostika, Zadaci: u redu, hemostaza, izvor (lokalizacija i stanje), stopa krvarenja, stadij osnovne bolesti, stepen kompenzacije. Dijagnostička hitnost: opasnost za život, mogućnost poremećaja nadoknade, mogućnost nastavka krvarenja-> smrt, kasno liječenje - sumnjiv rezultat. Kliničke grupe: 1.pokretan ili umro u tijeku, 2. blag ili umjeren ponavljajući se, 3.mobilan ili umro zaustavljen, 4. beznačajan (nastavak, odg., Zaustavljen.), 5. mikrobrvarenje.
KLINIKA ZA Krvarenje: "riblji dah" (krvarenje), boja voska (jaka krvarenja), u istraživanju trbuha: povećana peristaltika. S-m štapić (Shthenden-Genok) - kapljice poraza, S-Bergman - prestanak boli na početku krvarenja.
Taktikaovisno o vrsti krvarenja 1. Obilno (teško) ili umjereno neprekidno krvarenje -> hitna operacija 2. Zbiljsko ili umjereno ponavljano krvarenje -> hitna operacija 3. Zbiljsko ili umjereno zaustavljeno krvarenje -> lijekovi, opažanje, pregled 4. Lagano u toku, zaustavljeno, ponavljano krvarenje - > liječenje lijekovima, promatranje, pregled. 5.Mikrocirkulacija -> liječenje, ispitivanje (benzidinski test)
OPERACIJE 1. resekcija stomaka (B-2, Hofmeister-Finsterrera) 2. Lokalna hemostaza (ubod čira na čelu s krvavim žilama) 3. Stavak 2 + vagotomija (presek Lyatorge živaca) 4. Povezivanje krvnih žila koje idu do čira. LIJEČENJE 1. U hirurškoj bolnici (hemostaza, praćenje hemodinamike, opće stanje, mogućnost operacije) 2. Odmor u krevetu! 3. Dijeta Meilengacht (hrana u kaši) 4. Transfuzija Er mase i plazme 5. Hemostaza (viskoza, v. C, Na klorid, trombin + HACA iznutra, E-aminokaprona kiselina IV) 6. Gastrična hipotermija (Šalimova monografija Endoskopska hemostaza (vreme) Lokalna hemostaza (pojačana koagulacija)
Vrste komplikacija
Mnogo je komplikacija koje su provocirane napadom pankreatitisa. Radi pojednostavljenja medicine klasifikacija razlikuje dvije glavne vrste: kasne i rane negativne posljedice koje je bolest uzrokovala.
Post nekrotični sindrom, gnojne komplikacije akutnog pankreatitisa, pleuro-plućne posljedice posebno su teške.
Post nekrotični fenomeni reaktivnog napada napadaju se na stanje šoka i zatajenje bubrega i jetre.
Veliko oslobađanje suvišnih enzima i toksičnih supstanci u krv dovodi do razvoja ranih komplikacija:
- Kardiovaskularni zastoj.
- Nepovratne promjene u plućima.
- Krvarenje u crevima, želucu.
- Peritonitis
- Žutica
- Mentalni poremećaji
- Tromboza krvnih žila.
- Upala serozne membrane.
Kod jetreno-bubrežnog zatajenja jetra se značajno povećava, nema mokrenja (postoji zatvor) ili, obrnuto, dolazi do povećanja specifične težine urina dnevno. Arterijski parametri rastu, koža i sluznica postaju suvi.
U 50% bolesnika posljedice akutnog napada javljaju se u obliku peritonitisa seroznog ili gnojnog oblika.
Akutni napad pankreatitisa i posljedice
 U akutnom napadu se razvija peritonitis koji je aseptične prirode. Ovo je nevjerojatna komplikacija, praćena aktivnim agresivnim učinkom na trbušnu šupljinu.
U akutnom napadu se razvija peritonitis koji je aseptične prirode. Ovo je nevjerojatna komplikacija, praćena aktivnim agresivnim učinkom na trbušnu šupljinu.
Zbog intoksikacije je poremećena aktivnost bubrega i jetre. Mogući su ozbiljni problemi s funkcionalnošću gastrointestinalnog trakta, razvojem toksične upale pluća i plućnim edemom.
Kasne akutne komplikacije razvijaju se nakon perioda relativne stabilizacije pacijenta. Obično nakon 20-25 dana od početka patologije. Najčešće se dijagnosticiraju gnojne posljedice. Najgora od njih je trovanje krvi.
- Apsces u trbuhu.
- Parapancreatic syndrome.
- Hiperhidroza.
- Nekroza pankreasa.
- Pileflebitis (upalni proces portalne vene).
- Pseudociste ili ciste.
Negativne posljedice uključuju tumorske neoplazme, limfadenitis (nastaje zbog intoksikacije tijela), napade panike (uslijed negativnog djelovanja toksičnih tvari), zatajenje unutrašnjih organa u više organa.
Ako tkivo gušterače vlaži, dok se ciste formiraju, taj se fenomen klasificira kao životno opasno stanje. Potrebno je hirurško liječenje. Prognoza je povoljna samo uz pravovremenu terapiju.
Često se javlja arozivno krvarenje - patološko stanje uzrokovano probojem krvne žile u upalnom fokusu.
Posledice hronične bolesti
Posljedice hronične bolesti uključuju poremećaje unutarnjih organa koji su povezani sa funkcionalnošću gušterače. Najčešće su pogođeni jetra i žučni kanali.
Pacijentu je dijagnosticirana reaktivna vrsta hepatitisa, kolestaze, holecistitisa - upalne bolesti žučnih kanala, gnojnog kolangitisa.
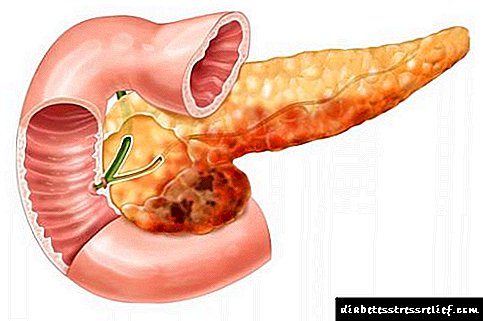
 Nastanak cista nastaje zbog poteškoća u odljevu soka pankreasa kroz kanale unutar organa. Postoji nekoliko vrsta neoplazmi - istinita i lažna. U oko 80% kliničkih slika dijagnosticira se lažna cista.
Nastanak cista nastaje zbog poteškoća u odljevu soka pankreasa kroz kanale unutar organa. Postoji nekoliko vrsta neoplazmi - istinita i lažna. U oko 80% kliničkih slika dijagnosticira se lažna cista.
Brojna istraživanja dokazala su da se pankreatitis odnosi na bolesti koje pokreću rak. Konkretno, rak gušterače.
Razlikuju se druge komplikacije:
- Dijabetes tipa 1. Rizik od razvoja veći je ako pacijent ima alkoholni pankreatitis.
- Anemija nedostatka gvožđa.
- GERD.
U odraslih muškaraca i žena bolest može izazvati portalnu hipertenziju, što dovodi do stvaranja eksudata u trbušnoj šupljini. Uz to, nastaju varikozne vene probavnog trakta, što se često očituje masovnim krvarenjem.
Da biste prepoznali komplikacije na vrijeme, potrebno je pratiti tjelesnu temperaturu, pritisak, puls, disanje pacijenta.
Metode liječenja
 Komplikacije hroničnog pankreatitisa i njegovo pogoršanje liječe se u stacionarnim uvjetima. Na osnovu dijagnostičkih mjera i laboratorijskih ispitivanja, liječnik preporučuje optimalan režim liječenja. Uvijek varira, jer ovisi o specifičnim posljedicama bolesti.
Komplikacije hroničnog pankreatitisa i njegovo pogoršanje liječe se u stacionarnim uvjetima. Na osnovu dijagnostičkih mjera i laboratorijskih ispitivanja, liječnik preporučuje optimalan režim liječenja. Uvijek varira, jer ovisi o specifičnim posljedicama bolesti.
Propisati infuzijsko liječenje - metodu terapije, koja uključuje unošenje u nerede otopina koja sprečavaju patološki gubitak tijela. Obavezno propisujte teške, antibakterijske i druge lijekove. Često se koristi ekstenzivna drenaža zaraženih tkiva.
Nakon ovog mehaničkog postupka pojavljuje se fistula koja otežava terapiju. Općenito, prednost se daje lijekovima. Farmakologija predstavlja širok spektar lijekova za terapiju.
Ako u ranoj fazi postoji veliki gubitak soka pankreasa, to još uvijek nije pokazatelj operacije. Insuficijencija gušterače, koja je uzrokovana fistulom, može se nadoknaditi tabletama. U većini slučajeva fistula zaraste sama. Ako se spoji na šupljinu ili kanale, proces regeneracije značajno se usporava.
Za liječenje fistula može se propisati okretotid. Dnevna doza: 100 mcg subkutano tri puta dnevno, trajanje terapije je pet dana. Lijek suzbija aktivnost tripsina, ima antispazmodički efekat i sprečava opću intoksikaciju.
Operacija je indicirana za pojave:
- Prisutnost krvarenja u šupljini ciste.
- Hemoragični ili purulentni oblik pleurije.
- Izliveni peritonitis.
- Probojne ciste u trbušnoj šupljini.
- Ruptura i suppuration.
U postoperativnom periodu provodi se antibiotska terapija (na primjer Furazolidona), potrebna je posebna dijeta. Propisujte lijekove protiv bolova, primjenjuju se do 5 puta dnevno.
Prevencija komplikacija pankreatitisa
 Principi prevencije uključuju isključenje alkoholnih pića iz prehrane, prestanak pušenja, uravnoteženu prehranu i zdrav način života. Tešku štetu žlijezdi uzrokuje alkohol, osobito česta upotreba i velike doze. Uz pankreatitis, strogo je zabranjeno piti. Ako to nije moguće, smanjite potrošnju na 1 put mjesečno.
Principi prevencije uključuju isključenje alkoholnih pića iz prehrane, prestanak pušenja, uravnoteženu prehranu i zdrav način života. Tešku štetu žlijezdi uzrokuje alkohol, osobito česta upotreba i velike doze. Uz pankreatitis, strogo je zabranjeno piti. Ako to nije moguće, smanjite potrošnju na 1 put mjesečno.
Zdrava prehrana je ključ dugog života. Pacijenti moraju strogo slijediti dijetu, ne opterećivati tijelo teškom hranom. Potrebno je odbiti masna i slana, isključiti sva začinjena jela. Trebali biste napustiti prehrambene proizvode koji uključuju kancerogene tvari - konzervanse, boje, arome, itd.
U slučaju hronične bolesti sa supstitucijskom svrhom, preporučuje se uzimanje lijeka Pancreatin. Doziranje se kreće od 16.000 do 32.000 jedinica dnevno (do 4 tablete) tokom obroka. Maksimalna dnevna doza je 18 tableta.
Možete zaustaviti bol u gušterači nekonvencionalnim sredstvima. Mnogi pacijenti preporučuju uzimanje dekocija ili infuzija na bazi polumrtve biljke (samo u dogovoru sa ljekarom).
Koje komplikacije mogu uzrokovati pankreatitisi stručnjaci kažu u videu u ovom članku.
Razvoj komplikacija nakon akutnog toka patologije

Nakon akutnog pankreatitisa postoje rane i kasne komplikacije. Rano dođu nekoliko dana od početka bolesti. Oni uključuju krvarenje u probavnom sustavu izazvano intoksikacijom i ulceroznim formacijama na sluznici želuca, gušterače i creva. Razvija se akutno zatajenje bubrega ili jetre. Znakovi:
- blijeda (ikterična) i suva koža,
- visok krvni pritisak
- tahikardija
- smanjena količina urina ili nedostatak istih.
Šok - njegov uzrok je jaka bol i intoksikacija prouzrokovana razbijanjem tkiva gušterače tokom nekroze pankreasa. Šok stanje je popraćeno blijedošću, tahikardijom, smanjenim urinom i psihomotornom uznemirenošću.
Intoksikacijska psihoza
Intoksikacijska psihoza - tipična za ljude koji zloupotrebljavaju alkohol. Izražava se u nekontroliranom ponašanju, halucinacijama, hipertermiji.
Postoji rizik od razvoja vaskularne tromboze proizvodima propadanja tkiva gušterače.
Kasne komplikacije javljaju se u roku od 15-20 dana u sedmici od početka bolesti i uzrokuju ih infekcije.
Purulentni pankreatitis, parapankreatitis, peritonitis. Karakterizira ih visoka tjelesna temperatura, grozničavo stanje i pojačano znojenje. Postoji rizik od razvoja sepse, apscesa i flegmona trbušne šupljine, kao i ciste i fistule stomaka ili gušterače.
Pneumonija i pleurisija (najčešće lijeva). Simptomi:
- otežano disanje,
- kratkoća daha
- bol u grudima i piskanje
- cijanoza kože.
Komplikacije u hroničnom toku patologije
Za hronični tijek bolesti karakterističan je postepen i često se ne razlikuju izraženi simptomi. Ali nemojte zanemariti ni najviše, na prvi pogled, manje simptome. Uostalom, mali bol u gornjem dijelu trbuha može biti uzrokovan i rakom crijeva.
Komplikacije hroničnog pankreatitisa izražavaju se u lezijama probavnih organa koji međusobno djeluju na gušterači. Najčešće pate i bilijarni sistem i jetra:
- reaktivni hepatitis
- kolestaza sa žuticom ili bez nje,
- gnojni holecistitis,
- gnojni kolangitis.
Kao posljedica upale otežan je odljev soka gušterače, što uzrokuje uobičajenu komplikaciju kroničnog pankreatitisa - pojavu cista ili pseudocista. Lažne ciste čine oko 80% slučajeva.
Zbog neposredne blizine gušterače dijafragmi i pleuralnoj šupljini, komplikacije u obliku plevritisa ili upale pluća su česte. Hronični pankreatitis povećava rizik od nastanka raka pankreasa.
Osobe koje pate od toga preko 20 godina podložne su razvoju karcinoma gušterače u 4-8% slučajeva. Manje uobičajene komplikacije uključuju:
- dijabetes melitus
- razvoj patologija gastrointestinalnog trakta,
- hronična dvanaestostručna opstrukcija.
Komplikacije alkoholne prirode bolesti
Zlouporaba alkohola ima negativan učinak na cijelo tijelo, a posebno na gušteraču, izazivajući razvoj prilično gadnih komplikacija. Čak i učestala upotreba male količine alkohola može dovesti do ozbiljnih posljedica.
Pacijent je smešten u bolnicu na pregled i lečenje. Prvih dana je potrebno potpuno odbacivanje hrane, u budućnosti - stroga dijeta. Pušenje i alkohol strogo su zabranjeni.
Nakon pregleda liječnik određuje taktiku liječenja - konzervativnu ili hiruršku metodu. U većini slučajeva komplikacije alkoholnog pankreatitisa zahtijevaju hiruršku intervenciju.
Hronični pankreatitis zbog alkoholizma može dugo proći nezapaženo. Često pacijenti ne odlaze liječniku, uzimajući bolest za mamurlukov sindrom. Kao rezultat toga, bolest napreduje, zdravlje se pogoršava, a pojavljuju se ozbiljne komplikacije u obliku 2–3 faze akutnog pankreatitisa ili nekroze pankreasa.
Prognoza i prevencija komplikacija
Komplikacije akutnog i hroničnog pankreatitisa mogu uzrokovati smrt, a s razvojem pankreasne nekroze smrtnost dostiže 70%. Ne poslednju ulogu u razvoju komplikacija igraju druge postojeće bolesti i životni stil osobe.
Kako bi se spriječila pojava kasnog pogoršanja u kroničnom tijeku bolesti, potrebno je neprestano praćenje stanja gušterače - prolazak ultrazvučnih pregleda i krvnih pretraga.
U slučaju akutnog razvoja bolesti, odmah potražite kvalificiranu medicinsku pomoć.
Nakon prolaska potrebnog tijeka liječenja, u budućnosti je potrebno stalno pratiti prehranu:
Vrijedno je pridržavati se dijeta za pankreatitis
- pridržavati se određene prehrane, prehrane,
- potpuno eliminirati alkohol i duvan,
- pravovremeno lečiti bolesti stomaka i drugih organa za varenje.
Pankreatitis je ozbiljna bolest koja u velikoj mjeri ovisi o samoj osobi. Dva glavna zaključka koja se mogu izvući - morate se pridržavati zdravog načina života i pravovremeno se konzultirati s liječnikom. U protivnom, čak i malo nelagode može dovesti do nepovratnih posljedica.
Komplikacije akutnog pankreatitisa: gnojne komplikacije


Ljekaru je dijagnosticiran akutni pankreatitis. Vjerovatno ste se prvi put susreli sa ovom bolešću i ne znate kako se ponašati, reagirati, što učiniti kako biste se brzo riješili simptoma bolesti.
A ovdje prijeteće informacije o posljedicama i komplikacijama zvuče iz različitih izvora. Da rođaci, prijatelji koji jedni drugima navijaju za ove strahove, probleme, Internet odaje ništa manje negativnog. Pokušat ćemo razumjeti samu bolest, te koliko su opasne i bogate komplikacije akutnog pankreatitisa.
Gušterača
Ljudski gušterača je jedan od najvažnijih organa probavnog sustava, nalazi se u dubini trbušne šupljine, dolje, lijevo od želuca (stoga ga i ime ima), sastoji se od tri dijela (glava, tijelo i rep). Pored nje su slezina i žučni mjehur. Proširena glava žlezde nalazi se unutar potkove, koja tvori dvanaestopalačno crevo.
Oblik gušterače nalikuje izduženoj kruški, koja se proteže u poprečnom smjeru između crijeva i slezine. Gvožđe je najveće od svih ostalih u ljudskom tijelu. Gušterača ima crvenkasto-sivkastu boju, režnjastu strukturu, na vrhu je pokrivena zaštitnom kapsulom.
Organ je odgovoran za dvije glavne funkcije - sintezu nekoliko hormona (na primjer, inzulin, glukogen, somatostatin itd.) I proizvodnju pankreasovog soka u trenutku gutanja, koje sudjeluje u probavi hrane koja je dobivena nakon prerade iz želuca u crijeva, tačnije dvanaestopalačnog creva.
U željezu se sok nalazi u neaktivnom stadiju (prema tome, ne probavlja se sam), a kada prođe kroz Wirsung kanal u dvanaestopalačno crijevo, stanje mu se promijeni u aktivno i tamo već svaki njegov enzim (enzim) razgrađuje proteine, ugljikohidrate i masti na elementarne nivo koji apsorbiraju ćelije.
Pankreatitis: njegovi oblici i simptomi
Ako postoji kvar u normalnom funkcionisanju tijela, najčešće čovjek stekne bolest kao što je pankreatitis. To je, u stvari, upalni proces, koji se u početku može odvijati apsolutno ne primjetno, tako da osoba može preskočiti početni oblik bolesti i osjetiti ga već kad je bolest poprimila svoj akutni oblik razvoja.
Pankreatitis je podijeljen uglavnom u četiri oblika: početni, reaktivni, akutni i hronični. Najčešće se bolest javlja i povezana je sa lošom ljudskom ishranom, nedostatkom unosa hrane, zloupotrebom prženih, masnih, dimljenih jela, alkohola.
Drugi najčešći uzrok pankreatitisa (njegov reaktivni oblik) je bolest drugih organa gastrointestinalnog trakta (gastrointestinalnog trakta).
Takođe, to uključuje nedostatak fizičkog napora, zloupotrebu, nepravilnu upotrebu lijekova itd. Liječnici najčešće postavljaju dijagnozu akutnog pankreatitisa, jerpacijent obično dođe do njih s ovim oblikom bolesti. Glavni znakovi akutnog pankreatitisa:
- Bol različitog stepena snage, izvor (u zavisnosti od toga šta je upaljeno: glava, telo ili rep), u pravilu, šindre je prirodan, 30 minuta nakon uzimanja masne, dimljene, začinjene hrane i alkohola.
- Dugotrajna mučnina, pretvarajući se u proces povraćanja bez znakova olakšanja, labave stolice.
- Napuhanost, težina, nadutost.
- Povećanje telesne temperature, konstantan umor, pospanost.
- Promjena boje urina, izmeta.
- Suha usta, boja kože se prelazi u žutu, formira se beli premaz na sluznici itd.
Liječenje bolesti i popravak tijela
Nakon što ste osjetili prve znakove lošeg stanja, poželjno je potražiti medicinsku pomoć u narednih par dana. Gastroenterolog, pregledava pacijenta, osluškuje njegove pritužbe, palpira trbuhom, postavit će početnu dijagnozu. Uz gore navedene simptome, obično se postavlja akutni pankreatitis.
Nadalje, ako neko stanje osobe dopušta, on se šalje na kliničke testove, podvrgava se hardverskom pregledu i na osnovu kombinovanih rezultata dobivenih drugom posjetom liječnik mu postavi ažuriranu dijagnozu. Razmotrite u kontekstu članka mogućnost potvrde dijagnoze akutnog pankreatitisa.
Obično je prvo što ljekar preporuči (čak i na početnom pregledu) stroga terapijska dijeta (gladovanje po shemi moguće je prvih par dana). Na dijetu su povezani lijekovi protiv bolova, lijekovi koji obnavljaju funkciju stvaranja enzima, rehabilituju rad parenhima.
Dijeta uključuje odbacivanje brojne hrane, jela. Liječnik preporučuje uzimanje hrane u malim obrocima, povećavajući broj obroka do 5-6 puta dnevno, sjeckanu hranu, pari, u pećnici, služiti kuhanu, pirjanu.
Ograničenja su na masno meso, ribu, mlečne proizvode, sveži hleb (posebno beli), žumance (prvih nedelja), ječam, proso, pasulj, luk, beli luk, rotkvica, beli kupus, grožđe, banane, čokoladne proizvode, kafu itd. Od voća - pečenog ili naribanog, na primjer jabuke, kruške, možete jesti meso, nemasne mliječne proizvode s niskim udjelom masti, povrće: mrkvu, krompir, repu, tikvice, bundevu itd.
Komplikacije pankreatitisa - šta su oni?
Ako na vrijeme ne obratite pažnju na znakove pankreasne bolesti, ne idite odmah liječniku, možete odgoditi bolest, tada će preći u opasniji akutni oblik, pa kao rezultat mogu se dodati razne komplikacije akutnog pankreatitisa. Što pacijentu prijeti zbog ublažavanja bolesti? Više o tome kasnije.
U pravilu, pacijent koji ne zatraži medicinsku pomoć pravodobno, pati od teže bolesti zbog činjenice da su povezani negativni procesi povezani s pankreatitisom. Primjerice, enzimi sokova gušterače ulaze u krvotok, mijenjajući njegov sastav, kao i ostatke propadanja korodiranih stanica žlijezde.
Uzeto zajedno, oni su zarazno okruženje za krv, zaraze ga. Drugi probavni organi (žučni mjehur, jetra, dvanaestopalačno crijevo, želudac itd.) Mogu propasti zbog problema same žlijezde.
Zapravo, kao što znate, akutni pankreatitis je bolest koja između ostalog karakterizira povećana proizvodnja enzima koji, zauzvrat, počinju "jesti" stanice žlijezde, a kao rezultat toga dolazi do njegove degeneracije i nekroze.
Liječnici razlikuju dvije faze komplikacija pankreatitisa: rani i kasni.
Rana faza komplikacije
Rana faza komplikacija može se pojaviti na samom početku bolesti, pogoršavajući već ozbiljnu situaciju pacijenta. Znakovi rane faze komplikacija uključuju:
- Šok stanje.
- Trovanje.
- Razvoj pneumonije (plućni edem).
- Akutno jetreno-bubrežno zatajenje.
- Tromboza krvnih žila.
- Znakovi žutice.
- Gastrointestinalni poremećaji (krvarenje, čirevi).
- Peritonitis
- Mentalni poremećaji, uključujući one koji prelaze u halucinacije, delirijum, nervoznu razdražljivost.
- Perikarditis itd.
Od svih nabrojanih simptoma, najopasniji i ujedno otkriven kod gotovo polovine bolesnika je peritonitis. Upravo se gnojne komplikacije smatraju najtežim posljedicama.
Da biste na vrijeme uočili nadolazeću prijetnju, potrebno je stalno pratiti dinamiku pacijentove temperature tokom dana, boju kože, sluznice, kao i brzinu disanja, ritam, puls i pritisak.
Sekundarna infekcija
Druga faza su komplikacije akutnog pankreatitisa kasnije, par tjedana nakon početka bolesti. Oni takođe kažu stručnjaci - sekundarna infekcija. Pored toga, pridružuju se dodatni simptomi:
- Apscesi trbušne šupljine.
- Groznica.
- Konstantno pojačano znojenje.
- Plućni napadaji (nedostatak kisika), promuklost, promuklost.
- Bolesti srca
- Purulentni peritonitis.
- Phlegmon.
- Fistule u stomaku, crevima.
- Nekroza žlijezde.
- Trovanje krvi.
- Tumorske formacije, ciste u gušterači.
- Pylephlebitis.
- Unutrašnje i vanjsko krvarenje itd.
Ako je pacijent u dubokom šoku, ima „gore navedene“ simptome, osim toga počela je sepsa (gnojni procesi), sve je to toliko ozbiljno da čak može dovesti do smrti, ovisno o jačini tijela, životnoj dobi osobe, njegovom stanju imunološki sistem, brzina rodbine koja je kontaktirala doktora i pružena reanimacija na vrijeme.
Komplikacije akutnog pankreatitisa više su od opasnosti, može rezultirati igrom između života i smrti, ne zaboravite! Pazite na stanje pacijenta! Preporučljivo je ne dovoditi tijelo u kasnu fazu komplikacija akutnog pankreatitisa, kako ne biste morali dugo da izlazite i da se oporavljate.
Komplikacije hroničnog pankreatitisa
Zasebno, mora se reći i o kroničnom pankreatitisu i njegovim komplikacijama, koje nisu ništa manje podmukle i opasne. Najčešće, za komplikacije pankreatitisa u hroničnom stanju karakteriziraju oštećenja drugih organa i sistema tijela.
Oboljela žlijezda izaziva jetru, žučni sustav, u njima započinju upalni procesi, koji dovode do hepatitisa, holecistitisa, gnojnog kolangitisa, kolestaze sa žuticom, kolestaze bez žutice, anemije nedostatka željeza, GERD-a itd. Blizina dijafragme može dovesti do takvih komplikacija kao što su pleuris, upala pluća. Na sluzokoži želuca, jednjaka, povećava se rizik od čira.
Što se tiče same žlijezde, u njoj se mogu formirati ciste. To je posljedica propadanja stanica zidova organa. Rak je direktna komplikacija hroničnog pankreatitisa. Dijabetes melitus se može razviti u hroničnom stadijumu bolesti.
Iz navedenog treba zaključiti da komplikacije akutnog, hroničnog pankreatitisa značajno pogoršavaju pacijentovo stanje, pogoršavaju tok bolesti i čak dovedu do smrti (do 15% svih slučajeva). Ne dovodite sebe i svoje tijelo do teškog tijeka bolesti. Pravovremeno potražite ljekarsku pomoć, budite djelimični prema vlastitom životu, sudbini!
Upala pankreasa ili pankreatitis


Pankreatitis se naziva upala tkiva pankreasa.
Akutni pankreatitis je vrlo opasna bolest, praćena upalnim nekrotičnim i sklerotičnim oštećenjima organa kao posljedica poremećenog izljeva soka koji proizvodi pankreas u dvanaesnik.
Nadalje, raste pritisak u kanalima, oštećuju se stanice žlijezde. Usljed patoloških procesa dolazi do autolize (samo probave) i naknadne nekroze organskih tkiva.
Toksini koji uđu u krvotok nakon raspada nekrotičnih mjesta truju tijelo, oštetivši mozak, bubrege, jetru i pluća.
Hronični pankreatitis temelji se na progresivnoj disfunkciji pankreasa zbog postepenog sabijanja parenhima žlijezde (indukcije). Taj se proces razvija kao rezultat rasta vezivnog tkiva umjesto nekrotičnog tkiva, stvaranja ožiljaka, pseudocista i kalcifikacija mjesta.
Pridržavanje bolesti
Među svim akutnim hirurškim patologijama, pankreatitis je na 3. mjestu po učestalosti pojavljivanja nakon upala slijepog crijeva, holecistitisa. Javlja se uglavnom u odrasloj dobi (35-60 godina), posebno u 35-45 godina.
Muškarci pate od akutnog i hroničnog oblika bolesti 3 puta manjenego žene. U djece bolest prati i do 10% svih gastroenteroloških problema.
Uzroci pankreatitisa
Postoji mnogo razloga koji mogu izazvati razvoj akutnog pankreatitisa. Ipak, u etiologiji bolesti posebno se mjesto daje alkoholizmu: u 50% slučajeva upravo zlouporaba alkohola uzrokuje oštećenje gušterače. Do 20% ljudi ima simptome pankreatitisa zbog kolelitijaze, a oko 5% - zbog operacije na unutrašnjim organima.
Ostali uzroci akutnog napada pankreatitisa mogu biti:
- Česta konzumacija bogate masne hrane.
- Izgladnjivanje.
- Hiperlipidemija.
- Ozljeda peritoneja sa oštećenjem gušterače.
- Tromboza i tromboembolija arterija u blizini žlijezde.
- Čir na želucu, duodenostaza.
- Teške sistemske alergije.
- Toksično trovanje.
- Virusni zaušnjaci.
- Dugotrajna upotreba citostatika, glukokortikosteroida, estrogena, sulfonamida.
- Oštećenje bubrega, transplantacija bubrega.
- Hiperkalcemija.
- Tumori gušterače.
- Dijabetes melitus.
Hronični pankreatitis može biti posljedica dugotrajne akutne bolesti. Ipak, najčešće se ovaj oblik pankreatitisa s vremenom formira na pozadini hroničnih bolesti žučnog mjehura, uz prisustvo kamena u kanalima, kao posljedica neuravnotežene prehrane ili s alkoholizmom.
Čimbenici rizika za razvoj pankreatitisa:
- opterećen nasljeđem,
- atrofični gastritis,
- niska motorička aktivnost
- hronični holecistitis
- prisutnost žarišta hronične infekcije,
- parazitske infestacije,
- smanjen imunitet,
- anomalije u strukturi gušterače.
U djece su uzroci pankreatitisa češće poremećaji prehrane, virusna oštećenja organa, traume kao i urođene malformacije strukture ili funkcioniranja gušterače.
Klasifikacija i vrste
Među hroničnim pankreatitisom postoje:
- Kalcificirajući pankreatitis (do 90% slučajeva).
- Opstruktivni pankreatitis.
- Fibro-induktivni pankreatitis.
Ako se bolest pojavljuje kao neovisna patologija, smatra se primarnom. U slučaju da se kronični pankreatitis razvije na pozadini drugih bolesti, naziva se sekundarnim.
Akutni tip bolesti se razlikuje u:
- Edematozni pankreatitis.
- Sterilni (reaktivni) pankreatitis (može biti masni, hemoragični, mešoviti).
- Zaražena nekroza pankreasa.
Ovisno o zahvaćenom području, nekroza tkiva u pankreatitisu je mala žarišna, srednje žarišna, velika žarišta, totalna (rijetko).
Faze i faze
U toku bolesti mogu se razlikovati akutni, rekurentni, hronični pankreatitis i pogoršanje hroničnog oblika. U tom se slučaju rekurentni pankreatitis i pogoršanje hroničnog oblika praktično ne razlikuju jedan od drugog.
Faze u progresiji pankreatitisa:
- Enzymatic Postoji nekroza pankreasa, razvija se endogena intoksikacija (do 5 dana).
- Reaktivni. Predstavlja reakciju tijela na nekrotizaciju tkiva (infiltracija ćelije, 6-14 dana).
- Faza sekvestracije. Dolazi do odvajanja mrtvih mesta, oslobađanja toksina. Postoje dvije mogućnosti za razvoj ove faze - aseptična i septička (purulentna) s krvarenjem, apscesima i sepsom (od 14. dana nadalje).
- Faza ishoda. U tom periodu tijelo „preživljava“ posljedice bolesti (do 6 mjeseci).
Simptomi i znakovi
Klinička slika u enzimskoj fazi je najizraženija. Glavni simptom je bol u gornjem dijelu trbuha, pojas i vrlo jak, daje u srce, iza sternuma.
Pacijent mora tražiti udoban položaj kako bi ublažio svoje stanje. Najintenzivnija bol opažena je kod hemoragičnog tipa reaktivnog pankreatitisa.
Čim nekrotiziranje prekriva nervne završetke gušterače, bol se nekako smanjuje.
Ostali znakovi bolesti:
- mekoću, ali oštru trbušnu nježnost prilikom palpacije,
- mučnina, povraćanje, često nekontrolirano, uz oslobađanje žuči i sluzi,
- nečistoće krvi u povraćanju, tamno povraćanje,
- blijeda koža, cijanoza,
- žutica (sa stiskanjem žučnih kanala),
- pad tjelesne temperature prvog dana,
- groznica s razvojem nekroze tkiva,
- aritmija, s nekrozom pankreasa - hipertenzija i oslabljena funkcija srca (prije kolapsa),
- delirijski sindrom (halucinacije, zastoj),
- sivi premaz jezika,
- nadimanje
- nestanak pulsacije aorte u epigastričnoj zoni.
U narednoj fazi pacijentovo se stanje neznatno poboljšava. Bolovi ne postaju stalni, povraćaje izostaje, tjelesna temperatura, otkucaji srca se normaliziraju. Ako faza sekvestracije nastavi gnojnim procesima, ljudsko se zdravlje ponovo pogoršava, pridružuju se gore opisani simptomi, kao i sve veći edemi u lumbalnom dijelu.
Za hronični pankreatitis karakteristični su česti bolni bolovi u lijevom hipohondriju, u epigastriju, koji zrače u leđa, srce, noseći šindre.
Napadi boli mogu se pojaviti nakon gutanja masne hrane, alkohola, začinjene hrane. Pacijenti se žale na proljev, gubitak težine, gubitak apetita, averziju prema mesu, belching, nadimanje, mučninu. Proljev je češće bolan, sa masnim perom. Često se pridružuje dijabetesu. U ovom slučaju postoji žeđ, "brutalan" apetit.
Posledice i komplikacije pankreatitisa
Najozbiljnije stanje se opaža kod hemoragične nekroze pankreasa. Čovjek može umrijeti u roku od jednog dana nakon razvoja prvih znakova bolesti. Prognoza za masni tip pankreatitisa određuje se područje širenja nekroze, kao i jačina edema pankreasa.
Brzom posjetom liječniku bolest se može „otplatiti“ u prvoj fazi, a prijelaz pankreatitisa u sljedeću fazu prijeti postepenom prolasku svakog od njih i razvoju ozbiljnih komplikacija.
Posljedice mogu biti:
- Pankreatogeni šok, endogena intoksikacija.
- Peritonitis
- Apsces ili flegmona retroperitonealnog prostora.
- Nekroza želuca i debelog crijeva.
- Fistula pankreasa.
- Krvarenje iz probavnog trakta.
- Akutno zatajenje bubrega, jetre.
- Akutna plućna ozljeda.
- Cerebralni edem.
Smrtnost od akutnog pankreatitisa - do 15%, sa hemoragičnim oblicima i velikim žarišnim ili potpunim nekrozama - do 70%. Glavna opasnost kroničnog pankreatitisa je kobna egzacerbacija, razvoj dijabetes melitusa i karcinoma gušterače.
Dijagnostika
U akutnom pankreatitisu pacijent je hospitaliziran u bolničkom hirurškom odjeljenju. Ispitivanja za hronični oblik bolesti izvode se prema planu.
Laboratorijski testovi koji se koriste za dijagnozu:
- biohemija krvi (ocjenjuju se pokazatelji transaminaze, amilaze, tripsina, fosfolipaze, ribonukleaze, bilirubina),
- opšti test krvi (leukocitoza, otkriveno je ubrzanje ESR-a),
- urinski testovi (ukupno za sadržaj amilaze),
- koprogram.
Među instrumentalnim metodama pregleda su ultrazvuk, radiografija, MRI gušterače i čitave trbušne šupljine, fibrogastroduodenoskopija želuca i dvanaestopalačnog creva. U nekim slučajevima može biti potrebna dijagnostička laparoskopija i invazivna angiografija.
Posebne metode pregleda gušterače su retrogradna holangiopankreatografija, selektivna mezentericografija i radioizotopsko skeniranje tkiva žlijezde.
Diferencijalna dijagnoza provodi se sa karcinomom gušterače, kolelitijazom, perforacijom želučanih ulkusa, enteritisom, holecistitisom, mezenterijskim infarktom, akutnom crevnom opstrukcijom, aneurizmom aorte, upala slijepog crijeva i nekim bolestima slezine.
Klasifikacija komplikacija
Akutni pankreatitis karakterizira fazni tijek i različite vrste komplikacija - patološke promjene u tkivima gušterače i obližnjim organima.
Purulentne komplikacije pankreatitisa razvijaju se zbog agresivnog djelovanja tkiva pankreasa i susjednih organa pankreasnog soka, krvi i limfe, kao i pridruživanja upalnom procesu sekundarne infekcije.
Purulentno-septičke komplikacije upale pankreasa:
- enzimski difuzni peritonitis (velika upala seroznih membrana peritoneuma i trbušnih organa),
- apscesi (izolovane gnojne šupljine) zidova trbušne šupljine, peritoneuma i dvoslojnih tkiva koji prekrivaju organe trbušne šupljine,
- apscesi vezivnog tkiva kapsule gušterače, parapankreatičkih vlakana i omentalne burse,
- retroperitonealni flegmon (upala retroperitonealnog tkiva),
- gnojni paranefritis (upala perinefričnog vlakna),
- jetreni apscesi
- gnojni medijastinitis (upala medijastinuma),
- apscesirana pneumonija (apsces pluća),
- reaktivni gnojni pleuritis (upala sluznice pluća),
- fibrinozni perikarditis (upala spoljne sluznice srca),
- sepsa (trovanje krvi).

Rane komplikacije akutnog pankreatitisa mogu se razviti u ranim fazama lezije gušterače, što uvelike otežava tijek bolesti.
Oni uključuju sljedeće patologije:
- šoka
- gastrointestinalno krvarenje,
- spazam bronhijalnih mišića i krvnih sudova pluća,
- akutno zatajenje jetre i bubrega,
- kardiovaskularni zastoj
- cerebralni edem,
- tromboza donjih žila i vena,
- crevna pareza (paraliza mišića),
- intoksikacijske psihoze.
Kasne komplikacije akutnog pankreatitisa uključuju sve vrste gnojno-septičnih lezija povezanih sa nekrozom pankreasa, kao i:
- ciste
- fistule
- unutarnja šupljina i vanjsko krvarenje,
- kompresija zajedničkog žučnog kanala, izlaz želuca i dvanaestopalačnog creva,
- opstruktivna žutica
- višestruka oštećenja živaca (polineuritis) uslijed dugotrajne intoksikacije tijela.

Lečenje pankreatitisa
U akutnom pankreatitisu, taktika liječenja ovisi o stanju u kojem je pacijent primljen u bolnicu. Ako nema potrebe za hitnom operacijom, koristi se post, često i do 4-6 dana s unosom vode i infuzijom glukoze. Nakon što akutni simptomi nestanu, koristi se dijeta br. 5p.
U liječenju edematoznog oblika pankreatitisa propisuju se sljedeće metode:
- U slučaju jakog povraćanja, ubacuje se nazogastrična cjevčica i želudac se isušuje.
- Otopine Reopoliglyukina daju se intravenski da bi se smanjila viskoznost krvi i eliminirao edem žlijezde.
- Kako bi se uklonili toksini, provode se hemodezi, ubrizgavanja ličke smjese.
- Za ublažavanje spazma sudova gušterače - injekcije papaverina, atropina, drotaverina.
- Kako bi se smanjila vaskularna propustljivost, sedativno djelovanje - antihistaminici intravenski (kloropiramin, promethazin).
- Za uklanjanje sindroma boli, ublažavanje upale, poboljšanje odliva pankreasnog soka - prokainska blokada perirenalno, blokada okruglog ligamenta jetre, injekcije prokaina, blokade gangliona.
Metode liječenja pankreasne nekroze:
- Uz hemoragičnu nekrozu pankreasa - hitan prelazak na intenzivnu njegu.
- Da bi se normalizirali metabolički procesi - infuzija rastvora glukoze, natrijum bikarbonata, hemodesis, uvođenje krvne plazme, albumina.
- Stimulacija odliva urina (injekcije manitola, manitola, furosemida).
- Intravenski kursni tretman citostaticima, litskim mešavinama, inhibitorima proteaza za uklanjanje upale, edema, smanjenje brzine sinteze enzima. Inhibitori proteaze često se primjenjuju u šok dozama (pulsna terapija s Gordoxom, Contriquelom, Trasilolom).
- Uz komplikaciju infekcije pankreatitisa koriste se antibiotici.
- Da bi se smanjila raspodjela enzima, koristi se i intragastrična hipotermija, primjenjujući hladnoću na gušteraču.
- S teškom upalom - laserskim zračenjem pacijentove krvi, zračenjem.
- Za uklanjanje toksina - plazmafereza.
Taktike lečenja hroničnog pankreatitisa:
- Antihistaminici (cimetidin, suprastin).
- Antispazmodici (no-shpa, drotaverin, nitroglicerin, aminofilin).
- Hinolitici (platifilin, atropin, skopolamin, pentoksil, metiluracil).
- Citostatici (Vincristin, Frorafur, ciklofosfamid). Lijekovi se mogu uvesti u deblo celijakije putem katetera, što pojačava njihov učinak.
- Enzimi gušterače (metionin, pankreatin).
- Antibiotici - za sprečavanje infekcije retroperitonealnih vlakana (Zeporin, Kanamycin, Trichopolum).
- Vitamini, liječenje mineralnim vodama, posjećivanje sanatorijuma.
- Uz dijabetes, provode se njegova korekcija i potrebne mjere liječenja.
Ako izostane učinak liječenja, stvaranje cista i fistula ili progresija peritonitisa, indicira se operacija - drenaža trbušne šupljine, omentalna bursa, uklanjanje žarišta nekroze, resekcija pankreasa (subtotal, u kombinaciji sa splenektomijom, uklanjanje čira na želucu, resekcija želuca, uz divertiktomiju itd.).
Post nekrotična
Post nekrotične komplikacije akutne upale pankreasa:
- lokalne i ekstenzivne gnojno-nekrotične lezije ljudskih organa i sistema,
- akutno nakupljanje tečnosti u trbušnoj šupljini,
- velike lažne ciste
- zatajenje više organa (disfunkcija više organa i sistema istovremeno).
Nepravilnost u radu pankreasa, prekomjerna proizvodnja enzima, poteškoće u odljevu pankreasnog soka i razvoj komplikacija uzrokuju:
- infekcije
- crevna bolest rektuma, čir na dva ili dvanaestopalačnom crevu,
- zloupotreba alkohola
- neuhranjenost
- neuropsičko preopterećenje,
- helminthic infestations.
Obrnuti protok žuči i probavnih sokova s komplikacijama akutnog pankreatitisa, kao i povišen pritisak enzimske tekućine, dovode do promjena u kanalnom sustavu gušterače, infiltracije (istjecanja) sekreta gušterače u stanice tijela i do njihove vlastite probave. Ovaj postupak se odnosi na kadaverične promjene u organu.










Enzimi, upadajući u većoj količini u krvotok, uzrokuju sužavanje lumena krvnih žila, oštećenja njihovih zidova i puknuće kapilara. To izaziva arterijski spazam, stvaranje ugrušaka u krvi, krvarenje, edeme i nekroze (smrt) tkiva gušterače.
Destruktivne gnojne komplikacije izazivaju aktivnost stafilokoka, streptokoka, gljivica, crevne infekcije (Escherichia coli) i drugih patogenih mikroflora koje žive u gastrointestinalnom traktu i krvožilnom sistemu čovjeka.
Akutni pankreatitis i njegove komplikacije karakterišu brojni znakovi koji ukazuju na bolest.
Simptomi razvoja destruktivne promjene gušterače:
- intenzivna bol u pojasu u epigastričnoj regiji,
- mučnina
- ponavljano povraćanje bez olakšanja,
- tahikardija, bol iza sternuma,
- visok krvni pritisak
- suve sluzokože,
- žutica kože i tunica očiju (toksični hepatitis),
- ispiranje lica (crvenilo uzrokovano preticanjem krvnih žila),
- cijanoza (plavkasto obojenje) kože trbuha i debla,
- nadimanje
- kratkoća daha
- groznica
- gubitak svijesti.










U kliničkom testu krvi primjećuju se promjene u staničnoj sastavu - nenormalno nizak broj limfocita, leukocitoza.
Norma kod žena i muškaraca:
- limfociti - 1,2 - 3,0x10 * 9 / l,
- bijela krvna zrnca - 4,0 - 9,0x10 * 9 / l.
S sindromom gušterače opažaju mentalne poremećaje - to je depresija, strah, uznemirenost, letargija.
Preporuke
Kod hroničnog pankreatitisa korisne su vježbe disanja. Koristi se 2 puta dnevno do 20 minuta. Tijekom remisije indicirano je liječenje magnetskim uređajima, terapija blatom, uporaba ozokerita u lumbalnom dijelu, kupke od četinjača. Sanatorijski tretman u ustanovama gastroenterološkog tipa također donosi dobre rezultate.
Dijetalna i zdrava hrana
Odmah nakon što je pacijentu dozvoljeno da jede, sastavlja se jelovnik uzimajući u obzir strogo ograničenje masti, smanjenje količine proteina i povećanje količine ugljikohidratne hrane. Hrana se konzumira u vrlo malim obrocima i do 6 puta dnevno.
Ovisno o stanju osobe, proširenje seta proizvoda može se dogoditi 1-2 tjedna nakon napada. Dugo se isključuju pržena, masna, slatka hrana, svježi kruh, mesne juhe, masno meso, konzervirana hrana, kavijar, jaja, mahunarke, sirovo voće, začini, gazirana pića, kafa, sok od rajčice.
Sva se jela konzumiraju u pročišćenom obliku nakon ključanja, parenja.
Alternativne metode lečenja
Tradicionalni iscjelitelji hroničnog pankreatitisa savjetuju se takvim infuzijama:
- Plodovi anisa, kukuruzne stigme, trava celandina, gorušica, trobojnica i korijen ljubičaste ljubičice pomiješajte u jednakim dijelovima, uzmite 1 žlicu kolekcije i zalijte ga čašom vode. Pijte 30 ml. tri puta dnevno.
- Nakon tečnog napitka iz prethodne kolekcije (14 dana), priprema se sljedeće: sjemenke kopra, metvice, plodovi gloga, cvjetovi kamilice kombiniraju se i priprema infuzija prema sličnom receptu. Unos je 50 ml. 3 puta dnevno.
- Borovnice i crna borovnica poboljšavaju gušteraču. Mogu se jesti u prirodi, ali možete kuhati voćne napitke, žele, pirjano voće, insistirati na sušenim bobicama i piti poput čaja.
Rane komplikacije
Rane reakcije mogu pratiti pankreatitis od samog početka njegovog tijeka i pogoršati situaciju. Razvijaju se zbog neispravnosti i prekomjerne proizvodnje enzima pankreasa.
Rane komplikacije uključuju:
- pleuropulmonalni poremećaji,
- zatajenje bubrega i jetre,
- šoka
- kardiovaskularni zastoj
- krvarenja i čirevi u stomaku i crevima,
- peritonitis
- mentalni poremećaji zbog intoksikacije tijela,
- žutica
- krvnih ugrušaka u žilama,
- perikarditis.
Najčešće pogoršanje je enzimski peritonitis. Javlja se kod gotovo polovine bolesnika. Priroda sadržaja može biti različita - od serozne do gnojne.
Da bismo prepoznali ovu bolest, potrebno je pratiti boju kože, telesnu temperaturu, disanje, puls i krvni pritisak. Mogu biti znakovi encefalopatije i oslabljene funkcije jetre.
Kasne komplikacije akutnog pankreatitisa
Za kasno pogoršanje karakteristično je dodavanje sekundarne infekcije. Javljaju se nakon 1-2 tjedna od početka bolesti.
Razlikuje se sledeće.:
- apscesi u trbušnoj šupljini,
- gnojni tijek pankreatitisa,
- flegmon
- fistule u stomaku i crevima,
- parapancreatitis,
- fistule i nekroza pankreasa,
- flebitis
- trovanje krvi
- krvarenje (unutrašnje i vanjsko),
- tumorske neoplazme u žlijezdi.
Najopasnija među njima je sepsa. Često dovodi do smrti.
Šok stanje je karakteristično za teški tijek pankreatitisa.
Manifestacije ovog stanja su:
- Snažna oštra bol u trbušnom zidu ili zrači u leđa.
- Cijanoza kože (akrocijanoza). To se događa zbog lošeg snabdijevanja krvlju malih kapilara kože. U pravilu prsti ekstremiteta, uši, usne postaju plavi.
- Blijeda koža.
- Promjene u disanju. Ona postaje češća i površnija.
- Srčana palpitacija s mogućom aritmijom.
- Ishemijski simptomi. Otkriva se pomoću ultrazvuka.
- Dnevni volumen urina je značajno smanjen.
- Poremećaji u centralnom nervnom sistemu. Izražavaju se psihomotornom agitacijom.
Zatajenje jetre i bubrega
Sledeći simptomi su karakteristični za ovo stanje:
- povećanje jetre u veličini,
- nedostatak urina ili prekomerno izlučivanje,
- suva koža i sluzokože,
- Krvni pritisak raste do 200 ili više,
- požutenje kože i sklera,
- psiho-emocionalna inhibicija,
- palpitacije.
Događaju se ozbiljne promjene u krvi i urinu. Broj krvnih zrnaca se smanjuje, povećava se sadržaj albumina i bilirubina. Povećavaju se urin i aceton u krvi, urea i kreatinin.
Pleurološke plućne komplikacije
Najčešće komplikacije kod pacijenata sa akutnim pankreatitisom. Lijevo oboleni pleuritis je češći od lijevog i vodi do plućnih komplikacija. To je respiratorno zatajenje, koje se manifestuje u plavitosti kože, plitkom disanju, kratkoći daha i bolovima iza sternuma.
Uz pomoć rendgenskih studija moguće je otkriti prisustvo patološkog fokusa u plućima.
Purulentne komplikacije
Purulentne komplikacije karakterišu sledeći simptomi:
- groznica
- otkucaji srca
- pretjerano znojenje
- infiltracija tkiva.
Kako bi se izbjegle ove ozbiljne komplikacije u slučaju simptoma akutnog pankreatitisa, potrebno je odmah potražiti liječničku pomoć. Dalji ishod ovisi o brzini i kvaliteti pomoći.
Komplikacije sa i nakon pankreatitisa

 Nakon pankreatitisa mogu se opaziti različite komplikacije među kojima je najčešći nastanak takozvanih lažnih cista, određenih palpacijom u području gušterače. Lažne ciste same po sebi nisu novotvorine: ovo je nakupljanje krvnih ugrušaka, probavnih enzima i mrtvog tkiva gušterače koja se nalazi direktno u žlijezdi ili u okolnim tkivima.
Nakon pankreatitisa mogu se opaziti različite komplikacije među kojima je najčešći nastanak takozvanih lažnih cista, određenih palpacijom u području gušterače. Lažne ciste same po sebi nisu novotvorine: ovo je nakupljanje krvnih ugrušaka, probavnih enzima i mrtvog tkiva gušterače koja se nalazi direktno u žlijezdi ili u okolnim tkivima.
Slični efekti pankreatitisa opaženi su kod pacijenata koji se brzo oporavljaju od akutnog napada pankreasa. Prognoza lažnih cista ovisi o mnogim faktorima: njihovoj lokaciji, sastavu i veličini.
U nekim se slučajevima mogu rastopiti sami, ali najčešće su potrebne hirurške intervencije pri kojima se cista otvara i pere.
Ako se to ne učini, lažna cista može suppurirati, što će zauzvrat dovesti do teže komplikacije pankreatitisa povezane s apscesom i mogućnošću krvarenja.
Moguće je utvrditi razvoj komplikacije pankreatitisa u obliku lažne ciste tijekom ultrazvučnog pregleda pacijenta koji se brzo oporavlja, tokom kojeg se lako utvrđuje lokacija cista, kao i njihova veličina i oblik.
Nakon napada gušterače uočene su i gnojne komplikacije.Točni razlozi njihovog razvoja još nisu utvrđeni. U medicinskom se okruženju neprekidno raspravljaju o izvoru patogena infekcije koji prodiru u tkiva upaljene gušterače i uzrokuju stvaranje apscesa.
Unatoč nedostatku konsenzusa o izvoru gnojnih procesa, pristup njihovom liječenju uvijek je isti: kada se formiraju apscesi, izvodi se hitna kirurška intervencija, čija je svrha otvaranje apscesa i njegovo isušivanje.
Purulentne komplikacije pankreatitisa mogu se utvrditi na osnovu pacijentove povišene temperature, zimice i njegovog opšteg ozbiljnog stanja. Ako se mjere ne poduzmu pravovremeno, moguća je smrt.
Još ozbiljnija komplikacija nakon pankreatitisa može biti razvoj krvarenja, koji nastaje zbog perforacije žila pankreasa. Najopasnije je probijanje slezinske arterije.
Krv se može nakupljati oko žlijezde, kao i u trbušnoj šupljini. U ovom slučaju dolazi do pada krvnog pritiska, brzine otkucaja srca i paničnog stanja pacijenta.
Prognoza tako ozbiljne komplikacije uveliko ovisi o brzoj kirurškoj intervenciji.
Komplikacije hroničnog pankreatitisa
Komplikacije hroničnog pankreatitisa najčešće su oštećenje organa, u njegovim funkcijama koje se odnose na rad gušterače.
Obično su to lezije jetre i žučnih puteva: reaktivni hepatitis, kolestaza sa žuticom ili bez nje, upalna oboljenja žučnih kanala - gnojni holangitis, holecistitis.
Zbog blizine dijafragme i pleuralne šupljine, komplikacije poput reaktivnog efluzijskog pleurisa i upale pluća nisu neuobičajene.
Vrlo često komplikacija hroničnog pankreatitisa je pojava cista i pseudocista. To je zbog činjenice da hronična upala znatno otežava odliv pankreasnog soka kroz kanale unutar žlijezde. Ciste su istinite i lažne. Pseudociste su mnogo češće u oko 80% svih slučajeva.
Dokazana je uzročna veza između hroničnog pankreatitisa i raka pankreasa. Prema dugotrajnim promatranjima, kod pacijenata koji su patili od hroničnog pankreatitisa više od 20 godina, učestalost raka gušterače je od 4 do 8%, što je 15 puta više nego u općoj populaciji.
Uprkos raširenom mišljenju, dijabetes nije najčešća komplikacija hroničnog pankreatitisa, ali ta se vjerovatnoća značajno povećava ako pankreatitis ima alkoholnu prirodu. Rizik od razvoja dijabetesa za svaku godinu tijeka hroničnog pankreatitisa iznosi otprilike 3-3,5%.
Komplikacije jednjaka i želuca također se smatraju rijetkim; to su u pravilu erozivno-ulcerativne lezije sluznice probavnog kanala.
Na toj pozadini može se pridružiti hronična anemija nedostatka gvožđa - zbog redovnog gubitka krvi u mikrodozama i zbog poremećaja apsorpcije željeza u upalom sluzokože.
Pored toga, otprilike 10 godina nakon početka bolesti, neki bolesnici razvijaju gastroezofagealnu-refluksnu bolest (GERD).
Hronični pankreatitis može dovesti do razvoja portalne hipertenzije i, kao rezultat toga, nakupljanja izliva u trbušnoj šupljini (ascites). Portalna hipertenzija zauzvrat često provocira varikozne vene jednjaka i razvoj Mallory-Weissovog sindroma, koji se očituje masivnim krvarenjem iz jednjaka. Kao rezultat toga, pacijenti imaju akutnu posthemoragičnu anemiju.
Hronična dvanaestostručna opstrukcija rijetka je komplikacija funkcionalne prirode. Nastaje zbog patoloških impulsa koji dolaze do mišića koji reguliraju lumen dvanaestopalačnog crijeva 12 iz žarišta upale (gušterača)
Prognoza bolesti s razvojem različitih komplikacija
Akutni pankreatitis je bolest s prilično visokom stopom smrtnosti. Može dostići 7-15%, a njegov oblik poput nekroze pankreasa - do 70%. Glavni uzrok smrti u ovoj bolesti su gnojno-septične komplikacije koje su praćene zastojem više organa i teškom intoksikacijom.
Značajan utjecaj na tijek i prognozu bolesti ima takav faktor kao što je unos alkohola. Potpunim napuštanjem alkohola, 10-godišnje preživljavanje opaženo je kod više od 80% pacijenata. Ako pacijent nastavi da pije, ovaj pokazatelj se smanjuje za pola.
Invalidnost u hroničnom pankreatitisu dostiže u prosjeku 15% od ukupnog broja pacijenata.