Što će se dogoditi ako ne unesete inzulin kod dijabetesa?
Dijabetes melitus spada u kategoriju endokrinih bolesti koje nastaju kada gušterača prestane proizvoditi inzulin. Ovo je hormon neophodan za potpuno funkcionisanje organizma. Normalizira metabolizam glukoze - komponente koja sudjeluje u radu mozga i drugih organa.
S razvojem dijabetesa, pacijent mora stalno uzimati nadomjestke inzulina. Stoga se mnogi dijabetičari pitaju hoće li postati ovisni o inzulinu. Da biste razumjeli ovo pitanje, morate znati o značajkama bolesti i razumjeti u kojim je slučajevima propisan inzulin.
Postoje dvije glavne vrste dijabetesa - 1 i 2. Ove vrste bolesti imaju određene razlike. Postoje i druge specifične vrste bolesti, ali su one retke.
Prvu vrstu dijabetesa karakteriše nedovoljna proizvodnja proinzulina i hiperglikemijsko stanje. Liječenje ove vrste dijabetesa uključuje hormonsku nadomjesnu terapiju u obliku injekcija inzulina.
Sa bolešću tipa 1, ne biste trebali prestati da ubrizgavate hormon. Odbijanje od nje može dovesti do razvoja kome, pa čak i smrti.
Druga vrsta bolesti je češća. Dijagnosticira se kod 85-90% pacijenata starijih od 40 godina koji imaju višak kilograma.
Uz ovaj oblik bolesti, gušterača proizvodi hormon, ali on ne može preraditi šećer, zbog činjenice da ćelije u tijelu djelomično ili u potpunosti ne apsorbiraju inzulin.
Gušterača se postepeno iscrpljuje i počinje sintetizirati manju količinu hormona.
Kada se propisuje insulin i je li moguće odbiti?
Kod prve vrste dijabetesa terapija inzulinom je vitalna, pa se ova vrsta bolesti naziva i inzulinsko ovisnom. Kod druge vrste bolesti dugo vremena ne možete ubrizgati inzulin, već kontrolirati glikemiju slijedeći dijetu i uzimajući hipoglikemijska sredstva. Ali ako se stanje pacijenta pogorša, a medicinske preporuke ne slijede, terapija inzulinom je moguća opcija.
Međutim, je li moguće ubuduće prestati ubrizgati inzulin kada se stanje normalizira? Kod prvog oblika šećerne bolesti ubrizgavanje inzulina je od vitalnog značaja. U suprotnom slučaju, koncentracija šećera u krvi dostići će kritične razine što će dovesti do strašnih posljedica. Stoga je nemoguće zaustaviti ubrizgavanje inzulina kod prvog oblika dijabetesa.
No, s drugom vrstom bolesti, odbijanje inzulina moguće je, jer se inzulinska terapija često propisuje samo privremeno kako bi se stabilizirala koncentracija glukoze u krvi.
Slučajevi koji zahtevaju davanje hormona:
- akutni nedostatak inzulina,
- moždani udar ili infarkt miokarda,
- glikemija veća od 15 mmol / l bilo koje težine,
- trudnoća
- porast šećera na brzinu je veći od 7,8 mmol / l s normalnom ili smanjenom tjelesnom težinom,
- hirurške intervencije.
U takvim situacijama injekcije inzulina su propisane neko vrijeme dok se ne eliminišu nepovoljni faktori. Na primjer, žena održava glikemiju slijedeći posebnu dijetu, ali kad zatrudni mora promijeniti prehranu. Stoga, kako ne bi naštetio djetetu i pružio mu sve potrebne tvari, liječnik mora poduzeti mjere i propisati pacijentu inzulinsku terapiju.
Ali inzulinska terapija je indicirana samo kada tijelu nedostaje hormona. A ako receptor za inzulin ne reagira, zbog čega ćelije ne opažaju hormon, tada će liječenje biti besmisleno.
Dakle, upotreba inzulina može se zaustaviti, ali samo kod dijabetesa tipa 2. A šta je potrebno za odbijanje inzulina?
Prestanite davati hormon na osnovu lekarskog saveta. Nakon odbijanja, važno je pridržavati se dijeta i voditi zdrav način života.
Važna komponenta liječenja dijabetesa, koja vam omogućava kontrolu glikemije, jesu fizičke aktivnosti. Sport ne samo da poboljšava fizičku formu i opće dobrobit pacijenta, već i doprinosi brzoj preradi glukoze.
Kako bi se održala razina glikemije u normi, moguća je dodatna upotreba narodnih lijekova. U tu svrhu koriste borovnice i piju decocije lanenog sjemena.
Važno je da prestanete sa primjenom inzulina postepeno, s dosljednim smanjenjem doza.
Ako pacijent naglo odbaci hormon, tada će imati snažan skok nivoa glukoze u krvi.
Što se događa ako dijabetes ne ubrizgava inzulin
Dijabetes melitus spada u kategoriju endokrinih bolesti koje nastaju kada gušterača prestane proizvoditi inzulin. Ovo je hormon neophodan za potpuno funkcionisanje organizma. Normalizira metabolizam glukoze - komponente koja sudjeluje u radu mozga i drugih organa.
S razvojem dijabetesa, pacijent mora stalno uzimati nadomjestke inzulina. Stoga se mnogi dijabetičari pitaju hoće li postati ovisni o inzulinu. Da biste razumjeli ovo pitanje, morate znati o značajkama bolesti i razumjeti u kojim je slučajevima propisan inzulin.
Postoje dvije glavne vrste dijabetesa - 1 i 2. Ove vrste bolesti imaju određene razlike. Postoje i druge specifične vrste bolesti, ali su one retke.
Prvu vrstu dijabetesa karakteriše nedovoljna proizvodnja proinzulina i hiperglikemijsko stanje. Liječenje ove vrste dijabetesa uključuje hormonsku nadomjesnu terapiju u obliku injekcija inzulina.
Sa bolešću tipa 1, ne biste trebali prestati da ubrizgavate hormon. Odbijanje od nje može dovesti do razvoja kome, pa čak i smrti.
Druga vrsta bolesti je češća. Dijagnosticira se kod 85-90% pacijenata starijih od 40 godina koji imaju višak kilograma.
Uz ovaj oblik bolesti, gušterača proizvodi hormon, ali on ne može preraditi šećer, zbog činjenice da ćelije u tijelu djelomično ili u potpunosti ne apsorbiraju inzulin.
Gušterača se postepeno iscrpljuje i počinje sintetizirati manju količinu hormona.
Inzulinska terapija: mitovi i stvarnost
Navedite svoj šećer ili odaberite spol za preporuke. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen.
Među dijabetičarima, pojavila su se mnoga mišljenja koja se tiču inzulinske terapije. Dakle, neki pacijenti misle da hormon doprinosi debljanju, dok drugi vjeruju da njegovo uvođenje omogućava da se ne pridržavate dijeta. A kako su stvari u stvari?
Mogu li injekcije insulina izliječiti dijabetes? Ova je bolest neizlječiva, a hormonska terapija vam omogućuje samo kontrolu tijeka bolesti.
Da li terapija insulinom ograničava život pacijenta? Nakon kratkog perioda prilagodbe i navikavanja na raspored ubrizgavanja, možete raditi svakodnevne stvari. Štoviše, danas postoje posebne olovke za injekcije i inzulinske pumpe Accu Chek Combo koje značajno olakšavaju proces davanja lijekova.
Više dijabetičara brine zbog ubrizgavanja. Standardna injekcija zaista uzrokuje određenu nelagodu, ali ako koristite nove uređaje, na primjer olovke za špriceve, tada praktički neće biti neugodnih senzacija.
Mit o debljanju takođe nije sasvim tačan. Inzulin može povećati apetit, ali pretilost uzrokuje neuhranjenost. Slijedeći dijetu u kombinaciji sa sportom pomoći će održavanju tjelesne težine u normalu.
Da li je hormonska terapija ovisna? Svako ko uzima hormon više godina zna da se ovisnost o inzulinu ne pojavljuje, jer je prirodna supstanca.
Još uvijek postoji mišljenje da će mu nakon početka upotrebe inzulina biti potrebno stalno ubrizgavati. Kod dijabetesa tipa 1 terapija inzulinom trebala bi biti sistematska i kontinuirana, jer gušterača nije u stanju proizvesti hormon.
Ali kod druge vrste bolesti, organ može proizvesti hormon, međutim, kod nekih pacijenata beta ćelije izgube sposobnost izdvajanja tijekom napredovanja bolesti.
Međutim, ako je moguće postići stabilizaciju nivoa glikemije, pacijenti se prebacuju na oralne lijekove za snižavanje šećera.
Još neke karakteristike
Ostali mitovi u vezi sa terapijom inzulinom:
- Propisivanje inzulina kaže da se ta osoba nije mogla nositi s kontrolom dijabetesa. To nije tačno, jer kod prvog oblika dijabetesa pacijent nema izbora, i prisiljen je da ubrizgava lijek doživotno, a u slučaju tipa 2, hormon se daje za bolji nadzor glukoze u krvi.
- Inzulin povećava rizik od hipoglikemije. U određenim situacijama injekcije mogu povećati vjerojatnost smanjenja razine šećera, ali danas postoje lijekovi koji sprečavaju nastanak hipoglikemije.
- Bez obzira kakvo će biti mjesto primjene hormona. U stvari, brzina apsorpcije tvari ovisi o području u kojem će se izvršiti injekcija. Najveća apsorpcija nastaje kada se lijek ubrizgava u želudac, a ako se injekcija radi u stražnjicu ili bedro, lijek se apsorbira sporije.
U kojim je slučajevima inzulinska terapija propisana i otkazana od strane stručnjaka u videu u ovom članku.
Navedite svoj šećer ili odaberite spol za preporuke. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen.
Sramna pitanja o dijabetesu: Je li zaista nemoguće jesti šećer, a inzulin vam treba unositi cijeli život? - Meduza
Je li dijabetes kada ne možete jesti slatkiše i stalno morate provjeravati šećer u krvi?
Grubo govoreći, to je tako. Usput, dijabetičku hranu sa šećerom možete jesti, ali u ograničenim količinama, glavna stvar je pratiti nivo šećera u krvi. Potrebno je pregledati nekoliko puta dnevno. Važno je razumjeti da dijabetes nije bolest slatkog zuba. Dakle, pojava dijabetesa tipa 1 nije povezana s pretjeranom konzumacijom slatkiša.
Razvija se kada čovjekov imunološki sistem napada vlastiti gušterača, zbog čega više ne proizvodi inzulin. U slučaju dijabetesa tipa 2, šećer je samo posredno uzrok bolesti - sam po sebi ne uzrokuje dijabetes.
U pravilu se dijabetes tipa 2 pojavljuje kod osoba s prekomjernom težinom, što često dovodi do neograničene konzumacije visokokalorične hrane, uključujući slatkiše.
Šta drugo osim šećera treba ograničiti? Možete, primjerice, šećer zamijeniti medom - je li to zdrav?
Za planiranje zdrave prehrane za dijabetes i uzimanje u obzir karakteristika vašeg tijela, najbolje je konzultirati nutricionista. Ali postoje opšte preporuke.
Na primjer, preporučljivo je jesti tri puta dnevno istovremeno i odbijati masnu i visokokaloričnu hranu.
Moramo preći na „zdrave“ ugljene hidrate koji se nalaze u voću, mahunarkama (pasulj, grašak i leća) i mliječnim proizvodima s malo masti.
"KAKO SAMO POČETI ANGULA INZULIN, AKO SVE UVIJEK ..."

Stoga sam odlučio pitati svog lekara Valerija Vasiljeviča SEREGIN - on duži niz godina radi na endokrinološkom odeljenju velike gradske bolnice, a većina njegovih pacijenata su ljudi s dijabetesom tipa 2.
- Što se tiče terapije insulinom kod dijabetesa tipa 2, postoje različita mišljenja. Amerikanci uvijek počinju ubrizgavati inzulin ranije. Kažu: ako osoba ima dijabetes (bez obzira na vrstu), to znači da nema dovoljno inzulina.
Inzulin izoliran iz gušterače životinja počeo se koristiti za liječenje dijabetesa 1921. godine. 1959. godine naučili su da određuju nivo inzulina u krvi.
A onda se ispostavilo da kod ljudi koji imaju dijabetes tipa 2, sadržaj inzulina može biti isti kao i kod zdravih, ili čak povećan. To je bilo neverovatno. Počeli su proučavati procese koji se događaju u tijelu s ovom vrstom dijabetesa.
U potrazi za odgovorom na pitanje zašto s dovoljno, a još više s povišenom razinom inzulina, glukoza u krvi ne ulazi u stanice tkiva, uspostavljen je koncept „inzulinske rezistencije“. Ovaj izraz se odnosi na otpornost tkiva na delovanje inzulina. Pokazalo se da je ona u velikoj mjeri povezana s prekomjernom težinom.
Ne imaju svi pretili ljudi inzulinsku rezistenciju, ali vrlo je velika, oko 65–70%.
Ali u ovom stanju, dok gušterača proizvodi dovoljno inzulina ili više nego inače, šećer u krvi se ne povećava stalno.
Međutim, gušterača ne može dugo raditi s preopterećenjem - prije ili kasnije doći će trenutak kada neće nadoknaditi povećanu potrebu tijela za inzulinom.
A onda visoka razina glukoze u krvi postaje konstantna.
U ovoj fazi je dostupno nekoliko tretmana.
- Najfiziološki bi bilo smanjiti potrebu čovjeka za inzulinom. I to se može učiniti. Ipak, dvije najoptimalnije metode do sada i najnepopularniji:
- gubite kilograme niskokaloričnom dijetom,
- povećati fizičku aktivnost.
Šta je dijeta? To je kada osoba hoda uvijek gladna. Na dijeti se ne osjećate sjajno; ako je to bio slučaj, svi bi je pratili bez ikakvih problema. Bilo koja dijeta ne daje dobro zdravlje i raspoloženje.
Ako osoba kaže nešto drugo, onda kaže laž. Margaret Thatcher nikad nije uzimala lijekove. Uvek je bila gladna, što je verovatno i razlog zašto ima tako zlo lice.
Kakvo će vam biti lice ako ste gladni?
Tokom ratnih perioda ostane samo 30–40% dijabetičara, ostatak im se nadoknađuje. Jer ne morate slijediti dijetu, nema dovoljno hrane i ima puno fizičkog rada. Kod ljudi se smanjuje potreba za inzulinom.
Pokušajte fizički učitati punu osobu - vjerovatno je jeo mnogo decenija i malo se kretao. Odmah mu nedostaje daha, palpitacije, pritisak, neobučeni mišići boli, bolovi u zglobovima ...
Općenito, od mojih pacijenata samo nekoliko postiže stvarne rezultate prehranom i tjelesnim odgojem.
- Da bi se smanjila potreba za inzulinom, metformin je propisan u prvoj fazi liječenja. Vaš je časopis već pisao o tome. Ostaje potreba za dijetom. Nažalost, metformin ne djeluje dobro kod svih pacijenata.
- Ako je „nedovoljan“, dodajte lek koji potiče lučenje inzulina od strane gušterače, - lek iz grupe sulfonamida (dijabetes, glibenklamid). U Europi se sulfanilamidi počinju davati odmah, a američki ljekari kažu: ako željezo već loše djeluje, zašto bi ga stimuliralo, hoće li to dovesti do njegova bržeg iscrpljivanja? Još se svađaju. Ipak, sulfonamidi su jedan od najčešćih lijekova za liječenje dijabetesa, uzimaju ih desetine hiljada ljudi širom svijeta.
- Ako takav tretman ne uspije vratiti šećer u normalu, slijedi sljedeći korak: imenovanje inzulina. Nekim pacijentima koji imaju dijabetes tipa 2 propisan je inzulin u kombinaciji sa tabletama za snižavanje šećera, dok drugima propisuje samo insulin, kao kod dijabetesa tipa 1. O čemu ovisi? Od šećera u krvi. Najvažniji zadatak: postići njegovo smanjenje na normalnu razinu kako bi se spriječio razvoj komplikacija na očima, nogama, krvnim žilama, bubrezima, srcu. U mnogih bolesnika sa dijabetesom tipa 2 ove komplikacije već postoje - razvijale su se ranije nego što je dijabetes otkriven. Sve više trebaju imati dobre šećere kako bi usporili napredovanje komplikacija i živjeli duže. Zato im je potrebna inzulinska terapija.
Čega se boje ljudi sa dijabetesom tipa 2 kada im se propisuje insulin? Pa, prije svega, da će biti puno problema sa injekcijama. Naravno, brige će se povećati.
Jedno od najvećih međunarodnih istraživanja pokazalo je da bi, prema samim pacijentima, prelazak na terapiju inzulinom zahtijevao više pažnje na sebe. No, istodobno se razina šećera u krvi poboljšala, smanjio se broj ozbiljnih komplikacija i dugih prijema u bolnicu.
Troškovi liječenja su smanjeni (uključujući iz džepa samog pacijenta), povećava se životni vijek.
Moji pacijenti su takođe priznali da se plaše nadoplate inzulina. Jedino što mogu reći u vezi s tim je da se pokušam ograničiti u visokokaloričnoj prehrani i povećati fizičku aktivnost. Osoba bi trebala sebi dati fizičko opterećenje jednako kalorijama koje pojede. Ko to shvati i ne dozvoli sebi da prejeda, ne susreće se sa takvim problemom.
Do danas je inzulin jedini lijek koji može održavati šećer u krvi u granicama normale.
Kriteriji za pravilno liječenje su indikacije gliciranog hemoglobina ili dobrih šećera prije i nakon jela. Ako osoba ima test na glikirani hemoglobin iznad 6,5% više od 3 mjeseca, možete biti sigurni da počinje komplicirati dijabetes.
Nažalost, u svijetu, prema istraživanjima, samo 20-30% obolelih od dijabetesa ima glikolirani hemoglobin manji od 6,5%. Ali tome moramo težiti. Ovaj test provodimo u Minsku i u regionalnim centrima. Moguće je i potrebno uz pomoć glukometra kontrolirati i nadzirati sebe kako bi šećer u krvi prije i nakon jela bio normalan.
- Kako ocjenjujete znanje o dijabetesu kod svojih pacijenata?
- Primjetio sam takvu osobinu: osoba je bolesna već duže vrijeme ili nedavno, znanje je gotovo isto i očito nedovoljno.
Ljudi nisu motivirani da znaju i slijede savjete liječnika u slučajevima kada imaju druge ozbiljnije bolesti. Na primjer, pacijenti sa cirozom uopće ne bi trebali piti alkohol. I samo nekoliko njih ispunjava ovaj uslov.
Na zapadu su ljudi motiviraniji da budu zdravi i za to uče. Od davnina su joj usadili prioriteti zdravlje, porodica, uspjeh u radu. Otuda i drugi stav prema ljekarima: ako je liječnik rekao, onda mu pacijent vjeruje. Mnogi od nas rade ono što želimo, suprotno savjetima ljekara.
Pacijent s dijabetesom može se kontrolirati. Prošao je školu dijabetesa, podučavao ga je doktor, ali on svakodnevno odlučuje koliko će inzulina ubrizgati, šta će jesti i koju će fizičku aktivnost dati sam. Zato je vrlo važno shvatiti i prihvatiti ovo stanje: morate dijagnosticirano i pravilno liječiti dijabetes, izbjegavati visoke šećere, jer u protivnom će se neizbježno razviti komplikacije.
Učestalost dijabetesa tipa 2 raste u svim zemljama proporcionalno rastu bogatstva. Samo dijabetes tipa 1 ne ovisi o količini pojedene hrane, a dijabetes tipa 2 vrlo ovisi o tome.
Osoba s normalnom težinom rijetko ima dijabetes tipa 2. Debeli se razbole 5 puta češće, a vrlo puni ljudi 10-15 puta češće od mršavih.
Lyudmila MARUSHKEVICH
Ako ne unosite insulin za dijabetes

Aline grand Pripravnik (111), zatvoren pre 4 godine
Prvo Higher Mind (101175) prije 4 godine
Uslijedit će razvoj akutnog pankreatitisa i smrt. Komplikacije mogu biti rane i kasne, s oštećenjem malih žila (mikroangiopatija) ili velikim žilama (makroangiopatija).
Rane komplikacije uključuju sljedeće: hiperglikemija s dehidracijom (uz loše liječenje, dijabetes može dovesti do dehidracije, kao i neliječen).
ketoacidoza (u potpunom odsustvu inzulina formiraju se ketonska tijela - proizvodi metabolizma masti. koji zajedno s visokim šećerom u krvi mogu dovesti do oštećenja funkcija glavnih bioloških sustava tijela s prijetnjom gubitka svijesti i smrti).
hipoglikemija (doza inzulina i drugih antidijabetičkih lijekova veća je od količine šećera koju treba preraditi, razina šećera naglo pada, postoji osjećaj gladi, znojenja, gubitak svijesti, moguća je smrt).
Kasnije nastaju komplikacije kod dugotrajnog, slabo kompenziranog dijabetesa (uz stalno visoku razinu šećera ili njegovu fluktuaciju). Mogu biti pogođene oči (promjene mrežnice s opasnošću od sljepoće u posljednjem stadiju).
bubrezi (zatajenje bubrega može se razviti s potrebom za hemodijalizom, tj. povezanost s umjetnim bubregom ili transplantacijom bubrega). pored toga, utječu posude i živci nogu (što može dovesti do gangrene s potrebom amputiranja nogu).
gastrointestinalni trakt je takođe pogođen, seksualne funkcije kod muškaraca (impotencija) mogu biti oslabljene.
Boris životinja Prosvijetljeno (24847) prije 4 godine
Irina Nafikova Prosvijetljeno (22994) prije 4 godine
Nyata Kupavina Guru (3782) prije 4 godine
Dijabetička koma i smrt.
Victor Zelenkin Umjetna inteligencija (139299) prije 4 godine
Pad u hipoglikemijsku komu i brzu smrt.
Lyudmila Salnikova Master (2193) prije 4 godine
zašto je inzulin odmah? prvo treba šećer održavati tabletama, liječnik će ih propisati, i pokušati ostati na njima, pridržavati se dijeta, ne jesti prženo, bijeli hljeb, slatkiše, kiseli krastavci, sve bi trebalo biti umjereno, više se kretati, ali ne trčati, već samo hodati 2-3 sata na ulici proveravati šećer svake dve nedelje. ako tablete ne snižavaju šećer u krvi, prelaze na inzulin, ali tada je to od vitalnog značaja,
irina konstantinova Prosvijetljeno (27530) prije 4 godine
Elena Shishkina Učenik (117) prije 7 mjeseci
Šta je bolje za dijabetes s glukovanima ili insulinom?
daniil telenkov Učenik (162) prije 4 mjeseca
da ih @ neću da tip 2 dijabetičara ne unosim već 2 godine. visok šećer i to je to. iako tip 1 imam rizik za život. Mogu naletjeti 2-4 puta godišnje. maksimalno
Kada je potreban inzulin za dijabetes tipa 2?
administrator: Aina Suleymanova | Datum: 1. novembra 2013
Inzulinska terapija dijabetesa tipa 2 Primjenjuje se prilično često u posljednje vrijeme. Razgovarajmo danas o situacijama u kojima će biti potrebna terapija inzulinom šećerne bolesti tipa 2.
Pozdrav prijatelji! Na mjestu se nalazi puno članaka o liječenju dijabetesa s unošenjem hormona inzulina, ali nije rečeno o slučajevima kada pacijenta s drugom vrstom bolesti treba hitno prebaciti na režim terapije inzulinom.
Ispravljajući grešku, današnji članak posvećen je apsolutnim indikacijama za terapiju inzulinom kod pacijenata s drugom vrstom bolesti.
Nažalost, ne samo pacijenti s prvom vrstom dijabetesa moraju preći na inzulinsku terapiju. Često se takva potreba javlja kod drugog tipa.
Nije slučajno što su izrazi poput dijabetesa koji nije ovisan o inzulinu i dijabetesa koji nije ovisan o inzulinu isključeni iz moderne klasifikacije dijabetesa, jer oni ne odražavaju u potpunosti patogenetičke mehanizme razvoja bolesti.
Zavisnost (djelomična ili potpuna) može se primijetiti za obje vrste, pa se do danas za označavanje tipova bolesti koriste samo izrazi dijabetes tipa 1 i dijabetes tipa 2.
Tužno, ali istinito!
Bez izuzetka, svi pacijenti koji su potpuno odsutni ne mogu biti stimulisani ili je njihova vlastita sekrecija hormona nedovoljna, potrebna je doživotna i neposredna terapija inzulinom.
Čak i malo kašnjenje prelaska na terapiju inzulinom može biti praćeno napredovanjem znakova dekompenzacije bolesti.
To uključuje: razvoj ketoacidoze, ketozu, gubitak težine, znakove dehidracije (dehidracija), adinamiju.
Razvoj dijabetičke kome jedan je od razloga kasnog prelaska na terapiju inzulinom za dijabetes tipa 2.
Uz to, uz produženu dekompenzaciju bolesti, komplikacije dijabetesa brzo nastaju i napreduju, na primjer, dijabetička neuropatija i angiopatija. Obavezno pročitajte članak Komplikacije dijabetesa.
Oni bi se stvarno trebali bojati. Oko 30% pacijenata sa dijabetesom danas treba insulinsku terapiju.
Indikacije za terapiju inzulinom šećerne bolesti tipa 2
Svaki endokrinolog od trenutka dijagnoze dijabetesa tipa 2 trebao bi obavijestiti svoje pacijente da je terapija inzulinom danas jedna od vrlo efikasnih metoda liječenja. Štoviše, u nekim slučajevima terapija inzulinom može biti jedina moguća, adekvatna metoda za postizanje normoglikemije, odnosno kompenzacije bolesti.
Morate zapamtiti da se ne koriste na inzulin! Nemojte misliti da ćete prelaskom na injekcije inzulina ubuduće dobiti status ovisan o insulinu.
Kao i u slučaju same bolesti, ovaj status ne postoji, izbacite to iz glave! Još nešto, ponekad se mogu primijetiti nuspojave ili komplikacije terapije inzulinom, posebno na samom početku.
O njima, upravo sada pripremam materijal, obavezno pretplatite se. kako ne bi propustili.
Dodatak: materijal o komplikacijama inzulinske terapije već je spreman na blogu. Slijedite vezu i čitajte za zdravlje!
Glavnu ulogu u imenovanju inzulinske terapije trebalo bi igrati rezervni kapacitet beta-ćelija žlijezde. Postepeno, kako dijabetes tipa 2 napreduje, razvija se iscrpljivanje beta ćelija, što zahtijeva momentalno prelazak na hormonsku terapiju. Često se samo uz pomoć inzulinske terapije može postići i održati potreban nivo glikemije.
Pored toga, terapija inzulinom za dijabetes tipa 2 može biti privremeno potrebna za određena patološka i fiziološka stanja. Ispod nabrajam situacije u kojima je potrebna inzulinska terapija dijabetesa tipa 2.
- Trudnoća
- Akutne makrovaskularne komplikacije, poput infarkta miokarda i moždanog udara,
- Prividni nedostatak inzulina, koji se očituje kao progresivno mršavljenje s normalnim apetitom, razvojem ketoacidoze,
- Hirurgija
- Razne zarazne bolesti i prije svega gnojno-septičke prirode,
- Loši pokazatelji različitih dijagnostičkih metoda istraživanja, na primjer:
- glikemija na glavi veća od 7,8 mmol / l s normalnom ili nedovoljnom tjelesnom težinom ili većom od 15 mmol / l, bez obzira na tjelesnu težinu.
- fiksacija niskog nivoa C-peptida u plazmi tokom testa glukagona.
- više puta utvrđena hiperglikemija na testu (7,8 mmol / l) u slučajevima kada pacijent uzima oralne hipoglikemijske lijekove, poštuje režim tjelesne aktivnosti i prehrane.
- glikozilirani hemoglobin veći od 9,0%. Ako ne znate o čemu se radi, slijedite vezu i pročitajte, na stranici je zaseban članak o glikoziliranom hemoglobinu.
Stavke 1, 2, 4 i 5 zahtijevaju privremeni prijelaz na inzulin. Nakon stabilizacije ili isporuke, insulin se može poništiti. U slučaju glikoziliranog hemoglobina njegova se kontrola mora ponoviti nakon 6 mjeseci.
Ako tijekom tog razdoblja njegova razina padne za više od 1,5%, možete vratiti pacijenta da uzima tablete za smanjenje šećera i odbiti inzulin.
Ako se ne primijeti značajno smanjenje pokazatelja, terapija inzulinom će se morati nastaviti.
Primjena inzulina nije u endokrinologiji
Na kraju želim vam reći da se inzulin može koristiti ne samo u endokrinologiji, mada je, naravno, dijabetes glavna indikacija za njegovu upotrebu. Na primjer, unošenje kratkog inzulina možda će biti potrebno uz opšte iscrpljivanje organizma.
U tim slučajevima djeluje kao anabolički lijek, a propisuje se u dozi 4-8 jedinica 2 puta dnevno. Uz to su ponekad potrebne i injekcije insulina za neke psihičke bolesti, to je takozvana insulinokomatozna terapija.
Insulin se može koristiti za furunculosis, kao i u sastavu polarizirajućih otopina koje se tako često koriste u kardiologiji.
To je sve za danas. Mislim da sada već tačno znate kada je potrebna inzulinska terapija šećerne bolesti tipa 2. Vidimo se prijatelji!
Ostavite komentar i nabavite POKLON!
Podijelite sa prijateljima:
Dijabetes? Insulin će pomoći!
Većina pacijenata s dijabetesom ne razumije u potpunosti stupanj djelotvornosti inzulinske terapije. Prema njihovom razumijevanju, dovoljno je da slijede dijetu s niskim udjelom ugljika i uzimaju lijekove koji snižavaju šećer.
Inzulin za dijabetes već je ekstremna mjera kojoj se liječnici obraćaju kako bi spasili život svog pacijenta. Ako se počnete pridržavati obaveznih preporuka, tada neće biti problema sa uvođenjem lijeka. Naprotiv, uskoro će pacijent moći ponovo uživati u životu, ne plašeći se strašnih posljedica dijabetesa.
Razlozi propisivanja i uzimanja inzulina
Prvo pitanje koje se postavlja kod pacijenata sa dijabetesom prilikom propisivanja inzulinske terapije je zašto trebam uzimati ovaj lijek? U ovom trenutku liječnik mora vrlo jasno objasniti svom pacijentu da je taj korak učinjen samo kako bi se njegovo zdravstveno stanje održavalo u potrebnom obliku. Važno je postaviti pacijenta na činjenicu da imenovanje inzulina može biti samo privremena mjera.
Međutim, učinkovitost njegove upotrebe ne ovisi samo o pacijentovoj disciplini, već io stanju njegove gušterače.
Ako je proizvodnja prirodnog inzulina već nemoguća, tada bez uvođenja inzulina tokom njegovog liječenja pacijent s dijabetesom može jednostavno umrijeti. To se uglavnom odnosi na osobe kojima je dijagnosticiran dijabetes tipa 1.
Da biste bili potpuno jasni, vrijedno je objasniti razliku između dijabetesa tipa 1 i 2.
U prvom slučaju gušterača je toliko osiromašena aktivnom proizvodnjom prirodnog inzulina da beta ćelije koje su uključene u ovaj važan proces polako odumiru.
Dakle, pacijentovo tijelo jednostavno ne može razviti potrebnu dozu vlastitog inzulina. S drugom vrstom dijabetesa sve je malo jednostavnije: gušterača je još uvijek sposobna proizvoditi inzulin, ali s određenim prekidima i poremećajima. Uz to, ovaj se proces može komplicirati gubitkom osjetljivosti tkiva spomenutog organa na inzulin koji izlučuje.
Gušterača je odgovorna za proizvodnju inzulina.
Inzulin za dijabetes melitus drugog tipa je neophodan prije svega kako bi se obnavila gušterača, a također i stabilizirao postojeći nivo glukoze. Ako pacijent ima vlastite beta ćelije, to ne znači da terapija inzulinom ne može biti izostavljena.
Ako ne počnete na vrijeme uzimati ovaj lijek, onda riskirate da napustite tijelo bez prirodne proizvodnje inzulina. Naravno, kod dijabetesa tipa 2 doza lijeka može biti znatno manja, jer je njegov glavni zadatak normalizacija zdravstvenog stanja.
Čak i ako se tijekom dijagnoze pokazalo da u prostati nije preostalo živih beta ćelija, to uopće ne znači da je dijabetes bio jači od vas. Naprotiv, trebate se prilagoditi u borbi protiv ove bolesti i započeti uzimati inzulin što je prije moguće.
Lekari, naravno, ne mogu primorati pacijenta da uzima ovaj ili onaj lijek, međutim, ako želite živjeti dug i sretan život, tada ćete morati pristati na inzulinsku terapiju. S vremenom više nećete doživljavati takav postupak kao nešto strašno i neugodno.
Pacijentski strah od inzulina
Vjerovatno se svaki pacijent kojem je propisana inzulinska terapija užasne predstojeći postupak. Međutim, većina je uobičajenih strahova s tim u vezi potpuno neutemeljena.
Na primjer, veliki dio dijabetičara brine se da tijekom liječenja inzulinom mogu dobiti na težini.
To se nikada neće dogoditi ako izvodite posebne vježbe i počnete da se bavite sportom.
Insulin za dijabetes nije ovisnost. Suprotno mišljenje nije ništa drugo do mit koji plaši dijabetičare.Naravno, moguće je da ćete cijeli život morati uzimati inzulin (posebno kod dijabetesa tipa 1).
Upotreba lijeka neće se temeljiti na ovisnosti, već na odluci pacijenta da živi život bez ozbiljnih komplikacija.
Postoji niz preporuka koje će pomoći pacijentima koji boluju od dijabetesa melitusa da lakše podnose terapiju inzulinom:
- držite se osnova nisko ugljične prehrane,
- voditi maksimalno mogući aktivan životni stil,
- redovno pratite vlastiti šećer u krvi,
- pozitivno raspoloženje za injekcije insulina. To nije tako teško učiniti, s obzirom na činjenicu da sada postoji nekoliko tehnika bezbolne primjene lijeka ispod kože,
- Slijedite sve upute liječnika.
Nekim pacijentima je teže prevladati takozvane psihološke strahove nego održavati samokontrolu i strogu disciplinu. Međutim, inzulin je i vrsta dobre navike, koja će s vremenom postati nešto uobičajeno za vas. Dakle, ako vam je ljekar rekao da je potrebno inzulinsku terapiju, tada njegov prijedlog ne smijete uzimati „sa neprijateljstvom“.
Dobro razmislite prije nego što donesete pravu odluku, jer o tome ovisi vaš život.
Još nema komentara!
Glavna stranica

Atzdravstvena ustanova "Mogilevski regionalni centar za dijagnostiku i liječenje" 1. avgusta 2014. obilježava se 25. godišnjica osnivanja.
Danas je ustanova multidisciplinarna, medicinska i preventivna organizacija koja pruža specijalizovanu dijagnostičku, konsultantsku, medicinsku i rehabilitacijsku medicinsku pomoć stanovništvu regije.
Prioritetna područja njegove djelatnosti su savjetovanje i dijagnostička medicinska njega i liječenje bolesnika s bolestima kardiovaskularnog sustava (uključujući bolnički), gastrointestinalni trakt, endokrini, imunološki i reproduktivni sustav, prevencija i dijagnosticiranje urođenih malformacija nasljednih bolesti, kao i organizacijski i metodološki rad i pomoć zdravstvenim organizacijama regiona, osposobljavanje medicinskih i tehničkih stručnjaka za njih.
Struktura centra uključuje 13 savjetovališta i dijagnostiku, 12 pomoćnih jedinica, uključujući i podružnicu Kardiološka bolnica za 126 kreveta regionalni centar medicinskih informacija, u kojoj se nalaze Regionalna naučno-medicinska biblioteka i Muzej zdravlja regiona Mogilev.
Centar zapošljava 615 zaposlenih, uključujući 141 ljekara i 231 medicinsku sestru.
Tijekom godinu dana više od 400 tisuća pacijenata dobiva savjetodavnu i dijagnostičku medicinsku njegu, provodi se više od 200 tisuća instrumentalnih i 1,5 milijuna laboratorijskih ispitivanja, više od 4 tisuće pacijenata dobiva medicinsku njegu u bolnicama.
Zašto se ljudi s dijabetesom boje ubrizgavanja inzulina?

Dijabetes nije samo uobičajena bolest, već prava epidemija. Samo u Rusiji registrovano je 4 miliona pacijenata s dijabetesom, ali koliko ih još nije uključeno u statistiku? Ova bolest ima ozbiljnih komplikacija kada pacijenti moraju preći sa tableta na inzulin, čega se svi plaše poput vatre. Zašto se ovo događa?
Širom svijeta, više od tristo miliona pacijenata dijagnosticirano je slatkom dijagnozom. Ova cifra ne miruje. Bolest eskalira u epidemiju i već je zauzela treće mjesto po broju smrtnih slučajeva. Ne, oni ne umiru od dijabetesa, a smrt dolazi od njegovih komplikacija u obliku hroničnog zatajenja bubrega, gangrene, srčanog udara i moždanog udara.
Dijabetes se javlja usljed nasljednosti, zaraznih bolesti i nervnih stresova.
Još davne 1922. godine, inzulin je prvi put uveden na ljude. To još uvijek spašava ljude od neposredne smrti.
Osoba čiji vlastiti gušterača ne proizvodi inzulin ne može preživjeti bez ubrizgavanja ovog hormona života.
Kod pacijenata tipa I inzulin se uopće ne proizvodi ili ima nedostatak. A kod pacijenata s dijabetesom tipa II, njihova vlastita doza inzulina je normalna, ali nije u stanju razgraditi glukozu kako treba.
Moderni genetski inženjering nudi izvrsne pročišćene ljudske insuline za upotrebu u injekcijama. Ali, pacijenti s dijabetesom plaše se ubrizgati takav lijek. Koji su mitovi o insulinu?
Ljudi se plaše da uzimaju injekcije, jer boli i što je neprijatno.
Da, niko neće uvjeriti da je probijanje kože bezbolan postupak. Ali, ne boli toliko. Kao intravenska ili intramuskularna injekcija.
S uvođenjem inzulina ne postoji nepodnošljiva bol, pa ne biste trebali odgađati s pravim liječenjem, dovodeći se u kritično stanje. Injekcije inzulina lakše se podnose nego sve ostale injekcije. Moderna medicina sugerira da dijabetičari ne koriste obične šprice, nego inzulin ili olovke za špriceve koji imaju vrlo tanke igle.
Među pacijentima postoji mišljenje da ako se inzulin već koristi, to nikad neće biti moguće odbiti.
Da, ako pacijenti sa dijabetesom tipa I otkažu svoj inzulin, tada neće moći osigurati da im se bolest nadoknadi. A to će dovesti do pojave ozbiljnih komplikacija u obliku dijabetičkog stopala, zatajenja bubrega, sljepoće, oštećenja žila donjih ekstremiteta, srčanih i moždanih udara.
Još jednom ponavljam da ljudi ne umiru od dijabetesa, već od njegovih najozbiljnijih komplikacija.
Postoji mit da svakodnevno uzimanje inzulina utiče na pojavu viška kilograma.
Da, postoje takvi eksperimenti, prema rezultatima kojih je dokazano da ljudi koji sagorijevaju inzulin dobivaju na težini, ali to je zbog povećanog apetita. Ali, pacijenti s dijabetesom tipa II su također višak kilograma zbog starosti i nedostatka vježbi.
Ne treba odustati od ubrizgavanja inzulina, već jednostavno pratiti dijetu i ne jesti previše. Pošto je potrebno probiti inzulin tako da on pretvori svu povećanu dozu glukoze, i tako blizu prevelikoj dozi hormona.
Među ljudima postoji mit da je za inzulin potreban strog režim ubrizgavanja i jedenje hrane.
Kada osoba prvi put sazna za svoju slatku dijagnozu, odmah ga upozoravaju da život ne prestaje, već se jednostavno mijenja.
Da, blagostanje ovisi o dnevnoj rutini. Obavezno konzumirajte tri obroka dnevno. Ne pravite velike pauze između doručka, ručka i večere. To može uzrokovati nagli pad šećera i razvoj hipoglikemijske kome.
Raspored primjene inzulina također ima svoje jasne vremenske rokove. O ovom načinu rada izvještava ljekar.
Terapija inzulinom ne veže ljude u kuću, mogu raditi, putovati čak i u daleke krajeve. Trebate samo imati kod sebe olovku za ubacivanje ili posebne šprice, i ne zaboravite da jedete na vreme.
Inzulin kratkog djelovanja daje se tri puta prije jela, a produženo djelovanje dva puta dnevno, ili samo uveče.
Mnogi pacijenti misle da je inzulinska terapija izvor obvezne hipoglikemijske kome. No, moderni ljudski inzulin kreiran je tako da ne ima svoje vrhove, već se propisuju prema posebno odabranim shemama koje odgovaraju fiziološkim procesima.
Nizak šećer u krvi može biti nakon aktivnog fizičkog rada, rada u vrtu. Ako dijabetičar ide na dugo putovanje, tada u sebi treba da ima kockice šećera ili nešto slatkiša kako bi sebi pomogao u slučaju niskog šećera u krvi.
Sa dijabetesom možete živjeti bez da primijetite bolest, ako kontrolirate nivo glukoze u krvi. Za takve postupke ne morate žuriti nekoliko puta u laboratoriju, ali možete upotrijebiti lični glukometr. Važno je mjeriti ujutro na prazan stomak, dva sata nakon obroka i prije spavanja.
Ako slijedite sve preporuke liječnika, pridržavate se dnevnog režima i prehrane, kontrolirate svoje stanje, tada dijabetes neće dovesti do ozbiljnih posljedica i neće promijeniti uobičajeni život.
Ali već ako vas endokrinolog prebaci na inzulin, onda slijedite recepte liječnika i ne testirajte tijelo na snagu.
Dijabetes je uobičajena bolest u svijetu koja može dovesti do ozbiljnih komplikacija koje vode do smrti.
Kome treba i kako dati injekcije za dijabetes
Injekcije inzulina za šećerne bolesti trebalo bi uvijek raditi tokom života. Za sada medicina ne zna drugi način za održavanje nivoa šećera kod dijabetesa tipa inzulina koji nije ovisan o inzulinu. Pacijenti moraju radikalno promijeniti svoj stav o injekcijama i tretirati ih ne kao prokletstvo, već kao sredstvo za održavanje života.
Pri ubrizgavanju morate dobiti tačan mjerač glukoze u krvi. Uz njegovu pomoć moći će se kontrolirati tok bolesti. Ne štedite na trakama do metra, jer ćete u suprotnom možda trebati potrošiti mnogo novca na liječenje životnih komplikacija.
Koje vrste inzulina postoje na tržištu?
Sve do 1978. inzulin dobiven od životinja korišten je za liječenje šećerne bolesti ovisne o inzulinu. A u navedenoj godini, zahvaljujući izumima genetskog inženjeringa, bilo je moguće sintetizirati inzulin korištenjem obične Escherichia coli. Danas se ne koristi životinjski insulin. Dijabetes se liječi takvim lijekovima.
- Ultra kratki inzulin. Početak njegovog djelovanja događa se za 5-15 minuta nakon primjene i traje do pet sati. Među njima su Humalog, Apidra i drugi.
- Kratki inzulin. To su Humulin, Aktrapid, Regulan, Insuran R i drugi. Početak aktivnosti takvog inzulina je 20-30 minuta nakon injekcije u trajanju do 6 sati.
- Srednji inzulin se aktivira u tijelu dva sata nakon injekcije. Trajanje - do 16 sati. To su Protafan, Insuman, NPH i drugi.
- Produljeni inzulin započinje aktivnost jedan do dva sata nakon injekcije i traje do jedan dan. To su lijekovi kao što su Lantus, Levemir.
Zašto treba davati insulin?
Injekcije ovog hormona omogućavaju oporavak beta ćelija pankreasa. Ako započne pravovremeno liječenje bolesti inzulinom, tada će komplikacije doći mnogo kasnije. Ali to se može postići samo ako je pacijent na posebnoj dijeti sa smanjenom količinom ugljikohidrata.
Mnogi se pacijenti nerazumno plaše započeti liječenje inzulinom, jer je kasnije bez njega nemoguće. Naravno, bolje je ubrizgati ovaj hormon nego rizikovati i izlagati svoje tijelo komplikacijama koje mogu izazvati ozbiljne komplikacije.
U pankreasu se nalaze beta ćelije koje proizvode inzulin. Ako ih izložite velikom opterećenju, počet će umirati. Oni se takođe uništavaju zbog konstantno visokog šećera.
U početnoj fazi dijabetes melitusa neke ćelije više ne djeluju, druge su oslabljene, a drugi dio dobro funkcionira. Injekcije inzulina samo pomažu da se oslobodi preostalih beta ćelija. Dakle, injekcije inzulina su vitalne za pacijente sa bilo kojom vrstom dijabetesa.
Šta je medeni mjesec
Kad se osobi dijagnosticira dijabetes ovisan o insulinu, tada u pravilu ima nenormalno visok sadržaj glukoze. Zbog toga oni stalno doživljavaju karakteristične simptome dijabetesa, kao što su gubitak težine, žeđ i učestalo mokrenje. Prolaze ako pacijent počne ubrizgavati inzulin. Potreba za njim nakon početka terapije značajno pada.
Ako prestanete ubrizgavati inzulin, pacijentov šećer ostaje stabilan i u granicama normale. Lažni dojam je da je došlo do izlječenja od teške bolesti. Ovo je takozvani medeni mjesec.
Ako je pacijent na takozvanoj uravnoteženoj prehrani (a sadrži veliku količinu ugljikohidrata), tada će se ovo stanje završiti za približno mjesec ili dva, najviše za godinu dana. Tada počinju skokovi šećera - od izuzetno niskih do izuzetno visokih.
Ako slijedite dijetu s malo ugljikohidrata i istovremeno unosite smanjene doze inzulina, takav medeni mjesec može se produžiti. Ponekad se to može spasiti za život.
Opasno je ako pacijent prestane da ubrizgava inzulin i pogriješi u ishrani. Na taj način izlaže gušteraču ogromnim opterećenjima.
Potrebno je stalno i precizno mjeriti šećer i unositi inzulin kako bi se pankreas mogao opustiti. To se mora učiniti za bilo koju vrstu dijabetesa.
Ljekarne još jednom žele unovčiti dijabetičare. Razuman je moderni europski lijek, ali o tome šute. Ovo je.
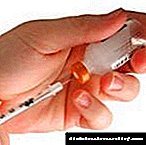
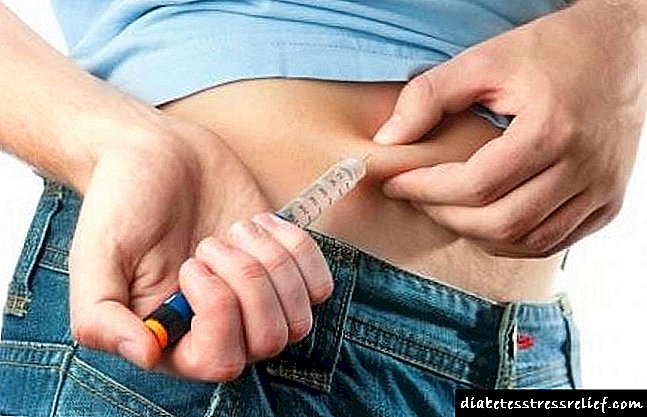
Kako bezbolno davati insulin
Mnogi pacijenti se brinu da će ubrizgavanje inzulina boljeti. Oni se plaše da pravilno unesu vitalni hormon, dovodeći sebe u veliku opasnost.
Čak i ako ne injiciraju inzulin, oni stalno žive u strahu da će jednog dana morati dati injekciju i podnijeti bol. Međutim, to nije zbog inzulina, već zbog činjenice da se radi pogrešno.
Postoji tehnika za bezbolne injekcije, ako se pravilno izvede.
Svi pacijenti bi trebali početi ubrizgavati inzulin, posebno tip koji nije ovisan o insulinu. Uz prehladu, upalni proces, razina šećera raste i ne možete bez injekcije. Uz to, kod ove vrste dijabetesa vrlo je važno smanjiti opterećenje beta ćelija. A s dijabetesom prvog tipa se takve injekcije trebaju raditi nekoliko puta dnevno.
Inzulin se ubrizgava supkutano. Doktor pokazuje pacijentima tehniku takvih injekcija. Dijelovi tijela u koja morate uboditi su:
- donjeg abdomena, u predjelu oko pupka - ako postoji potreba za brzom apsorpcijom,
- vanjske površine bedara - za sporo upijanje,
- gornja glutealna regija - za sporo usvajanje,
- vanjska površina ramena je za brzo upijanje.
Sva ova područja sadrže najveću količinu masnog tkiva. Kožu na njima najprikladnije je preklopiti palcem i kažiprstom. Ako ugrabimo mišić, dobivamo intramuskularnu injekciju. Izaziva jaku bol. U ovom slučaju inzulin će djelovati brzo, što u nekim slučajevima nije neophodno. Ista stvar se događa ako date injekciju u ruku i nogu.
Da biste pravilno unijeli injekciju, skinite kožu nabora. Ako koža ima veliki sloj masti, tada je tačno u nju ubaciti direktno unutra. Šprica se mora držati s palcem i još dva ili tri. Glavno je da morate naučiti kako to brzo učiniti, poput bacanja strelice za pikado.
Biće vam povoljnije ubrizgati nove špriceve sa kratkom iglom. U trenutku kada je igla pala pod kožu, brzo pritisnite klip da biste trenutno unijeli tekućinu. Nemojte odmah uklanjati iglu - bolje je pričekati nekoliko sekundi, a zatim je brzo izvadite.