Autoimuni pankreatitis: kriterijumi dijagnoze, liječenje i prognoza
Autoimuni pankreatitis - tip pankreatitisa, u patogenezu čiji su autoimuni mehanizmi uključeni. Kod ove vrste pankreatitisa opaža se hipergammaglobulinemija, povišeni nivoi IgG, IgG4 u serumu u krvi, prisutna su autoantitijela, bilježi se izražen pozitivan odgovor na liječenje kortikosteroidima.
Razlikuju se dve vrste autoimunog pankreatitisa:
- Tip 1 - limfoplazmacitni sklerozirajući pankreatitis
- Tip 2 - idiopatski kanal-koncentrični pankreatitis s granulocitnim epitelijskim lezijama.
Osnove dijagnosticiranja autoimunog pankreatitisa odražavaju se u Međunarodnom konsenzusu o dijagnostici autoimunog pankreatitisa, koji je usvojen u Japanu 2010. godine. Glavni serološki kriterij (S1) za dijagnozu AIP odlučeno je kao dubiozni kriterij uzeti u obzir porast nivoa IgG4 u serumu za više od 2 norme i povećanje pokazatelja, ali ne više od 2 norme (S2).
Kriteriji za dijagnozu
U bolesnika sa autoimunim pankreatitisom u raznim kombinacijama i sa varijabilnom učestalošću (30-95%), uočeni su sljedeći simptomi i sindromi:
• sindrom umerenog bola,
• dugotrajni uporni kurs bez jasno izraženih pogoršanja ili latentnog toka,
• simptomi opstruktivne žutice,
• povećanje ukupne količine gamaglobulina, IgG ili IgG4 u plazmi,
• prisutnost autoantitela,
• difuzno povećanje gušterače,
• neravnomerno (nepravilno) suženje GLP-a,
• stenoza intrapankreasnog dela zajedničkog žučnog kanala, ređe - uključivanje u proces drugih delova bilijarnog trakta (sklerozirajući kolangitis), slično promenama na PSC,
• fibrotske promjene u parenhimu pankreasa sa infiltracijom limfocita i pozitivnim plazmocitima na IgG4,
• obliterirajući tromboflebitis,
• česta kombinacija s drugim sistemskim procesima: PSC, primarna bilijarna ciroza, ulcerozni kolitis, Crohnova bolest, Sjogrenov sindrom, retroperitonealna fibroza, oštećenje intersticija i tubularnog aparata bubrega, hronični štitnjač
• efikasnost glukokortikoida.
Zbog velikog broja autoimunih markera CP, od kojih neki nisu strogo specifični, 2002. godine, Japansko društvo za pankreas prvi put je predložilo dijagnostičke kriterije za autoimuni CP kako bi poboljšalo kvalitetu dijagnoze.
• Podaci iz instrumentalnih studija: sužavanje GLP-a nehomogenom debljinom stijenke i difuzno proširenje gušterače.
• Laboratorijski podaci: povećana serumska koncentracija gamaglobulina i / ili IgG ili prisustvo autoantitela u krvnoj plazmi.
• Podaci histološkog pregleda: fibrotičke promjene u parenhimu i pankreasnim kanalima sa limfocitom i plazmacitnom infiltracijom.
Prema odluci Japanskog društva pankreatologa, dijagnoza autoimunog pankreatitisa može se postaviti samo ako je prvi kriterij kombiniran s drugim i / ili trećim.
K. Kim i dr. predložio je, zbog velike učestalosti nedijagnosticiranih slučajeva bolesti pri korištenju kriterija Japanskog društva pankreatologa, poboljšana i pogodnija za kliničare dijagnoza autoimunog pankreatitisa, djelomično zasnovana na prethodno predloženim kriterijima.
• Kriterijum 1 (glavni) - podaci iz instrumentalnih studija:
- difuzno povećanje gušterače prema CT,
- difuzno ili segmentirano nepravilno suženje GLP-a.
• Kriterijum 2 - podaci laboratorijskih ispitivanja (najmanje jedna od sljedeće dvije promjene):
- povećanje koncentracije IgG i / ili IgG4,
- prisutnost autoantitela.
• Kriterijum 3 - podaci histološkog pregleda: - fibroza,
- limfoplazmacitna infiltracija.
• Kriterijum 4 - povezanost sa drugim autoimunim bolestima. Dijagnoza autoimunog pankreatitisa može se postaviti sljedećom kombinacijom kriterija: 1 + 2 + 3 + 4, 1 + 2 + 3, 1 + 2, 1 + 3.
Dijagnoza je vjerojatna ako postoji kombinacija kriterija 1 + 4, u slučaju da se primijeti pozitivan odgovor na terapiju glukokortikoidima, dijagnoza se smatra utvrđenom. Dijagnoza je moguća ako je prisutan samo kriterij 1.
Liječenje i prognoza
U bolesnika sa blagim simptomima autoimune CP obično nije potrebno liječenje slično onome OP (glad, PPI, antibakterijski lijekovi). Ako prevladavaju simptomi opstruktivne žutice, ukazuju se na perkutanu transhepatičku ili endoskopsku retrogradnu drenažu, posebno u slučaju bakterijske infekcije.
Uz histološki (citološki) ovjerenu dijagnozu autoimune CP, kada nema potrebe za pokusnom monoterapijom glukokortikoidima, preporučuje se proširenje terapije uključivanjem u režim (pored prednizona) želučanih blokatora sekrecije (uglavnom IDN) i preparata polienzima s nadomjesnom svrhom (sindrom boli u trbuhu nije izražen )
U simptomatske svrhe, prema indikacijama, koriste se antispazmodici i nesteroidni protuupalni lijekovi.
Terapija steroidima obično je efikasna za oštećenje žučnih kanala, pljuvačnih žlijezda i oštećenje žljezdanih kanala. Kod nekih pacijenata stanje se spontano poboljšava bez upotrebe bilo kakvih lijekova. U nekim slučajevima, kada je tijek autoimune CP kompliciran šećernom bolešću tipa 2, liječenje glukokortikoidima može poboljšati pacijentovo stanje.
Predlaže se da s autoimunim CP-om azatioprin može biti djelotvoran. Klinički učinak dobijen je uporabom pripravaka ursodeoksiholne kiseline (ursofalk) za autoimuni CP, koji se javlja kod dijabetesa melitusa i sindroma kolestaze na pozadini stenoze terminalnog dijela zajedničkog žučnog kanala: smanjuje se broj markera kolestaze, smanjuje se veličina gušterače i stabilizira dijabetes.
Ursofalk terapija za autoimuni CP može biti alternativa glukokortikoidima. Kao što znate, ursofalk se uspješno koristi za primarnu bilijarnu cirozu i PSC. Lijek pomaže povećati odljev žuči, ima hepatoprotektivnu i imunomodulacijsku aktivnost, stoga se može primjenjivati u autoimunom CP, naročito uz sudjelovanje bilijarnog sustava. Sljedeći algoritam za konzervativnu terapiju moguć je (Sl. 4-46).
Uz produženu terapiju prednizonom, neophodna je kontrola tijeka bolesti:
• procjena subjektivnih simptoma,
• dijagnoza poremećaja egzo- i endokrine funkcije pankreasa,
• praćenje pokazatelja opšte i biohemijske analize krvi,
• kontrola markera autoimunosti,
• kontrolirati ultrazvuk, ESM s biopsijom gušterače, CT ili MRI.
Prognoza za autoimuni CP ovisi o težini komplikacija, pratećim autoimunim bolestima i šećernoj bolesti.
Šta je autoimuna bolest pankreasa
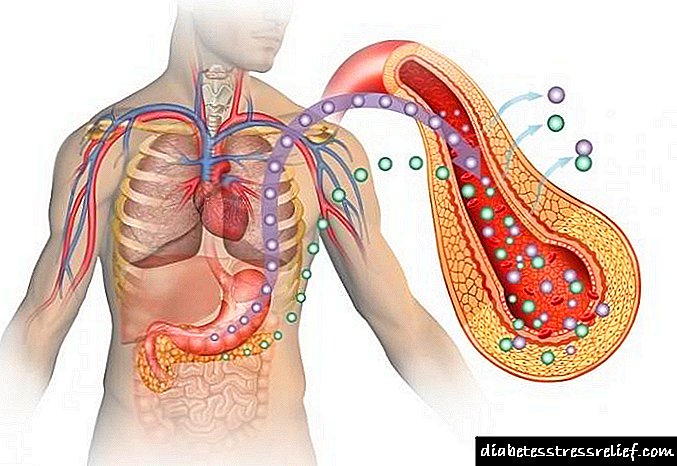
Autoimuno oštećenje gušterače, ili kako ga nazivaju, autoimuni pankreatitis, za koji je karakteristično povećanje aktivnosti imuniteta do te mjere da počinje djelovati protiv vlastitog tijela. U tom slučaju poraz pogađa i samu gušteraču, pa i pljuvačne žlijezde, žučne kanale, plućni sistem organa, bubrege, crijevnu šupljinu, limfne čvorove i druge organe.
Autoimuni oblik pankreatitisa odnosi se na hroničnu raznolikost ove patologije koja traje pola godine ili više. U većini slučajeva razvija se uglavnom kod muškaraca, mada žene mogu biti pogođene i ovom bolešću.
Uzroci
Uzroci pojave autoimunog pankreatitisa još nisu utvrđeni, poznato je samo da za vrijeme pojave određene kvara u tijelu imunitet počinje raditi obrnutim redoslijedom i napada organe vlastitog tijela.
Razvoj autoimunog oblika bolesti pankreasa često je povezan s razvojem reumatoidnog artritisa, Sjogrenovim sindromom, kao i upalnim patologijama u crijevnoj šupljini.

Oblici patologije
Progresivni stadij autoimune bolesti pankreasa tokom dijagnostičke histologije dijeli se na:
- Razvoj sklerozirajućeg limfoplazmacitnog pankreatitisa, koji se u većini slučajeva manifestuje kod starijih osoba. Karakteriše ga formiranje žutosti kože i sluzokožnih površina tijela, kao i oštećenja gušterače. Pa liječi steroidnim lijekovima.
- Razvoj idiopatskog pankreatitisa koncentričnog tipa sa oštećenjem granulocitnog epitela. Češće se javlja kod ljudi mlađe generacije bez obzira na spol.
Ove dvije sorte razlikuju se samo mikroskopskim pregledom.
Prisutnošću popratnih patoloških autoimunih poremećaja koji se razvijaju kada su pogođeni drugi organi, patologija pankreasa gušterače dijeli se na:
- razvoj izolovanog oblika autoimune lezije gušterače, pri kojem lezija zahvaća samo žlijezdu,
- kao i razvoj sindroma autoimunog pankreatitisa u kome pored gušterače utiču i drugi organi.
Istodobne patologije unutrašnjih organa autoimune prirode:
- pojava sklerotičnih tkiva u plućnom sistemu organa i jetre,
- kršenje prstenaste reapsorpcije u bubrezima, što dovodi do razvoja njihove insuficijencije,
- upala štitnjače, koja se naziva tiroiditis,
- upala pljuvačnih žlijezda, koja se naziva sialadenitisom.
Na mjestu lezije, dotična bolest može imati:
- difuzni oblik, karakteriziran oštećenjem gotovo cijele šupljine gušterače,
- žarišni oblik, u kojem se u većini slučajeva težište nalazi u predelu glave žlezde.
Simptomi i znakovi bolesti
Hronični autoimuni pankreatitis zanimljiv je po tome što se ne očituje izraženim znakovima i jasnim pogoršanjem općeg blagostanja pacijenta, čak ni u periodima pogoršanja patologije. U nekim se slučajevima bolest može razviti bez ikakvih simptomatskih simptoma, a dijagnoza se postavlja već u fazi razvoja komplikacija.
Manifestirajući simptomi ove bolesti izraženi su kako slijedi:
- Pojava nelagode u trbušnoj šupljini s formiranjem karakterističnih bolnih simptoma herpes zostera sa slabim ili umjerenim intenzitetom manifestacije.
- Stvaranje žutosti kože i sluzokože u usnoj šupljini, pa čak i sklera očiju.
- Boja izmeta postaje nekoliko tonova svjetlija, a urin tamniji.
- Razvoj svraba na koži
- Smanjen apetit.
- Napuhanost s karakterističnim osjećajem mučnine, što često dovodi do intenzivnog pražnjenja povraćanja.
- U jutarnjim satima pacijenti često osećaju suha usta i okus gorčine.
- Visok nivo umora i nagli pad tjelesne težine praćen patološkim kršenjem pacijentovog psihoemocionalnog stanja.
- Pojava kratkoće daha, bolova u pljuvačnim žlijezdama na pozadini njihove upale. Pacijent doživljava bol dok razgovara, guta hranu i pije tekućinu.

Dijagnoza bolesti
Točna i tačna dijagnoza može se postaviti samo na osnovu potpunog pregleda pacijentovog tijela, polaganja testova i prolaska dodatnih dijagnostičkih postupaka.
Da bi se dobila kompletna klinička slika razvoja bolesti preporučuju se sledeći dijagnostički postupci:
- određivanje koncentracije imuGlobulina IgG4 u serumu u krvi, uz patologiju ona može porasti 10 puta,
- propisana su opšta klinička ispitivanja: krv za biohemiju, opća analiza urina i izmeta,
- koprološki pregled izmeta,
- identifikacija tumorskih markera,
- da biste utvrdili stepen oštećenja i stanje parenhimskog organa propisan je prolaz računarske tomografije i ultrazvuka,
- isto tako ne mogu bez biopsije i histologije.
Nakon dobivanja cjelovite kliničke slike, liječnik postavlja tačnu dijagnozu, određuje prognozu bolesti i razvija najučinkovitiji i najsigurniji režim liječenja.
Vrijedi napomenuti da se i malo dijete može podvrgnuti razvoju slične bolesti, iako je to prilično rijetkost. Međutim, kada se formira kod beba, manifestuje se pretjeranom žutom kožom što ljekari ne mogu zanemariti.
Ultrazvučna dijagnoza
Ultrazvučna dijagnostika može precizno izmjeriti vanjske parametre pogođenog organa, procijeniti strukturne karakteristike i stupanj napredovanja patologije u šupljini gušterače, jetre i slezine.
Pomoću ove istraživačke metode otkrivaju se uzroci koji doprinose kršenju odliva žuči kao i prisutnost tumora nalik na neoplazme i kamenje u šupljini žlijezde.
Određivanje koncentracije imuGlobulina IgG4
Prilikom provođenja kliničke studije krvnih pretraga, posebna se pažnja posvećuje koncentraciji IgG4 imunoglobulina. U zdrave osobe njegova koncentracija ne doseže 5% ukupne količine seruma u krvi. S oštrim povećanjem njegove koncentracije možemo sa sigurnošću govoriti o razvoju patološkog poremećaja u ljudskom tijelu, praćenog procesom infiltracije organa koji izlučuju ovaj imunoglobulin.
Drugim riječima, u tkivnim strukturama postoji aktivan razvoj upalnog procesa sa stvaranjem fibroze i ožiljaka.
U bolesnika s razvojem autoimunog pankreatitisa u više od 88% slučajeva postoji povećana razina imunoglobulina u 5 ili čak 10 puta višoj od normalne.
Liječenje bolesti
Gotovo je nemoguće potpuno oporaviti u liječenju autoimunog pankreatitisa. Zato su glavne metode terapije usmjerene na uklanjanje simptomatskih znakova i inhibiciju progresivnog patološkog procesa.
Prije svega, preporuke takvih stručnjaka kao što su Igor Veniaminovich Mayev (zasluženi gastroenterolog i doktor nauka) i Jurij Alexandrovich Kucheryavy, strogo se pridržavaju dijetalne prehrane kako bi se osigurala prevencija boli i maksimiziralo olakšanje zagušenja gušterače.
Takođe, propisana je imunosupresivna terapija koja se sastoji u primjeni citostatika i glukokortikoida. Kako bi smanjili bol, koja se očituje u periodima pogoršanja bolesti, propisani su spazmolitički lijekovi.

Sa otežanim odljevom žuči i razvojem žutosti kože i sluznice, koriste se lijekovi, koji uključuju ursodeoksiholnu kiselinu.
S razvojem stenoze u šupljini kanala pankreasa, propisano je kirurško liječenje.
Dijetalna hrana
Preporučuje se upotreba mliječnih proizvoda, biljne hrane, kao i dijetalnih sorti bijelog mesa kao zdrave hrane.
Izuzeci trebaju biti:
- sve namirnice s visokim postotkom masnoće, začini, dimljeno meso i sol,
- pekarskih i konditorskih proizvoda,
- alkoholna i gazirana pića,
- Čokolada i kafa
- jak čaj
- razne začine i začine,
- bijeli kupus, rotkvice, rotkvice, češnjak i luk.
Takođe bi trebalo da odustanete od pušenja.
Komplikacije i moguće posljedice
Neblagovremeno liječenje ove bolesti obiluje sljedećim komplikacijama:
- razvoj hipovitaminoze i nedostatka proteina,
- prekomjerno mršavljenje, što dovodi do intenzivnog iscrpljivanja organizma,
- razvoj dehidracije
- kršenje metabolizma vode i soli,
- progresija subhepatičke žutice,
- infekcija organizma u obliku sepse, peritonitisa, gnojnog kolangitisa, upalnog infiltrata,
- ulcerozno i erozivno oštećenje probavnog trakta,
- opstrukcija dvanaestopalačnog creva 12,
- razvoj pankreatogenih ascitesa,
- visoki rizik od raka.
Posljedice neblagovremenog liječenja autoimunog oblika tako ozbiljne lezije pankreasa mogu biti mnoge. No, vrijedno je napomenuti da će, prema brojnim pregledima, adekvatno i pravovremeno liječenje doprinijeti značajnom nivou oporavka parenhimskog organa, kao i poboljšanju ukupnog blagostanja pacijenta.
- Bezrukov V.G. Autoimune reakcije kod hroničnog pankreatitisa. Hronični pankreatitis: etiologija, patogeneza, klinička obilježja, imunološka dijagnostika, liječenje. Omsk, 1995. str. 34–35.
- Yarema, I. V. Autoimuni pankreatitis Ministarstva zdravlja Ruske Federacije, kontinuirano medicinsko i farmaceutsko obrazovanje. M. GOU VUNMTS Ministarstvo zdravlja Ruske Federacije, 2003
- Boženkov, Yu. Praktična pankreatologija. Vodič za ljekare M. med. knjiga N. Novgorod Izdavačka kuća Novosibirske državne medicinske akademije, 2003
- Bueverov A.O. Posrednici upale i oštećenja gušterače. Ruski časopis za gastroenterologiju, hepatologiju, koloproktologiju. 1999, br. 4, str. 15–18.
- Velbri S.K. Imunološka dijagnoza pankreasnih bolesti. M .: Medicina, 1985
- Midlenko V.I. Klinički i patogenetski značaj imunoloških promjena kod pacijenata s akutnim pankreatitisom. Sažetak disertacije. Barnaul, 1984
Glavni simptomi bolesti
Akutna faza ove bolesti je praktično odsutna. Ponekad se simptomi uopće ne pojavljuju. U takvim se slučajevima dijagnoza postavlja u skladu s manifestnim komplikacijama. Glavni znakovi bolesti:

- Bol i nelagoda u gornjem dijelu trbuha, ponekad i u donjem dijelu leđa. To može trajati nekoliko minuta, a ponekad i sati. Bol je u takvim slučajevima blaga ili umerena. To se obično događa kada jedete masnu, začinjenu ili prženu hranu.
- Žutilo kože pacijenta (žutica), usne šupljine, pljuvačke itd. Dolazi kada žuč prodire u dvanaestopalačno crijevo ili kada se kanali pankreasa i izlučujući žučni kanali sužaju.
- Izmet s ovom vrstom pankreatitisa je svjetliji nego inače, a mokraća mnogo tamnija.
- Kod mnogih pacijenata počinje svrab.
- Apetit je smanjen.
- Trbuh nabubri, pacijent je bolestan, moguće je povraćanje.
- Ujutro, pacijent ima suha usta i gorčinu, a iz usne šupljine oštro mirise.
- Dijabetes se može pojaviti i razviti.
- Gubitak kilograma uz brzi umor.
- Opća slabost, dnevna pospanost, smanjena učinkovitost.
- Depresija, loše raspoloženje, povećana razdražljivost.
- Kratkoća daha zbog oštećenja pluća.
- Protein u urinu ukazuje na loše funkcionisanje bubrega.
- U jetri se razvijaju različite gustoće, bez razvoja tumora.
- Upala pljuvačnih žlijezda, bol na ovom području. Moguće su poteškoće u gutanju, disanju i govoru.
Ovdje pročitajte o difuznim promjenama gušterače.
Različiti oblici autoimunog pankreatitisa
Postoje dve vrste bolesti prema promenama organa opaženih pod mikroskopom:

- sklerozirajući limfoplazmacitni pankreatitis,
- kanalno-koncentrični idiopatski tip.
Razlike između ova dva oblika otkrivaju se tek tokom histoloških studija. Ako pacijent ima druge vrste autoimune bolesti, tada se pankreatitis dijeli na:
- izolovana vrsta bolesti,
- autoimuni sindrom.
Na mjestu bolesti razlikuju se difuzni i žarišni tipovi.
Dijagnoza bolesti na različite načine i metode
Liječnici vizualno pregledavaju pacijenta i bilježe vrijeme (približno) pojave određenog simptoma bolesti. Ispituje se mogućnost da pacijent ima hronične bolesti, naslednost, loše navike itd.
 Potom se obavlja fizički pregled: utvrđivanje tjelesne težine, provjera žutice, ručni pregled trbuha, njegovo tapkanje. Mjere se veličine jetre, gušterače, slezine.
Potom se obavlja fizički pregled: utvrđivanje tjelesne težine, provjera žutice, ručni pregled trbuha, njegovo tapkanje. Mjere se veličine jetre, gušterače, slezine.
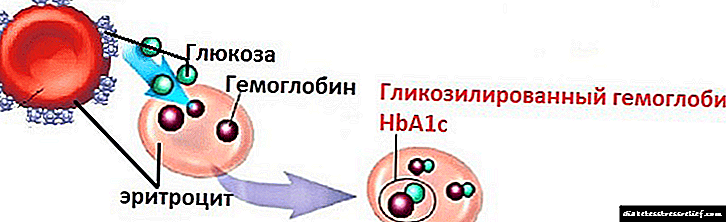
Tada počinju laboratorijske studije. Uzima se opšti i biohemijski test krvi, određuje se nivo glukoze u organizmu pacijenta, proverava se glikovani hemoglobin, utvrđuje se lipidni profil (prisustvo masti u krvi).
Pacijent se testira pomoću tumorskih markera, uzimaju se testovi urina i određuje količina imunoglobulina. Napravljena je analiza izmeta bolesne osobe.
Ultrazvučni pregledi abdomena mogu biti potrebni da bi se pregledao pacijent. Pacijenta se može poslati da razjasni dijagnozu na spiralnoj računarskoj tomografiji ili njenom analogu magnetne rezonance. Možda će vam trebati takozvana retrogradna kolangiografija - pregled pacijenta pomoću rendgenske opreme i posebnih sredstava za bojanje. To se radi kako bi se provjerilo funkcioniranje kanala za uklanjanje žuči iz pacijentovog tijela.
Biopsija pankreasa, jetre, slezine itd.
Ako je potrebno, tada se lekar koji se održava dolazi konsultuje sa terapeutom i endokrinologom.
Nakon prikupljanja svih podataka postavlja se točna dijagnoza i navode se načini za uklanjanje bolesti.
Autoimuni tretman pankreatitisa
 U nekim slučajevima bolest nestaje sama od sebe bez upotrebe bilo kakvih lijekova. Ali takvi su slučajevi rijetki. Za većinu pacijenata u ranim fazama bolesti liječenje se sastoji od imenovanja dijeta br. 5. Uključuje pacijenta koji uzima hranu 6 puta dnevno. Pržene, začinjene, masne, dimljene, bogate namirnicama grubih vlakana treba isključiti iz ishrane. Upotreba natrijum-hlorida (natrijum-hlorida) ograničena je na 3 g u roku od 24 sata. Jelo bi trebalo biti svih vrsta vitamina, kalcijevih soli i fosfata. Da biste to učinili, možete koristiti kuhano meso, mliječne proizvode s niskim udjelom masnoće, ribu, povrća i juhe na bazi njih itd. Ove mjere bi trebale ublažiti oboljeli gušterača.
U nekim slučajevima bolest nestaje sama od sebe bez upotrebe bilo kakvih lijekova. Ali takvi su slučajevi rijetki. Za većinu pacijenata u ranim fazama bolesti liječenje se sastoji od imenovanja dijeta br. 5. Uključuje pacijenta koji uzima hranu 6 puta dnevno. Pržene, začinjene, masne, dimljene, bogate namirnicama grubih vlakana treba isključiti iz ishrane. Upotreba natrijum-hlorida (natrijum-hlorida) ograničena je na 3 g u roku od 24 sata. Jelo bi trebalo biti svih vrsta vitamina, kalcijevih soli i fosfata. Da biste to učinili, možete koristiti kuhano meso, mliječne proizvode s niskim udjelom masnoće, ribu, povrća i juhe na bazi njih itd. Ove mjere bi trebale ublažiti oboljeli gušterača.
Ako bolesna osoba ima dijabetes, tada je potrebno drastično smanjiti upotrebu šećera, zamijenivši ga slatkim supstancama - zaslađivačima. Osoba s njima u takvim slučajevima trebala bi imati slatkiše ili grudni šećer za obnavljanje, ako je potrebno, praga za glukozu u krvnoj plazmi.
Konzervativni tretman uključuje upotrebu glukokortikoida, imunosupresiva, antispazmodika. Da bi se poboljšali probavni kanali, možda će biti potrebno uvesti enzime pankreasa pacijentu i stabilizirati funkcioniranje žučnih kanala, a koristi se ursodeoksiholična kiselina.
Pacijentima sa autoimunim pankreatitisom preporučuje se propisati inhibitore protonske pumpe i inzulin, i dugotrajno i kratkotrajno djelovanje.
Hirurška intervencija koristi se za uklanjanje suženja kanala kroz koje se izlučuje žuč.
Da biste to učinili, vrši se stendiranje kanala: unutar njih se postavlja posebna mrežasta struktura, koja proširuje prečnik kanala. Većina pacijenata dobro podnosi operaciju.
Komplikacije autoimunog pankreatitisa
Uz neblagovremeni pristup ljekarima, mogu se pojaviti sljedeći simptomi:

- poremećena je apsorpcija različitih hranjivih sastojaka u crevne strukture,
- postoji takozvani nedostatak proteina,
- tijelu nedostaju vitamini
- tjelesna težina pacijenta opada, što dovodi do razvoja slabosti,
- pacijent ima stalnu žeđ,
- dehidracija pacijentovog tela može započeti,
- Pojavljuju se otekline i grčevi
- žutica se drastično povećava,
- postoji rizik od infekcije upalnim infiltratama samog pankreasa,
- često se razvija upala u žučnim kanalima - gnojni holangitis,
- moguće je trovanje krvi (sepsa) ili peritonitis (upalni proces na peritoneumu),
- erozija se može pojaviti u različitim delovima creva,
- čirevi i drugi nedostaci pojavljuju se u gastrointestinalnom traktu,
- Tlak portalnih vena raste
- postoji opstrukcija u dvanaestopalačnom crevu, koja ima hroničnu prirodu,
- krv ne prodire dobro u trbušnu šupljinu, u kojoj se tečnost počinje nakupljati,
- moguć je karcinom gušterače.
Posledice bolesti i prognoze
Ako je pacijent odmah posjetio liječnike, tada je obično s točnom dijagnozom i odgovarajućim liječenjem, kad je bolest u ranim fazama, moguće u potpunosti obnoviti strukturu i funkcije gušterače.
Ako je pacijent započeo terapiju u kasnijim fazama bolesti i potrebno je dugotrajno liječenje zbog nepovratnih promjena u različitim organima, tada ne dolazi do potpune obnove strukture i funkcije organa. Ali čak i u takvim slučajevima, liječnici uspijevaju zaustaviti razvoj bolesti.
Prognoza za nastanak ove bolesti u potpunosti ovisi o komplikacijama koje se javljaju kod autoimunog pankreatitisa i pratećim tegobama koje je pacijent imao (na primjer, dijabetes melitus).
Preventivne mjere za ovu vrstu pankreatitisa praktički ne postoje jer je uzrok bolesti nepoznat.
Simptomi autoimunog pankreatitisa
Glavne karakteristike autoimunog pankreatitisa su umjerena ozbiljnost svih simptoma i odsutnost akutnih napada (epizode oštrog pogoršanja pacijentovog stanja). U nekim slučajevima mogu biti simptomi, a dijagnoza se postavlja samo s razvojem komplikacija.
- Sindrom boli u trbuhu (uporni skup simptoma): bol ili nelagoda u gornjem dijelu trbuha, rjeđe u lumbalnom dijelu, javlja se kod otprilike polovine bolesnika, a može trajati nekoliko minuta ili sati. Intenzitet bola je umjeren ili blag. Bol se u pravilu izaziva unosom začinjene, masne i pržene hrane.
- Žutica - požutjelost kože, sluznica (na primjer usne šupljine) i bioloških tekućina (na primjer, slina, suzava tekućina itd.). Razvija se kao posljedica kršenja protoka žuči u dvanaestopalačno crijevo (početni dio tankog crijeva) sa sužavanjem pankreasnih kanala i žučnih kanala:
- izmet je lakši nego inače
- urin je tamniji nego inače
- žuto bojenje sline, suznih tečnosti, plazme (tečnog dela) krvi itd.,
- svrbež kože.
- Dispeptičke manifestacije (probavni poremećaji):
- smanjen apetit
- mučnina i povraćanje
- nadimanje
- gorčina i suha usta ujutro,
- loš zadah.
- Kršenje egzokrinske funkcije gušterače (raspodjela enzima koji učestvuju u probavi hrane) u većini slučajeva nema nikakvih manifestacija, otkriva se posebnim laboratorijskim istraživanjem.
- Dijabetes melitus (kršenje metabolizma ugljikohidrata - šećera) razvija se brzo kao rezultat pogoršanja endokrine funkcije gušterače (proizvodnje hormona koji reguliraju metabolizam ugljikohidrata). Značajka dijabetesa kod autoimunog pankreatitisa je njegov povoljni tijek s mogućim obrnutim razvojem (oporavkom) na pozadini pravilnog liječenja.
- Gubitak kilograma
- Astenski sindrom:
- smanjene performanse
- umor,
- slabost
- pospanost tokom dana
- smanjen apetit
- depresivno raspoloženje.
- Poraz drugih organa.
- Pluća. Manifestira se kratkoćom daha (ubrzano disanje), osjećajem nedostatka zraka zbog formiranja područja sabijanja plućnog tkiva.
- Bubrega. Manifestira se zatajenjem bubrega (kršenje svih funkcija bubrega) i pojavom proteina u urinu (to ne bi trebalo biti normalno).
- Jetra (pseudotumor jetre) - razvoj sabijanja jetrenog tkiva bez tumorskih ćelija. Otkriva se palpacijom (palpacijom) ili instrumentalnim metodama istraživanja. Može biti popraćena produljenom ozbiljnošću u desnom hipohondriju koja nije povezana sa prehranom.
- Pljuvačne žlijezde (sklerozirajući sialadenitis) - upala pljuvačnih žlijezda uz zamjenu normalnog tkiva sa ožiljnim tkivom. Manifestacije:
- suha usta
- bol u pljuvačnim žlezdama,
- otežano gutanje, disanje i govor zbog suvih usta.
Prema histološkoj slici(promjene u strukturi gušterače otkrivene pod mikroskopom) razlikuju se dvije vrste autoimunog pankreatitisa:
- 1 tip—limfoplazmacitni sklerozirajući pankreatitis,
- Tip 2 - idiopatski kanal-koncentrični pankreatitis s granulocitnim epitelijskim lezijama.
Razlike između tih opcija su samo histološke (to je otkriveno histološkim pregledom - proučavanjem komada organa pod mikroskopom).
Ovisno o prisutnosti drugih autoimunih bolesti (nastaju kada su razni organi oštećeni silama vlastitog imuniteta - sistemom obrane tijela) postoje dvije vrste autoimunog pankreatitisa:
- izolovani autoimuni pankreatitis - razvija se kod pacijenta koji nema druge autoimune bolesti,
- sindrom autoimunog pankreatitisa - razvija se kod pacijenta koji ima druge autoimune bolesti.
Ovisno o lokalizaciji (lokaciji) lezije razlikovati:
- difuzni oblik (oštećenje celog pankreasa)
- žarišna forma (oštećenje određenih dijelova gušterače, najčešće glave, kad je instrumentalno, podseća na rak (maligni tumor) gušterače).
Gastroenterolog će pomoći u liječenju bolesti
Autoimuni tretman pankreatitisa
U rijetkim slučajevima dolazi do samoizlječenja (to jest, bez upotrebe lijekova).
Osnove liječenja autoimunog pankreatitisa.
- Dijetalna terapija.
- Dijeta br. 5 - jesti 5-6 puta dnevno, izuzevši začinjenu, začinjenu, masnu, prženu, dimljenu, grubu (bogatu vlaknima - teško probavljivi dio biljaka), ograničavajući natrijum-hlorid na 3 grama dnevno. Hrana treba sadržavati dovoljno vitamina, soli kalcijuma i fosfora (npr. Riba, kuhano meso, supe na biljnim juhama, mliječni proizvodi umjerenog udjela masti itd.). Svrha ove prehrane je smanjenje opterećenja na gušterači.
- S razvojem dijabetes melitusa (kršenje metabolizma ugljikohidrata - šećera) kao manifestacijom autoimunog pankreatitisa, potrošnja šećera mora biti oštro ograničena, možete ga zamijeniti zaslađivačima.
- S razvojem dijabetesa postoji visoki rizik od hipoglikemije (nagli pad razine glukoze u krvi (jednostavni ugljikohidrati), praćen oslabljenom sviješću). Zbog toga pacijent mora imati slatku hranu (paušalni šećer ili slatkiše) sa sobom kako bi obnovio nivo glukoze u krvi.
- Konzervativni (nehirurški) tretman.
- Glukokortikoidi (sintetski analozi hormona nadbubrežne kore) - upotreba ovih lijekova je osnova liječenja. Većina pacijenata treba glukokortikoide u roku od nekoliko tjedana. Nekim pacijentima može biti potrebna produžena upotreba malih doza ovih lijekova.
- Imunosupresivi - skupina lijekova koji suzbijaju prekomjernu aktivnost imunološkog sistema (obrambene sposobnosti tijela), koji oštećuju vlastite organe. Imunosupresivi se koriste ako glukokortikoidi nisu efikasni ili se ne mogu koristiti (na primjer, s razvojem komplikacija).
- Antispazmodici (lijekovi koji opuštaju glatke mišiće unutrašnjih organa i krvnih žila) koriste se za liječenje bolova koji nastaju kada se suže pankreas.
- Enzimi gušterače koriste se za poboljšanje probave hrane.
- Pripravci ursodeoksiholne kiseline koriste se za poboljšanje odliva žuči i obnavljanje ćelija jetre.
- Inhibitori protonske pumpe (lijekovi koji smanjuju proizvodnju klorovodične kiseline u želucu) koriste se za obnavljanje površine želuca u prisustvu oštećenja.
- Jednostavan (kratki) inzulin (otopina hormona inzulina bez posebnih aditiva koji povećavaju trajanje njegovog djelovanja) obično se koristi za normalizaciju glukoze u krvi kod razvoja dijabetes melitusa.
- Insulini dugog djelovanja (otopine hormona inzulina sa posebnim aditivima koji usporavaju njegovu apsorpciju) mogu se upotrijebiti za normalizaciju razine glukoze u krvi kod razvoja dijabetes melitusa.
- Hirurško liječenje. Hirurška dekompresija (obnavljanje normalnog lumena) pankreasnih i žučnih kanala koristi se za značajno suženje kanala, što se ne može liječiti glukokortikoidima. Poželjno je stenovod kanala (uvođenje u suženje kanala stenta - mrežasti okvir koji širi lumen), jer pacijenti ovu operaciju obično lako podnose.
Komplikacije i posljedice
Komplikacije autoimunog pankreatitisa.
- Oslabljena apsorpcija hranljivih sastojaka u crevima.
- Manjak proteina (stanje koje se razvija kao rezultat smanjenja ili prestanka unosa proteina).
- Hipovitaminoza (nedostatak vitamina u tijelu), posebno topiva u mastima (A, D, E, K).
- Gubitak kilograma sve do kaheksije (stanje duboke iscrpljenosti i slabosti organizma).
- Kršenja vode-elektrolitne ravnoteže u tijelu.
- Žeđ.
- Oticanje.
- Dehidratacija (suva koža i sluzokože).
- Grčevi (paroksizmalne nehotične kontrakcije mišića).
- Subhepatička žutica - požutanje kože, vidljive sluznice i biološka tekućina (na primjer, slina, suzava tekućina, itd.) Zbog kršenja odliva žuči.
- Zarazne komplikacije:
- upalni infiltrati (povećanje volumena i gustoće nekih dijelova organa uslijed nakupljanja neobičnih stanica u njima - na primjer, mikroorganizama, krvnih zrnaca itd.) gušterače,
- gnojni kolangitis (upala žučnih kanala),
- sepsa (trovanje krvi - bolest uzrokovana prisustvom u krvi patogena i njihovih toksina (otpadni proizvodi)),
- peritonitis - upala peritoneuma (membrana koja oblaže unutrašnju površinu trbušne šupljine i prekriva organe koji se nalaze u njoj).
- Erozija (površni nedostaci) i čirevi (duboki defekti) različitih odeljenja probavnog trakta (jednjak, želudac, creva).
- Subhepatička portalna hipertenzija (povišen pritisak u sistemu portalnih vena (posuda koja dovodi krv u jetru iz trbušnih organa) zbog opstrukcije odliva krvi iz jetre).
- Hronična opstrukcija dvanaesnika zbog njegove upale i kompresije povećane gušterače.
- Abdominalni ishemijski sindrom (poremećen protok krvi u trbušne organe) kao rezultat vaskularne kompresije.
- Pankreatogeni ascites (nakupljanje slobodne tečnosti u trbušnoj šupljini).
- Rak (maligni tumor - tumor koji raste s oštećenjem okolnih tkiva) gušterače.
Posledice autoimunog pankreatitisa.
- Pravovremenim, potpunim liječenjem sa kratkim trajanjem bolesti moguće je potpuno vraćanje strukture i aktivnosti gušterače.
- S produljenim tijekom bolesti cicatricialne promjene gušterače dovode do nepovratnih promjena u njegovoj strukturi i aktivnosti, ali čak i kod ovih bolesnika potpuno liječenje omogućava zaustavljanje napredovanja (daljnji razvoj) procesa.
Prognozas autoimunim pankreatitisom ovisi o težini komplikacija povezanih s autoimunim bolestima (oštećenje vlastitih organa od strane imunološkog sustava - obrambena zaštita tijela) i dijabetes melitusom (poremećaji metabolizma ugljikohidrata i šećera).
Opće informacije
Iako se autoimuni pankreatitis smatra rijetkom bolešću, njegov udio u strukturi kronične upale gušterače dostiže 4-6%. Prevalencija bolesti ne prelazi 0,0008%. Patologiju je prvi put opisao francuski kliničar G. Sarles 1961. godine. Bolest je prepoznata kao zasebna nozološka jedinica 2001. godine nakon izrade etiološke klasifikacije TIGAR-O pankreatitisa. Autoimuno oštećenje gušterače kod muškaraca otkriva se 2-5 puta češće nego kod žena. Do 85% pacijenata razboli se nakon 50 godina. Bolest se često kombinira s reumatoidnim artritisom, retroperitonealnom fibrozom, sklerozirajućim kolangitisom i drugim autoimunim procesima.

Etiologija autoimunog pankreatitisa nije utvrđena. Obično se bolest dijagnosticira isključenjem prilikom otkrivanja imunoglobulina tipa G4 i odsutnosti drugih mogućih uzroka oštećenja gušterače. Stručnjaci iz oblasti kliničke gastroenterologije priznaju vodeću ulogu nasljednog opterećenja, tijekom medicinskih genetičkih studija utvrđena je povezanost autoimunog procesa sa serotipovima HLA DRβ1-0405, DQβ1-0401, DQβ1-57. Iz krvi pacijenata izoliran je protein sirutke težine 13,1 kDa, što se smatra specifičnim antigenom.
Potencijalni autoantigeni su ugljična anhidraza prisutna u tkivima probavnih organa, bronhijalnom stablu i distalnim bubrežnim tubulama, laktoferin, otkriven u acinima gušterače, bronhijalnim i želučanim žlijezdama, komponentama ćelijskih jezgara i vlaknima glatkih mišića, inhibitoru tripsinogena pankreasa i. Ne isključuje se umreživanje s infektivnim agensima - pronađena je molekularna mimikrija između antitijela na proteine patogena helikobakterioze i proteina koji vežu plazminogen.
Mehanizam pokretanja promjena u pankreasnoj žlijezdi i drugim osjetljivim organima je povezivanje seruma Ig G4 s autoantigenima akinarnih ćelija, normalnih epitelijskih stanica pankreasa, žuči, pljuvačkih kanala itd. Antigena oštećenja prati oštećena apoptoza staničnih elemenata imunološkog sustava. Ključna karika u patogenezi autoimunog pankreatitisa je nakupljanje upornih aktiviranih T i B limfocita, neutrofila i eozinofila u vezivnom tkivu, što izaziva fibrosklerotične procese.
Citološkim pregledom strome gušterače otkrivaju se znakovi fibroze i skleroze u nedostatku pseudocista i kalkula. Zbog limfoplazmacitne, neutrofilne i eozinofilne infiltracije, zidovi kanala su zategnuti, suženi i fragmentirani tokom dugog tijeka autoimunog procesa. Širenje upalne infiltracije u lobule gušterače dovodi do gubitka lobularne strukture organa i često se kombinira sa flebitisom. Kao i kod drugih varijanti kroničnog pankreatitisa, moguća je kalcifikacija parenhima i strome.
Klasifikacija
Pri sistematizaciji oblika autoimunog pankreatitisa uzimaju se u obzir prevalencija fibro sklerotičnog procesa, prisustvo istodobnih lezija drugih organa i morfološke karakteristike upale. U žarišnoj varijanti bolesti oštećeni su pojedini odjeljci parenhima gušterače, uglavnom glava organa. Obično je zahvaćena najmanje 1/3 žlijezde (segmentni oblik pankreatitisa). Za difuzni oblik patologije karakteristično je zahvaćanje cijelog organa.
U nedostatku drugih autoimunih bolesti, pankreatitis se naziva izoliranim. U slučaju sistemskih lezija nekoliko organa, govore o sindromnoj autoimunoj upali gušterače. S obzirom na histološku sliku, razlikuju se dvije glavne varijante bolesti od kojih se svaka razlikuje u karakterističnim kliničkim osobinama:
- Limfoplazmacitno-sklerozirajući oblik pankreatitisa. Prevladavaju infiltracija od strane ćelija koje proizvode imunoglobulin, izražena stromalna fibroza organa i obliterirajući flebitis. U kombinaciji s autoimunom patologijom povezanom sa IgG4. Karakterističan je relaksni tijek s napredovanjem sklerotičnih promjena.
- Duktalno-koncentrični idiopatski pankreatitis. Morfološki se manifestuje kao neutrofilna infiltracija sa ćelijskim klasterima nalik mikroapscesima. Flebitis i fibroza su manje izraženi. Razine IgG4 u serumu su obično normalne. U 30% slučajeva povezan je s ulceroznim kolitisom. Proces bez relapsa. Javlja se 3,5-4 puta ređe.
Simptomi autoimunog pankreatitisa
Klinička slika bolesti razlikuje se od tipične upale gušterače. U autoimunoj varijanti oštećenja organa bol je manje intenzivna, prigušena, nije povezana s greškama u prehrani. Sindrom boli razvija se kod samo polovine pacijenata. Drugi važan simptom autoimunog pankreatitisa je opstruktivna žutica, koja se pojavljuje u prosjeku kod 60-80% pacijenata i očituje se ikoničnim bojenjem kože i sklera, svrbežom kože i promjenom boje izmeta.
Autoimunu patologiju gušterače često prate dispeptični poremećaji: mučnina, promjena prirode stolice (obilna fetidna stolica sive boje), napuhanost. S progresijom bolesti dolazi do malapsorpcije i nedostatka hranjivih sastojaka, što se očituje smanjenjem tjelesne težine pacijenta, edemom lica i donjih ekstremiteta bez proteina. U kasnim fazama pankreatitisa razvija se neprestana žeđ, poliurija (simptomi poremećenog metabolizma glukoze).
Prognoza i prevencija
Ishod bolesti ovisi o stepenu oštećenja tkiva, težini komplikacija. Iako terapija steroidima omogućava postizanje remisije kod više od 90% pacijenata, prognoza autoimunog pankreatitisa je relativno loša, kod nekih bolesnika dolazi do nepovratnog smanjenja endokrinih i egzokrinih funkcija organa. Zbog nedovoljno proučenog etiopatogenetskog mehanizma nisu razvijene posebne mjere prevencije. Za sprečavanje komplikacija važno je pravodobno prepoznati i liječiti autoimune bolesti probavnog trakta.