Dijeta za dijabetes tipa 1
Dijeta je temelj na kojem se temelji cjeloživotna kompleksna terapija pacijenata. dijabetes melitus (DM). Glavni principi dijetalne terapije su ograničiti ili eliminirati lako probavljive ugljikohidrate iz prehrane i osigurati pacijentu fiziološku količinu proteina, masti, ugljikohidrata, vitamina, minerala za održavanje normalne tjelesne težine.
Cilj terapije dijetama je postići maksimalnu nadoknadu ugljikohidrata i drugih vrsta metabolizma, ukloniti subjektivne simptome hiperglikemije, smanjiti rizik od hipoglikemije i spriječiti razvoj mikro- i makroangiopatija.
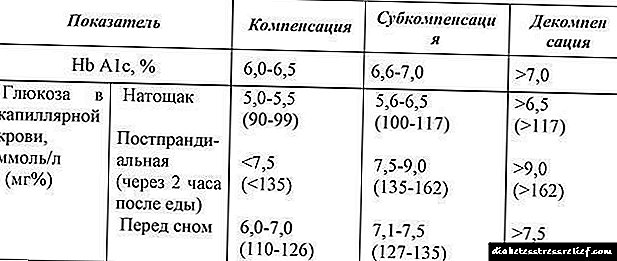
Tabela 6. Kriteriji za kompenzaciju metabolizma ugljikohidrata kod šećerne bolesti tipa 1 (DM-1)

* Glikozilirani hemoglobin - frakcija hemoglobina, čija količina ovisi o razini glukoze u krvi tijekom života crvenih krvnih zrnaca. Njegov sadržaj daje predstavu o integralnoj razini glukoze u prethodnih 6-8 tjedana.
Tabela 7. Kriteriji za kompenzaciju metabolizma ugljikohidrata kod dijabetesa tipa 2(SD-2)
Tablica 8. Kontrolni parametri metabolizma lipida kod dijabetesa

Tabela 9. Ciljani krvni pritisak

Pristupi dijetnoj terapiji kod pacijenata s dijabetesom tipa 1 i dijabetesa tipa 2 nešto su različiti. Uz pomoć DM-2, glavni načini ispravljanja hiperglikemije su normalizacija tjelesne težine uz pomoć niskokalorične prehrane i pojačana fizička aktivnost. Kod DM-1 dijeta je prisilno ograničenje povezano s nemogućnošću preciznog simuliranja fiziološke sekrecije inzulina čak i uz pomoć pojačane inzulinske terapije, način prehrane i način života koji pomaže u održavanju optimalne kompenzacije za dijabetes.
Glavni problem u ovom slučaju je učenje pacijenta da prilagodi dozu inzulina prema hrani koju uzima. Drugim riječima, pacijent ubrizgava sebi inzulin, dobro kontrolirajući izbor doze.
U ishrani za obje vrste dijabetesa postoje opće odredbe koje su uglavnom povezane s prevencijom kasnih komplikacija, a to su:
- imenovanje fiziološke prehrane koja će omogućiti pacijentu potrebnu količinu proteina, masti, ugljikohidrata i vitamina,
- postizanje i održavanje normalne tjelesne težine,
- izbalansirana hrana zbog fiziološkog omjera proteina, masti i ugljikohidrata u prehrani (proteini - 15-20%, ugljikohidrati - 55-60%, masti - 20-25%, kod pretilih ljudi količina masti je 15%),
- povećana potrošnja ugljikohidrata grubog vlakna, vlakana (do 40 g dnevno),
- frakcijski obrok
- ograničenje soli,
- ograničenje unosa alkohola.
Bolesnici s dijabetesom koji imaju normalnu tjelesnu težinu trebali bi primati hranu čija je energetska vrijednost jednaka njihovim energetskim potrebama. Ova dijeta se naziva niskokaloričnom. Smanjena ili hipokalorična dijeta neophodna je za bolesnike s prekomjernom težinom, prvenstveno za bolesnike s dijabetesom tipa 2. U nekim slučajevima, s ozbiljnim gubitkom tjelesne težine (uglavnom s dijabetesom tipa 1), indicirana je hiperkalorična dijeta.
Za bolesnike s dijabetesom najprikladniji je način raspodjele dnevnog unosa kalorija na tri glavna (doručak, ručak, večera) i tri dodatna obroka. Ovo se posebno odnosi na pacijente sa dijabetesom tipa 1 koji koriste tradicionalnu insulinsku terapiju (2 injekcije inzulina s produženim djelovanjem u kombinaciji sa dvije injekcije inzulina kratkog djelovanja). Ovo je diktirano željom da se tijekom vremena postigne sinhrono djelovanje inzulina i hrane, i, samim tim, da se izbjegnu značajne fluktuacije glikemije tokom dana.
Kada se koristi pojačana terapija inzulinom, odnosno uvođenje inzulina kratkog djelovanja prije glavnih obroka, moguće je smanjiti dozu inzulina s produženim djelovanjem, čime se smanjuje broj obroka (do 4-5 puta dnevno), a po potrebi kombinirati (za pacijentovo korisno zadovoljstvo) vremena jesti i ubrizgati inzulin, čineći pacijentovo ponašanje slobodnijim. Na ovaj način se optimizira posthranljiva glikemija i smanjuje se rizik od hipoglikemije između obroka.
Približna raspodjela kalorija u bolesnika sa šećernom bolešću tokom dana predstavljena je kako slijedi:
- Doručak - 25% dnevnih kalorija.
- Drugi doručak - 10-15% dnevne kalorije.
- Ručak - 25-30% dnevne kalorije.
- Snack - 5-10% dnevne kalorije.
- Večera - 25-15% dnevne kalorije.
- Druga večera - 5-10% dnevne kalorije.
Kao što je već napomenuto, opće pravilo dijetalne terapije dijabetesa je isključenje ili ograničenje unosa lako probavljivih ugljikohidrata (posebno saharoze i glukoze). Prednost moraju dati sporije probavljivim ugljikohidratima, čime se izbjegava brzo i naglo povećanje glikemije. Potpunim isključenjem lako probavljivih ugljikohidrata iz prehrane moguće je koristiti zamjene šećera (radi poboljšanja ukusa hrane) koje su podijeljene u dvije skupine.
Prva uključuje prirodne ili visokokalorične zaslađivače: fruktoza, ksilitol, sorbitol. Energetska vrijednost svakog od njih je oko 4 kcal po 1g. Ne preporučuje se njihovo uzimanje više od 30-40 g dnevno. Druga grupa uključuje umjetna zaslađivača, koji nisu visokokalorični i ne utiču na nivo glikemije. To su acelsulfam, ciklamat, 1-aspartat. Ciklamat mora biti ograničen u slučaju zatajenja bubrega, a atselsulfam - u slučaju zatajenja srca. U normalnim dozama, zaslađivači su bezopasni. Proizvodnja i upotreba saharina trenutno je ograničena.
Potreba pacijenata sa dijetnim vlaknima je najmanje 40 g dnevno. Nalaze se u povrću, usjevima, voću i mekinjama (Tabela 9.1). Njihov hipoglikemijski učinak objašnjava se ubrzavanjem prolaska hrane kroz creva i smanjenjem brzine apsorpcije glukoze u gastrointestinalnom traktu. Uz to, dijetalna vlakna smanjuju apsorpciju masnih kiselina i holesterola, a zahvaljujući reapsorpciji žuči, povećavaju brzinu izlučivanja.

Pri propisivanju dijeta trebalo bi voditi računa i o dnevnoj potrebi za vitaminima, koja se znatno povećava kod pacijenata s dijabetesom. Pacijentima su prikazana pića, dekocije, infuzije bobica ruže, borovnice, crne ribizle i crvena planinska pepela, kupina, limun, kao i adekvatan unos ostalog sirovog voća i povrća.
Dijeta za dijabetes tipa 1
Dijeta sa CD-1 uključuje izračun iznosa jedinice za hljeb (XE), što je neophodno za određivanje doze inzulina koja se daje prije jela. 1 XE odgovara 10 g ugljikohidrata i 2 g balastnih tvari. Za asimilaciju 1 jedinice za hljeb potrebno je 1-2 jedinice. inzulina (ovisno o individualnoj osjetljivosti), i na svakih 10 g ugljikohidrata oralno se povećava glikemija u prosjeku za 1,7 mmol / L.
Povećanje glukoze u krvi nakon uzimanja različitih namirnica dovelo je do potrebe za njihovom diferencijacijom prema tzv glikemijski indeks (GI). Kada koriste različite proizvode, čak i ako sadrže jednaku količinu ugljikohidrata, ti se potonji razgrađuju u crijevima na jednostavne komponente različitim brzinama, a dinamika postprandijalne glikemije također varira. GI karakterizira promjenu nivoa glikemije nakon upotrebe određenog proizvoda i zapravo ukazuje na hiperglikemijski učinak jedne ili druge komponente.
Tabela 9.2. Glikemijski indeks (GI) (Berger M., Joegens V., 1990)

Razumijevanje vrijednosti ovog pokazatelja za različite sastojke hrane koji sadrže ugljikohidrate od suštinskog je značaja, jer hranu s visokim GI treba izbjegavati (tablica 9.2). Dakle, potreba za inzulinom nakon jela ovisi o glikemijskom indeksu, koji je, pak, povezan ne samo s vrstom i količinom ugljikohidrata, već i s kulinarskom preradom hrane, kao i s njezinim sadržajem vlakana. Za kompenzaciju šećerne bolesti sasvim je dovoljno izračunati XE na temelju samo komponente ugljikohidrata. U tom se slučaju uzimaju u obzir samo takozvani izračunati proizvodi koji sadrže ugljikohidrate (tablica 9.3).
Tabela 9.3. Proizvodi koji sadrže ugljene hidrate (bez) nisu uzeti u obzir pri proračunu XE

Učinak nekih proizvoda koji sadrže ugljikohidrate na glikemiju (učinak glukoze koji snižava glukozu uzima se kao 100%) prikazan je u nastavku:
- 90-100% - šećer iz slada, pire krompir, med, pahuljice kukuruza, "vazdušna" riža, koka - i pepsikol,
- 70-90% - bijeli i sivi hljeb, hrskavi hljeb, sušeni kolačići, riža, škrob, pšenično brašno, biskvit, peciva od kratkog tijesta, pivo,
- 50-70% - zobena kaša, banane, kukuruz, kuvani krompir, šećer, hleb, voćni sokovi bez šećera,
- 30-50% - mlijeko, kefir, jogurt, voće, tjestenine, mahunarke, sladoled,
- manje od 30% - fruktoza, leća, soja, pasulj, orašasti plodovi.
Najbolji kriterij adekvatnosti doze inzulina u odnosu na hranu koju jede je dobra glikemija nakon jela. Da biste to učinili, dovoljno je približno procijeniti samo sadržaj ugljikohidrata u hrani pomoću vizualnog XE sustava bez vaganja. Takva fleksibilna „liberalizovana“ dijeta i slobodnija dijeta mogući su kod pacijenata sa dijabetesom tipa 1 koji su prošli trening i koji imaju sredstva za samokontrolu. Ako je pacijent u stanju održavati gotovo normalnu razinu glikemije, tada može postati i upotreba saharoze, ali ne više od 50 g dnevno.
Dakle, osnovni principi moderne prehrane i slobodnije prehrane kod pacijenata s dijabetesom tipa 1 su sljedeći:
- eukalorična mješovita prehrana, dovoljno bogata ugljikohidratima i biljnim vlaknima, sposobna održavati tjelesnu težinu blizu normalne,
- približna procjena količine ugljikohidrata koji utječu na razinu šećera u krvi prema sustavu jedinica kruha,
- razlikovanje proizvoda koji sadrže ugljikohidrate ovisno o GI, kao i njihova raspodjela u prijemima ovisno o vrsti inzulinske terapije,
- ograničenje masti samo za pacijente sa dijabetesom tipa 1 koji imaju prekomjernu težinu, kako bi smanjili dnevni unos kalorija u hranu.
Na kraju, principi prehrane bolesnika sa dijabetesom tipa 1 s normalnom težinom sastoje se u broju i vremenu uzimanja proizvoda koji sadrže ugljikohidrate, a koji jasno povećavaju glukozu u krvi, nadomjesnu terapiju inzulinom.
Dijetalna terapija za dijabetes tipa 2
SD-2 se najčešće manifestuje na pozadini pretilosti, što dovodi do razvoja inzulinske rezistencije i hiperinzulinemije. Zbog toga je prvi i glavni događaj u liječenju šećerne bolesti tipa 2 terapija bez lijekova koja ima za cilj smanjenje tjelesne težine. Željene vrijednosti indeks tjelesne mase(BMI) - manje od 25 kg / m2, pokazatelji od 25 do 27 kg / m2 smatraju se prihvatljivim. U većini bolesnika, postizanje takvog BMI nije sasvim realno, ali smanjenje tjelesne težine čak za 4-5 kg najčešće poboljšava pokazatelje metabolizma ugljikohidrata i lipida. Ako je pacijent u fazi povećanja tjelesne težine, tada prestanak njegovog daljnjeg povećanja također treba smatrati zadovoljavajućim rezultatom.
Pored smanjenja kalorijskog sadržaja hrane, potrebno je istovremeno poduzeti mjere za povećanje energetskog troška, odnosno razine motoričke aktivnosti, koja može smanjiti endogenu hiperinzulinemiju i povećanu proizvodnju glukoze u jetri, kao i povećati iskorištenje glukoze u perifernim tkivima. Volumen fizičkog napora kod pacijenata s dijabetesom tipa 2 određuje se prema dobi, početnoj fizičkoj aktivnosti i općem stanju pacijenta.
Takvim se pacijentima preporučuje svakodnevna, ujednačena, dozirana adekvatna fizička aktivnost, vodeći računa o stanju kardiovaskularnog sistema, nivou krvni pritisak (BP) i tolerancija prema njima. Poznato je da tjelesna aktivnost na početku vježbe smanjuje razinu glikemije u početnoj koncentraciji glukoze u krvi za ne više od 14 mmol / l. Imenovanje tjelesne aktivnosti zahtijeva pažljivo praćenje glikemije prije, za vrijeme i nakon vježbanja, a bolesnicima s pratećim kardiovaskularnim bolestima, kontrolu krvnog tlaka, pulsa, EKG-a.
Najpoželjnije fizičke aktivnosti kod pacijenata sa dijabetesom tipa 2 su hodanje, plivanje, veslanje, vožnja biciklom, skijanje. Za starije osobe dovoljno je 30-45 minuta dnevnog hodanja. U nedostatku mogućnosti detaljnog pregleda i medicinske kontrole za vreme nastave fizičkog vaspitanja, trebalo bi se ograničiti na redovna „kućna“ opterećenja niskog i umerenog intenziteta, na primer, preporučiti da bolesnika hodate sporim i umerenim tempom, počevši od 10-15 minuta. s postepenim povećanjem trajanja, laganim penjanjem stepenicama (počevši od 1. kata), izvedivim svakodnevnim sudjelovanjem u domaćim zadacima.
Dakle, terapija bez lijekova dijabetesa tipa 2 ima sljedeće ciljeve:
- kompenzacija za metabolizam ugljikohidrata,
- smanjenje prekomerne težine,
- korekcija dislipidemije,
- smanjeni rizik od kasnih komplikacija,
- obezbeđivanje potrebnih hranljivih sastojaka, vitamina i minerala.
Trenutne preporuke za dijetsku terapiju SD-2 temelje se na sljedećim pravilima:
- smanjenje kalorija
- frakcijska prehrana
- isključenje mono- i disaharida iz prehrane,
- ograničenje unosa zasićenih masti,
- smanjenog unosa holesterola (manje od 300 mg dnevno),
- jesti hranu koja sadrži mnogo vlakana,
- smanjeni unos alkohola (manje od 30 g dnevno).
U bolesnika sa šećernom bolešću-2, dijeta se može koristiti kao monoterapija, u kombinaciji sa tabletama za snižavanje šećera u tabletama i u kombinaciji s liječenjem inzulinom.
Načela prehrane za dijabetes tipa 1
Osnovni princip dijetalne prehrane za dijabetes tipa 1 je da obogatite svoj jelovnik onom hranom koja ima ugljene hidrate sa niskim glikemijskim indeksom. Da biste to učinili, možete se kretati po sljedećoj tablici:

Prije nego što počnete jesti, trebali biste izračunati količinu ugljikohidrata u njoj, koristeći poseban sustav jedinica za hljeb, prema kojem se razlikuje sljedeća formula:
1 čl. jedinica = 12 g šećera ili 1 hl. jedinica = 25 g hleba.
Liječnici dopuštaju pacijentima da konzumiraju više od 2,5 jedinica hljeba dnevno.
Možete saznati kako pravilno računati jedinice za hleb gledajući poseban video:
Važno je računati jedinice hljeba, jer upravo njegova količina utječe na naknadnu dozu ubrizgavanog inzulina kako bi se „ugasio“ šećer u krvi. Štaviše, ne samo dnevna doza inzulina, već i doza „kratkog“ inzulina (koju pacijent uzima prije jela) ovisi o ovim pokazateljima.
Koja je hrana dozvoljena dijabetičarima
Sledeća hrana je dozvoljena u ishrani dijabetičara:
- raženi hleb
- supa od povrća ili juha od nemasnih sorti ribe i mesa,
- teletina
- govedina
- pileća prsa
- povrće s dozvoljene liste,
- jaja (ne više od dva komada dnevno),
- grah
- integralne tjestenine (istovremeno je potrebno smanjiti količinu konzumiranog hljeba dnevno),
- mlijeko i kefir,
- skuta (od 50 do 200 grama dnevno),
- slaba kafa
- čaj
- svježe cijeđeni sokovi od jabuka ili naranči,
- puter i biljno ulje (po mogućnosti se koriste samo za kuhanje).
Pacijentima koji imaju prekomjernu težinu, nutricionisti preporučuju u svoju prehranu uvrstiti kupus (svjež i kiseli), špinat, zeleni grašak i krastavce s paradajzom. Ovi proizvodi pomažu da se zadovolji osjećaj gladi duže vrijeme.

Za očuvanje funkcije jetre koja je neprestano na udaru s opisanom dijagnozom potrebno je nasloniti se na proizvode poput skute, soje, zobene kaše.
Koja je hrana zabranjena dijabetičarima?
Postoji nekoliko proizvoda kojima je dijabetičarima tipa 1 strogo kontraindicirano:
- čokolada (u rijetkim slučajevima tamna čokolada je dozvoljena, ako to odobri lekar),
- bilo koji slatkiš i bombone,
- brašno slatkiši
- dimljeno meso
- začinjena, ljuta i ljuta jela
- alkohol
- soda
- banane, lubenice, dinje,
- datulje i grožđice,
- kuvani krompir, šargarepa, repa, tikvice,
- pirinač i kaša
- šećer
- kiseli krastavčići
- sladoled
- džem
- mliječni proizvodi s visokim postotkom udjela masti.
U nekim slučajevima se neki zabranjeni proizvodi i dalje dopuštaju na jelovniku, ako ih odobri lekar.
Ponedeljkov meni
- Prvi obrok: 0,1-0,2 kg kaše od ječmenog ječma, 50 grama tvrdog sira, kriška raženog hljeba i čaj bez šećera ili slabe kafe (možete dodati vrhnje sa malo masnoće).
- Drugi obrok: 0,1-0,2 kg zelene salate od dozvoljenog povrća, 0,2 kg borsch-a na juhu sa malo masnoće, dvije parne kotlete, zajedno s 0,2 kg raženog kupusa, kriška raženog hljeba.
- Snack nakon ručka: 100 grama skute ili 3 sira, 100 grama voćne mliječi (bez dodatka šećera).
- Večera: 130 grama povrtne salate i 0,1 kg kuhanog bijelog mesa. Pola sata prije spavanja možete popiti čašu kefira s malo masti.
Utorak meni
- Prvi obrok: Omlet sa dva jaja, 60 grama kuhane teletine, kriška raženog hleba i jedna rajčica, napravljena od pića čaj bez šećera ili slabe kafe.
- Ručak: 170 grama salate od dozvoljenog povrća, 100 grama pilećih prsa (pečenih ili kuhanih), 100 grama kaše od bundeve (bez dodavanja riže).
- Snack nakon ručka: Jedan grejpfrut i čaša kefira s malo masti.
- Večera: 230 grama pirjanog kupusa, 100 grama kuhane ribe.
Središnji meni
- Doručak: 200 grama mesnog punjenog kupusa (bez dodatka riže), kriška integralnog hljeba i čaj bez granuliranog šećera.
- Drugi obrok: 100 grama salate od bilo kojeg dozvoljenog povrća, 100 grama šlaga od integralnog brašna, 100 grama kuhanog mesa ili ribe, pola čaše svježe cijeđenog soka od jabuka (sa zaslađivačem).
- Snack nakon ručka: čaj od voća bez šećera i jedna naranča.
- Večera: 270 grama skuvane kaše.

Četvrtak obroka
- Prvi obrok: 200 grama zobene kaše sa kriškama svježeg voća s dozvoljene liste, 70 grama tvrdog sira i čaja bez šećera.
- Ručak: 170 grama kiselih krastavaca, 100 grama brokule, kriška raženog hleba, 100 grama pirjanog vitkog mesa.
- Snack nakon ručka: čaj bez šećera i 15 grama nezaslađenog kolačića (keks).
- Večera: 170 grama piletine ili ribe, 200 grama zelenog pasulja, čaj bez šećera.
Petak od obroka
- Prvi obrok: 100 grama lijenih knedla, 0,2 kg kefira i jedna jabuka ili suhe marelice / suhe šljive.
- Drugi obrok: 200 grama salate od dozvoljenog povrća, 0,1 kg pečenog krumpira, 0,2 kg kompota bez šećera.
- Snack prije večere: 100 grama pečene bundeve, 200 grama nezaslađenih voćnih napitaka.
- Večera: 100 grama parnih kotleta, 0,2 kg salate od bilo kojeg dozvoljenog povrća.
Subota dijeta
- Prvi obrok: 30 grama malo zasoljenog lososa, jedno jaje i čaj bez šećera.
- Ručak: 0,1-0,2 kg punjenog kupusa (bez dodatka pirinča), 0,2 kg boršeta na juhi od nemasnih masti, kriška raženog hljeba.
- Snack nakon ručka: 2 hljeba i 150 grama kefira s niskim udjelom masti.
- Večera: 0,1 kg pečene ili kuhane piletine, 100 grama svježeg graška, 170 grama pirjanih patlidžana.
Nedeljni obrok
- Prvi obrok: 200 grama žitarica heljde kuhanih u vodi, pirjane piletine, čaja bez šećera ili slabe kave.
- Ručak: 200 grama juhe od kupusa ili povrtne supe, dvije pileće kotlete, 0,1 kg pirjanog graha u paradajz sosu i kriška raženog hljeba.
- Snack nakon ručka: 100 grama svježih šljiva i isto toliko nemasnog sira.
- Večera: 170 grama kefira s malo masnoće i 20 grama nezaslađenog (biskvit) keksa, jedna jabuka.
Ovaj sistem hrane za 7 dana omogućuje upotrebu raznih biljnih infuzija, posebno će biti korisni juha od ružinog voća. Biljne dekocije i infuzije možete piti u bilo kojem trenutku, glavna stvar je ne miješati nikakve aditive u obliku šećera ili meda.
Budući da ovaj tjedni meni za dijabetičare uključuje srdačne doručke i večere, nema potrebe za drugim doručkom. Ali, ako u intervalu između doručka i ručka nastaje nepodnošljiv osjećaj gladi, tada ne biste trebali patiti - možete si priuštiti zalogaj uz istu povrtnu salatu ili jesti prirodni jogurt i jedno voće.
Ako vas zanimaju druge metode liječenja dijabetesa tipa 1 (osim prehrane), preporučujemo da se upoznate sa alternativnim metodama.
Dijeta broj 9 za dijabetičare ovisne o insulinu
Dijeta broj 9 - najpopularniji prehrambeni sistem za dijabetes. Osnovno pravilo je smanjiti unos soli na minimum, kao i kuhati jela na pari, peći ili kuhati hranu. Morat ćete odbiti pirjanje i prženje, ali pošto prehrana ovog prehrambenog sistema nije stroga, u rijetkim slučajevima se možete maziti.

Otprilike jelovnik ove ishrane za jedan dan izgleda ovako:
- Doručak. Čaj bez granuliranog šećera, skuta sa niskim procentom masti i isto mlijeko.
- Drugi doručak. Ječam kaša s mesom.
- Ručak Borsch, koji treba da uključuje svježi kupus (kuvan u povrćinskom bujonu), voćnu mliječ, krišku kuhanog mesa ili soju.
- Popodnevna užina. Jedna jabuka ili jedna narandža.
- Večera Kuhana ili pečena riba (pečena bez tijesta) u mliječnom sosu, salata od svježeg kupusa začinjena maslinovim uljem.
Umjesto šećera s dijetom br. 9, možete koristiti fruktozu, saharozu i druge zaslađivače.
Možete prilagoditi svoju prehranu koristeći liste onih proizvoda koji su dopušteni na meniju dijabetesa tipa 1 koji ovisi o insulinu.
Značajke prehrane za djecu
Ako je kod djeteta otkriven dijabetes, neki stručnjaci preporučuju prelazak na uravnoteženu dijetu ugljenih hidrata, gdje ugljikohidrati čine 60% ukupne prehrane. Ali, posljedica takve prehrane je stalan skok šećera u krvi s vrlo visokog na vrlo nizak, što negativno utječe na dobrobit djece. Dakle, bolje je za djecu da slijede istu dijetu br. 9, gdje se smanjuje potrošena količina ugljikohidrata.
Da biste napravili dečji meni, možete redovno koristiti sledeće proizvode:
- Povrće - krastavac, paradajz, kupus, svježa mrkva.
- Košara bobica i voća - breskva, malina, trešnja, jagoda, jabuka.
- Košarica za meso - teletina sa niskom masnoćom, piletina.
- Slatkiši od fruktoze i sorbitola.
Strogo je zabranjeno djetetu davati čokoladu, džem, pekarske proizvode od bijelog brašna.

Prije nego što dijete pređe na dijetu sa malo ugljikohidrata, vrijedi voditi računa o sljedećim nijansama:
- Kako biste mogli spriječiti hipoglikemiju, za koju je potrebno uvijek držati slatkiše ili kolačiće u rezervi.
- Tokom prelaska na dijabetičku dijetu djetetu je potrebno mjeriti glukozu u krvi češće - prije jela, 60 minuta nakon jela, prije spavanja. U prosjeku ispada da djetetu potrebno mjeriti šećer najmanje 7 puta dnevno, to vam omogućuje da odaberete najtačniju dozu inzulina i smanjite ih ovisno o pokazateljima.
- Kad je dijete počelo jesti prema prehrani dijeti br. 9, potrebno ga je zaštititi od stresa, jakih tjelesnih napora jer to može izazvati veću potrošnju energije u njemu, koju će prestati s ugljikohidratima. Kad dijeta postane navika, možete započeti aktivni sport.
Više o značajkama dijabetesa tipa 1 u djece pročitajte ovdje.
Kako nahraniti dijete sa dijabetesom?
Preporučuje se da se bebe, čija je ishrana u potpunosti ovisna o majci, doje u što kraćem roku. Grudi s dijagnozom dijabetesa tipa 1 tako će moći dobivati pravilnu i uravnoteženu prehranu što je duže moguće.
Ako je iz nekog razloga laktacija nemoguća, tada za svoju djecu morate kupiti posebne mješavine koje imaju smanjeni sadržaj glukoze. Izuzetno je važno promatrati iste intervale između obroka.
Prehrana za mlade pacijente može se uvesti do jedne godine prema ovoj metodi: prije svega, beba se hrani biljnim pireima i sokovima, ali žitarice, u kojima ima puno ugljikohidrata, u posljednju se liniju uvode u bebinu prehranu.
Video: Kako jesti dijabetes tipa 1?
Dijabetes nije rečenica, već način života, kažu ljekari. "Ukrotiti" dijabetes - moguće! Potrebno je samo redovito pratiti nivo šećera u krvi, ubrizgati injekcije inzulina i odabrati pravu hranu na osnovu njihovog glikemijskog indeksa:
Ako želite znati više o dijabetesu tipa 1, onda će vam ovaj članak pomoći.
Nažalost, dijabetes je neizlječiva bolest, ali da ga ne smeta, važno je slijediti pravila liječenja, kao i pravilno jesti. Ovo će pomoći pacijentu da se ne osjeća samo budno i pun snage, već će spriječiti i komplikacije.
Dijeta za dijabetes tipa 2 koji ne primaju inzulin
Osnovni princip korekcije prehrane kod pacijenata sa dijabetesom tipa 2 s prekomjernom težinom i gojaznošću - smanjenje kalorijskog sadržaja u dnevnoj prehrani kako bi se stvorila negativna energetska ravnoteža, u prosjeku, za 500-1000 kcal dnevno. Istovremeno, u ženama dnevna kalorijska vrijednost ne smije biti manja od 1200 kcal, a u muškarcima - manja od 1500 kcal. Preporučljivo je provoditi postupno smanjenje kalorijskog sadržaja hrane, čime se izbjegava pogoršanje blagostanja i smanjena radna sposobnost. Treba napomenuti da je gladovanje kontraindicirano svim pacijentima koji imaju dijabetes.
Individualno izračunavanje ograničenog unosa kalorija vrši se na dva načina. Primjenom prvog izračunava se stvarni dnevni prosječni kalorij koji se oduzima od čega se 500 kcal dnevno oduzima. Dobivena vrijednost preporučit će se u prvoj fazi mršavljenja. Nakon 1 mjeseca, ako njegova dinamika nije dovoljna, kalorije se mogu smanjiti i prije dostizanja ciljanih vrijednosti. Postepena promjena prehrambenih navika pacijenta povećava pridržavanje prehrambenih smjernica.
Druga metoda izračunavanja dnevne kalorijske vrijednosti hrane zasniva se na preporukama WHO-a i formalizira se. Prvo se teorijska brzina bazalnog metabolizma izračunava uzimajući u obzir spol, starost i stvarnu tjelesnu težinu pacijenta.
Žene:
18-30 godina = 0,0621 x r.m.t./in kg + 2,0357,
31-60 godina = 0,0342 x r.m.t2. / Kg + 3,5377,
preko 60 godina = 0,0377 x r.m.t. + 2,7545.
Muškarci:
18-30 godina = 0,0630 x r.m.t. + 2,8957,
31-60 godina = 0,04884 x r.m.t. + 3.66534,
stariji od 60 godina = 0,0491 x r.m.t. + 2.4587.
Rezultat se množi sa 240 kako bi se pretvorio iz megajoula u kilokalorije. Zatim izračunajte ukupni dnevni utrošak energije. Za to se stopa bazalnog metabolizma množi sa 1,1 (za ljude sa niskim stepenom fizičke aktivnosti), za 1,3 - za ljude sa umerenim stepenom fizičke aktivnosti ili za 1,5 - za ljude sa visokim nivoom fizičke aktivnosti. U bolesnika sa dijabetesom tipa 2 i gojaznošću najčešće se koristi koeficijent 1,1. Zatim, za stvaranje negativne energetske bilance od vrijednosti dobivene u prethodnom koraku, oduzmite 500-600 kcal.
Takva se hrana može dugo upotrebljavati bez pogoršanja dobrobiti i općeg zdravlja. Nakon postizanja ciljane tjelesne težine, kalorijski se sadržaj opet malo povećava, uzimajući u obzir prisutnost nove tjelesne težine. Ispravljanje unosa kalorija zahtijeva kombinirane napore liječnika i pacijenta, osposobljavanje pacijenta za vođenje dnevnika ishrane, rad s tablicom kalorija različitih namirnica.
Ako pacijent ne može ili ne želi kontrolirati dnevnu kalorijsku vrijednost, tada se ispravlja prehrana provodi kvalitativno, dijeleći sve proizvode u tri kategorije: povoljne, neutralne i nepovoljne.
Niskokalorična hrana koja sadrži neprobavljive ugljene hidrate (biljna vlakna) smatra se povoljnom. Tu spadaju povrće, bilje, gljive, mineralna voda, kafa, čaj, bezalkoholna pića sa zaslađivačima.
Proizvodi s visokim sadržajem zasićenih masti (ghee i maslac, margarin, slanina, umaci i variva, masna riba, meso, perad, dimljeno meso, konzervirano maslac, pavlaka, pavlaka, masni sir i sirevi, peciva, kuhani, klasificirani su kao nepovoljni kobasice i kobasice, tijesto, sladoled, čokolada, orasi, sjemenke, alkohol). Prednost treba dati nezasićenim mastima (zbog njihovog antiaterogenog djelovanja) koje se nalaze u biljnom ulju.
Ishrana pacijenata sa dijabetesom tipa 2 uvijek bi trebala imati pozitivan utjecaj na metabolizam lipida. Osnovni principi prehrane za snižavanje lipida, prema preporukama Europskog društva za aterosklerozu, prikazani su u tablici 9.4. Proizvodi koji sadrže čiste ugljikohidrate u svom čistom obliku (šećer, kulinarski proizvodi, slatka pića, suho voće, pivo, med) smatraju se nepovoljnim kod dijabetesa tipa 2. Umjesto toga, preporučuje se korištenje zaslađivača bez kalorija.
Tabela 9.4. Osnovni principi dijeta za snižavanje lipida (preporuke Europskog društva za aterosklerozu)

Neutralni su proizvodi koji sadrže neprobavljive ugljikohidrate (škrob). Njihovu upotrebu se preporučuje smanjiti za polovinu od uobičajene. Svi škrobni proizvodi uključuju krumpir i žitarice. Prednost treba dati proizvodima s visokim sadržajem vlakana (proizvodi od integralnog brašna, žitarica). Neutralna grupa uključuje i voće, bobice, proizvode koji sadrže bjelančevine s malom količinom masti ili ugljikohidrata (meso s niskim udjelom masti, riba, perad, sir s manje od 30% masti, mahunarke, žitarice, soja).
Dakle, glavna komponenta modernih preporuka o terapiji dijetama za pacijente sa dijabetesom tipa 2 je gojaznost ograničavanje dnevnih kalorija, prvenstveno zbog smanjenja unosa masti (ne više od 20-25% ukupne energetske vrijednosti).
Pacijenti sa šećernom bolešću tipa 2, koji imaju normalnu tjelesnu težinu i ne primaju inzulin, ne trebaju hipokaloričnu prehranu, ali kvalitativna struktura prehrane trebala bi biti ista kao gore.
Koji su proizvodi dozvoljeni?
 U terapiji dijetalnom terapijom potrebno je ne samo znati pravila.
U terapiji dijetalnom terapijom potrebno je ne samo znati pravila.
Morate pravilno sastaviti jelovnik, a za to se morate fokusirati na listu dozvoljenih i zabranjenih dijabetičara 1. vrste proizvoda.
Među dozvoljenim proizvodima su i oni koji su korisni za zdravlje pacijenta i doprinose pozitivnoj dinamici.
Tu spadaju:
- crni hljeb (raženi),
- povrtne supe
- supe na juhu od mršavog mesa ili ribe,
- okroshka
- borsch na mršav juha,
- čorba od cikle
- uho
- teletina
- piletina (prsa),
- govedina
- kefir
- mlijeko
- tjestenina napravljena od brašna od integralnog brašna (kada ih upotrebljavate trebate smanjiti količinu hljeba),
- sok od jabuke
- skuti sir bez masnoće (ne više od 200 g),
- jela na bazi sira (npr. kolači od sira),
- jaja (maksimalno 2 kom.),
- sok od pomorandže
- čaj
- kupus (svjež i kiseli),
- brokoli
- rajčice
- špinat
- krastavci
- slaba kafa
- puter i biljno ulje (koristite samo u procesu kuhanja),
- povrtne salate
- žitarice (zob, heljda, biserni ječam),
- riža (sirova)
- jela s niskim udjelom masti (pirjano, kuhano, kuhano na pari),
- nemasni sir (osim slanih vrsta),
- morska riba (kuhana ili pečena),
- konzervirana riba (riba mora biti u vlastitom soku),
- proteinski omleti,
- bundeva
- patlidžan
- tikvice
- tikvice,
- žele
- mousses
- kompoti (bez šećera),
- voće i bobice kiselog ukusa,
- slatkiši i kolačići za dijabetičare,
- začine u malim količinama.
Od navedenih proizvoda treba napraviti dnevni meni tako da hrana bude raznovrsna i opskrbi tijelo potrebnim tvarima.
Ovisno o stanju i karakteristikama pacijenta, ovaj se popis može dopuniti ili skratiti. Stoga morate saznati sve detalje od doktora koji provodi liječenje.
Više o ishrani za dijabetičare pročitajte u videu:
Koji su proizvodi zabranjeni?
Zabranjena hrana je najvažniji aspekt oblikovanja jelovnika. Iz njega treba isključiti onu hranu koja može naštetiti pacijentu.
To uključuje:
- čokolada
- slatkiši
- šećer
- sladoled
- džem
- gazirana pića
 ,
, - dušo
- kolačiće
- pečenje,
- pečeno brašno
- krompira
- mrkva
- zeleni grašak
- grah
- kiselo povrće
- povrtni krastavci,
- sušeno voće (grožđice, datulje),
- grožđe
- mango
- banane.
Osim toga, za ovakve proizvode postoje ograničenja:
- soli
- konzervirana riba
- kukuruzne pahuljice
- bijeli pirinač
- orasi (posebno kikiriki),
- dimljeno meso
- musli
- umaci pripremljeni industrijski.
Ponekad liječnik može riješiti neke od ovih proizvoda ako je pacijent dobro. Ali obično su dozvoljene u malim količinama. Ako se nakon njihove upotrebe primijeti propadanje, proizvod je strogo zabranjen.
Sedmični meni za dijabetes
Uprkos prisustvu jasnih uputstava, neki pacijenti ne mogu pravilno da prave meni. U tome se može pomoći stručnjaku, ali možete upotrijebiti primjere koji se nalaze na Internetu. Potrebno je samo usporediti jela i proizvode iz predloženog jelovnika s onim popisima koje sastavi liječnik.
Primjer prehrane za dijabetes tipa 1 prikazan je u tabeli:
| Pon | Uto | Sre | Th | Pet | Sub | Sunce | |
|---|---|---|---|---|---|---|---|
| 1. doručak | Crni hljeb, svježi kupus sa limunovim sokom, kaša od heljde, čaj | Ječam kaša u mlijeku, ribana mrkva, raženi hljeb, čaj | Kuhana riba, mekinje, nemasni sir, čaj | Zobena kaša u mleku, hleb, salata od šargarepe i jabuke, sir s niskim udjelom masti, napitak od kafe | Salata od cvekle, pšenična kaša, čaj, hleb | Omlet (2 jaja), hleb, kuvana teletina, paradajz, čaj | Zobena kaša, nemasni sir, hleb, napitak od kafe |
| 2. doručak | Jabuka, još uvijek mineralna voda | Jabučni sorbet (1 kom), čaj | Grejpfrut | Berry kompot | Apple sorbet | Jabuka, mineralna voda | Berry kompot |
| Ručak | Mršav borsch, kuhana piletina, bobice žele, hljeb (mekinje), kompot | Juha od povrća, salata, povrće pečeno (pripremljeno sa malom količinom suncokretovog ulja), hleb od mekinja, još uvek mineralna voda | Riblja juha od povrća, kuvana piletina, salata od kupusa i jabuka, hleb, domaća limunada | Mršavi borsch, pirjani kupus, kuhano meso, smeđi hljeb, još uvijek mineralna voda | Pasulj od graha, neoljeđena kuvana riža, teleća jetra (pirjana), hljeb od mekinja, čorba od šipka | Zapečena piletina, povrtna salata, kaša od bundeve (bez riže) | Kiseli krastavac, brokoli, nemasna gulaša, čaj |
| Visoki čaj | Skut, jabuka ili kruška, kruška | Narandžasta juha od šipka | Apple | Narandžasta juha od šipka | Voćna salata, mineralna voda | Grejpfrut | Nezaslađeni kolačići, čaj |
| Večera | Kavijar tikvice, hleb (raženi), mesne kotlete sa kupusom, čaj | Skut od sira ili riže, hleb, kuhano jaje, čaj | Kupus šnicla, povrće s umakom od povrća, domaće mesne okruglice (nemasno meso), čaj | Šnite od ribe, hljeb od mekinja, povrće (pirjano), domaća limunada | Tepsija sa bundevom, povrća salata (krastavci, paradajz), kotlete (pare) | Kuhana riba, pirjani kupus, hleb | Strni grah, pečena riba, sok |
| 2. večera | Kefir | Ryazhenka | Piće jogurt | Mleko | Kefir | Piće jogurt | Mleko |
Jelovnik se može prilagoditi preferencijama pacijenta i načinu na koji njegovo liječenje napreduje.
Uloga dijeta
Zdrava prehrana je temelj odličnog blagostanja. To vrijedi za sve ljude, bez izuzetka. Međutim, kod dijabetesa, poremećaji u prehrani ne mogu samo negativno utjecati na zdravlje, već i ugroziti život. Činjenica je da s bolešću gušterače, dijabetičar nije u stanju proizvesti inzulin. A bez njega potpuna asimilacija hrane nije moguća.
Do danas, jedina efikasna metoda koja može da podrži vitalne funkcije pacijentovog tela su redovne injekcije insulina. Međutim, funkcije koje zdrava osoba automatski obavlja u gušterači, dijabetičar je prisiljen preuzeti.
Količinu primenjenog lijeka treba strogo izračunati, jer prekomjerni ili nedostatak inzulina može dovesti do katastrofalnih posljedica. Da ne biste pogriješili s doziranjem, morate naučiti kako pravilno procijeniti količinu i kvalitet unosa hrane. Stoga je priprema prehrane s unaprijed izračunatim parametrima prva stavka na popisu terapijskih mjera.
Glikemijski i inzulinski indeksi
Da biste izračunali optimalnu dozu inzulina, morate znati koliko i koliko dugo raste glukoza u krvi. Da bi se olakšali proračuni uveden je koncept poput glikemijskog indeksa. Uzima u obzir:
- količina vlakana
- razne ugljene hidrate,
- sadržaj masti i proteina
- metoda pripreme proizvoda.
Osoba prima najveći dio energije iz ugljikohidrata. Međutim, različite su. Na primjer, u jednoj desertnoj kašiki meda i 100 g odreska graha količina ugljikohidrata je ista. Istovremeno, hranjive tvari iz meda gotovo trenutno će ući u krvotok, a trebaće mnogo vremena da se probavi grah. Na osnovu procjene stope asimilacije proizvoda dodjeljuje im se indeks.
Poželjno je jesti hranu s niskim (u ekstremnom slučaju - prosječnim) glikemijskim indeksom, jer se u ovom slučaju razina glukoze mijenja glatko i sporo.
Konstantno provedena medicinska istraživanja otkrila su zanimljivu činjenicu - proizvodi koji ne sadrže ugljikohidrate također tjeraju tijelo da proizvodi inzulin. Australijski naučnik J. Brand-Miller predložio je novi izraz - indeks inzulina. Vrijednost je namijenjena odražavanju reakcije tijela na inzulin na uporabu određenog proizvoda, koji pomaže dijabetičarima da precizno izračunaju dozu primijenjenog lijeka.
Najneočekivanije otkriće profesora Brand-Millera bilo je upadljivo neusklađivanje između glikemijskog i inzulinskog indeksa većine mliječnih proizvoda. Jogurt je bio posebno iznenađen - njegova disperzija u izrazima je bila 80 jedinica (glikemijski indeks 35, dok indeks inzulina 115).
Jedinica za hleb
Većina dijabetičara stalno koristi takav pokazatelj kao jedinicu za hljeb (ili ugljikohidrate) prilikom sastavljanja jelovnika. Vrijednost su razvili njemački naučnici za procjenu količine potrošenih ugljikohidrata.
Jedna jedinica sadrži 10 grama ugljikohidrata, što je jednako jedenju standardnog komada hljeba (20-25 g). Odatle i naziv indikatora.
Tačan broj jedinica za hljeb za određeni proizvod možete saznati iz posebnih tablica. Iako samostalno izračunavanje takođe ne predstavlja poteškoće. Sastav je uvijek naveden na pakovanju. Morate pronaći sadržaj ugljenih hidrata. Na primjer, u 100 g kolačića, 76,0 g ugljikohidrata. Stoga je izračun sljedeći:
(100 × 10) ÷ 76,0 = 13,2 g
Drugim riječima, 13,2 g = 1 jedinica hljeba ili 10 g ugljikohidrata. To jest, da biste izračunali, trebate 1000 podijeliti s količinom ugljikohidrata navedenom na pakovanju. Rezultat će pokazati koja masa proizvoda odgovara jednoj jedinici kruha.
Osnovna načela ishrane
Osnova za lečenje dijabetičara je racionalno sastavljen jelovnik. Treba imati na umu da prehrana za dijabetes tipa 1 mora biti u skladu s brojnim pravilima:
- Izračunajte ukupnu kaloriju na osnovu svoje potrošnje energije.
- Jedite redovno, razbijajući hranu na male porcije.
- Izbjegavajte da istovremeno jedete ugljene hidrate i proteine.
- Mliječni proizvodi dozvoljeni su samo ujutro, a za užinu nisu prikladni.
- Ne kombinirajte nezasićene masti i brze ugljikohidrate u jednom obroku.
- Konstantno pratite dnevnu stopu glikemije. Zbog toga je poželjnije koristiti proizvode sa niskim glikemijskim indeksom.
- Preporučljivo je da jutarnji obrok napravite pretežno proteinskim.
- Za večeru se preporučuje optimalni unos ugljikohidrata, masti i bjelančevina kako bi se što manje smanjio.
- Izuzmite dijetu namirnice sa niskom masnoćom.
Glavni problem dijabetičara su visoke razine šećera. Da biste ga smanjili, treba se pridržavati nekih preporuka:
- Ograničite ili odbacite sokove, limunadu i ostala bezalkoholna pića. Čaj i kafa treba piti s minimalnom količinom zaslađivača, a najbolje bez njih uopće.
- Kada kupujete proizvode, napravite izbor u korist nezaslađenih vrsta. Sladijenjem vlastite hrane lakše je kontrolirati količinu šećera.
- Naučite pronaći dostojnu zamjenu za svoje omiljene deserte. Na primjer, umjesto mliječne čokolade odaberite tamnu.
Dopušteni i zabranjeni proizvodi
Bolest nameće značajna ograničenja u ishrani dijabetičara. Međutim, uz pravilan pristup, od prihvatljivih proizvoda može se napraviti raznolik i zanimljiv jelovnik. Glavna stvar je sjetiti se kojim jelima dati prednost, a koja je bolje pripaziti.
Preporučeni proizvodi uključuju:
- Brankin hljeb.
- Meso sa malo masnoće: kuniće meso, piletina bez kože, ćuretina, prepelica, teletina itd.
- Jaja od bjelanjaka, najbolje u obliku omleta.
- Mliječni proizvodi, uključujući skuti sir i prirodni jogurt.
- Juhe od povrtnog bujona, ponekad možete dodati i gljive.
- Kaša od heljde, kukuruza, zobi, proso, ječma i mahunarki.
- Riba - samo morske, nemasne sorte, preporučljivo je ispeći ili prokuhati.
- Od povrća: salata, kupus, bundeva, patlidžan, krastavci, slatka paprika, tikvice.
- Bobice: gotovo sve vrste, osim slatkih.
Mnogi proizvodi se mogu konzumirati, ali s određenim ograničenjima:
- Proizvodi od brašna proizvedeni od raženog ili sivog brašna kupljeni od specijaliziranih odjela za dijabetes.
- Kisela pavlaka, sirevi, peciva napravljena od mliječnih proizvoda (na primjer, cheesecakes, posuda od sira).
- Lagana riblja ili mesna juha - do 2 puta sedmično.
- Rezanci, zdrob, ječam su ograničeni zbog visokog sadržaja glutena.
- Pržena riba.
- Žumanjke, kuhana jaja - ne više od 1-2, ne češće 1-2 puta nedeljno.
- Marinade, kiseli krastavci, začini - ako je moguće, smanjite.
- Kiselo ili slatko i kiselo voće - umjereno, do 300 g dnevno.
S obzirom na karakteristike funkcioniranja tijela dijabetičara očito je da neki proizvodi, kada se gutaju, uzrokuju naglo pogoršanje stanja. Stoga oni kategorički zabranjeno:
- Slatkiši, med, sladoled i druge slatkiše.
- Janjeća i svinjska mast.
- Masni mesni juhe, kao i gulaš, kobasice, dimljeno meso.
- Pečenje i bilo koji pekarski proizvodi.
- Slatko voće i bobice: persimmons, grožđe, banane itd.
- Alkohol u bilo kojem obliku.
Sladila
Umjesto šećera, dijabetičari su prinuđeni da koriste zamjene za pravljenje pirjenog hljeba, posuda i deserta. Rasprostranjeno je mišljenje da je njihova upotreba apsolutno sigurna. Međutim, to nije sasvim tačno. Prije svega, svojstva zaslađivača ovise o njegovoj raznolikosti. Zaslađivači su:
- Prirodna - sastoje se od prirodnih sastojaka.
- Sintetički - stvoreno umjetno iz hemijskih spojeva.

Prirodna
Prirodni nadomjestci sadrže otprilike jednaku količinu kalorija kao i šećer. Istovremeno mu inferiorni u slatkišima. Stoga ih treba dodati znatno više, značajno povećavajući ukupni kalorični sadržaj jela.
Izuzetak je stevija. Ovaj zaslađivač pravi je spas dijabetičarima. Potpuno je prirodan, a istovremeno nije visokokaloričan i zdrav. Dostupan u raznim oblicima, što vam omogućuje odabir najpovoljnije opcije.
Od karakteristika valja napomenuti i prisustvo specifičnog okusa s malo gorčine. Iako se takav neobičan ukus brzo upoznaje, pa čak i daje uobičajenim receptima neku pikantnost.
Sintetički
Umjetna sladila, djeluju na okusne pupoljke, prilagođavaju tijelu rani unos ugljikohidrata. Međutim, ne sadrže kalorije, odnosno hrana se ne isporučuje. Takav se trik otkriva vrlo brzo. Zavedeni organizam reagira na nedostatak očekivanog udjela ugljikohidrata snažnim osjećajem gladi.
Većina sintetičkih zamjena ima brojne kontraindikacije i moguće negativne posljedice. Stoga je poželjno minimalizirati njihovu upotrebu ili ih napustiti u korist prirodnih.
Korisni recepti
Dobro osmišljena prehrana za dijabetes tipa 1 garantira stabilnost zdravstvenog stanja. Međutim, stalna ograničenja mogu pacijentu oduzeti radost i optimizam, uznemirujući psihološku ravnotežu. Stoga se ponekad isplati liječiti sebe. Možete odabrati pravi recept po vašem ukusu.
- Ukusno jelo od heljde. Najkorisnija žitarica za dijabetičare je heljda. Od nje ne možete samo kuhati uobičajenu kašu, već i napraviti jednostavne i vrlo ukusne zalogaje. U loncu s debelim dnom na laganoj vatri pržite 300 g leđe peradi. Dodajte malo soli i začina, poklopite. Odvojeno pržite luk, dodajte ga mesu. 10-15 minuta pržiti čašu heljde na maslacu. Sipajte žitarice u uobičajeni lonac. Sipajte 2 šolje vode. Nakon ključanja smanjite toplotu. Pustite da se pusti 20-25 minuta.
- Capelin kaviar predjelo. Jelo se kuha za nekoliko minuta. U isto vrijeme, izgleda sjajno i ne krši principe prehrane. Nezaslađeni krekeri ili tartleti spremni za punjenje kavijarom. Za ukrašavanje tartleta možete koristiti masline, škampe, bilo koje zelje.
- Marmelada. Za kuhanje su vam potrebni čaj od hibiskusa, želatina i zaslađivač. Želatinu prelijte vodom. Dok se nabubri, napravite čaj. Dodajte zaslađivač. Dodajte slatki hibiskus u posudu sa želatinom. Zagrejati tečnost dok se želatinozna zrna ne rastope. Procijedite kroz sito, ostavite da se ohladi. Za nekoliko sati jelo je spremno. Kalorični sadržaj deserta ovisi o korištenom zaslađivaču.
Do danas, efikasan tretman za dijabetes ne postoji. Medicina ne miruje. U ovom području su u toku istraživanja. Postoje čak i neki rezultati. Ipak, primjena inzulina i pravilna prehrana za dijabetes tipa 1 i dalje su jedina opcija liječenja bolesti.
Što trebate uzeti u obzir u ishrani za dijabetes tipa 2
Ako se pacijent ne pridržava dijetalnog jelovnika, onda će stanice izgubiti osjetljivost na inzulin, što znači da neće dobro apsorbirati šećer, što dovodi do visokog nivoa glukoze u krvi.
Da biste izbjegli visoke stope, morate se pridržavati ovih pravila:
- Većina unosa ugljenih hidrata trebalo bi da se pojavi ujutro.
- Svaki obrok bi trebao biti približno jednak u KBLU.
- Odbacite hranu koja sadrži šećer, dajte prednost jogurtima i orasima.
- Količinu zaslađivača treba nadgledati ljekar.
- Dnevno pijte jednu i po litru vode.
- Ne prejedajte.
- Zaboravite na kvar.
- Upotreba alkohola i šećera u bilo kojoj količini u rijetkim slučajevima je opasna za dijabetičare.
Dozvoljeni proizvodi u bilo kojoj količini:
- Sve vrste kupusa (cvjetača, brokoli, briselski klice i dr.), Šparoge, tikvice, patlidžani, špinat, gljive, krastavci, salata, avokado, luk, paprika, paradajz itd.
- Limun, avokado, bobice.
- Kikiriki maslac, maslinovo.
- Ulje jetre bakalara (riba).
- Riba srednje ribe, morski plodovi.
- Jaja (ne više od tri komada dnevno).
- Meso s niskim udjelom masti, iznutrice
Lista proizvoda dopuštenih u ograničenim količinama za tip 2:
- 40 grama suhe heljde do 2 puta sedmično (prelijte vrućom vodom preko noći),
- celer, mrkva, repa, rotkvica, slatki krompir, leća, pasulj (ne više od 30 grama nedeljno),
- laneno ulje.
Lista zabranjenih proizvoda za tip 2:
- Šećer u bilo kojoj od njegovih manifestacija.
- Pečenje bilo koje vrste.
- Masna hrana (masno meso, umaci, salata).
- Poluproizvodi.
- Trans masti.
- Izbjegavajte svako slatko sušeno voće (suhe marelice, smokve, itd.) I voće (persimmons, banane itd.)
Načela prehrane za dijabetes tipa 1
Prva vrsta dijabetesa daje se kad pankreas prestane proizvoditi inzulin. Glavni princip prehrane za pacijente prvog tipa je upotreba hrane sa niskim glikemijskim indeksom.
Proizvodi koji se mogu konzumirati tip 1:
- Polnozrno, raženo pecivo i mekinje.
- Supe
- Meso i perad niske masnoće (bez kože).
- Riba s malo masti.
- Povrće.
- Jagode i voće.
- Heljda i zobena kaša.
- Mliječni proizvodi s malo masti.
Zabranjeni proizvodi za dijabetičare tipa 1:
- Svi proizvodi koji sadrže šećer.
- Mesne masti
- Slatka kaša, tjestenina, riža.
- Dimljena hrana, kiseli krastavci i marinade.
- Konzervirana hrana.
- Pečenje i pečenje.
- Mliječni proizvodi s visokom masnoćom.
- Voće s visokim sadržajem prirodnog šećera (banane, grožđe, persimmons, itd.) I suho voće.
- Gazirani i alkoholni proizvodi.
Gestacijski dijabetes
Gestacijski dijabetes može se javiti u trudnica. Najčešće to zavisi od genetike. Kako bi se izbjegao daljnji razvoj dijabetesa kod majke i djeteta, treba se pridržavati stroge prehrane.
Prehrambeni principi za gestacijski dijabetes:
- Minimizirajte složeni unos ugljenih hidrata i potpuno eliminirajte jednostavne ugljikohidrate.
- Ograničite potrošnju tjestenine i krompira.
- Masna hrana, prerađena hrana i kobasice su zabranjeni.
- Način pripreme proizvoda treba odabrati u korist pare, obrade i pečenja.
- Jedite svaka 3 sata.
- Pijte puno vode dnevno.
Mnogi zaključuju kako prehrana dijabetičara nije baš raznolika i dosadna, ali na Internetu možete pronaći mnogo zanimljivih recepata za pacijente s dijabetesom.
Dijeta za pacijente sa dijabetesom tipa 2
U bolesnika s normalnom tjelesnom težinom koji primaju inzulin, princip dijetalne terapije ne razlikuje se od principa dijabetesa melitusa tipa 1. Sastoji se od izokalorične ishrane, izračunavanja ugljenih hidrata koji povećavaju šećer u krvi prema XE sistemu, menjanja doze „prehrambenog“ inzulina ovisno o količini XE i nema potrebe za smanjenjem ukupne količine masti.
Ako se terapija inzulinom provodi kod pacijenata s prekomjernom težinom i pretilošću, tada se dijeta terapija također gradi uzimajući u obzir principe korištene u CD-1 i uzimajući u obzir gore navedena načela, odnosno kombiniranje sustava jedinica kruha i brojanja kalorija s ograničenom masnoćom.
1. Prehrana mora biti racionalna
Principi dobre prehrane detaljno su opisani u članku „Racionalna ishrana“. Ako vam nije jasno o čemu se radi, morate proučiti taj materijal. Ako niste savladali osnove dobre prehrane, ne biste trebali računati na dobru kompenzaciju za dijabetes.
Raspodjela esencijalnih hranjivih sastojaka u prehrani za dijabetes tipa 1 bez pretilosti treba biti sljedeća.
 Sl. 1
Sl. 1
S obzirom da su proteini glavni građevinski materijal tijela, taj „materijal“ (u obliku mesa, ribe, peradi, skute) mora se dnevno unositi.
Mi se dotičemo raširene zablude da ograničenje masti kod dijabetesa tipa 1 navodno poboljšava kompenzaciju.
Studija utjecaja kalorijskog unosa na potražnju inzulina pokazala je da oštar pad unosa kalorija zbog smanjenog sadržaja masti ne utječe na potrebe za inzulinom, a samim tim i na nadoknadu bolesti.
 Sl. 2 Potreba za insulinom u dijetama sa 40%
Sl. 2 Potreba za insulinom u dijetama sa 40%
i 5% masti (Dunn & Carrol, 1988)
Ovi podaci pokazuju da je mišljenje o učinku prehrambenih masti na povećanje šećera pogrešno.
2. Redovna procjena količine probavljivih ugljikohidrata po sustavu jedinica za hljeb
Sposobnost razlikovanja proizvoda koji sadrže ugljikohidrate ovisno o glikemijskom indeksu i raspodjele ih na recepte ovisno o vrsti inzulinske terapije.
Mogućnost brojanja XE i ispravnog povezivanja njihovog broja s dozom kratkog inzulina najvažnije je pravilo za dijabetes tipa 1.
Na ovaj način prehrana osobe sa dijabetesom tipa 1 koja nije prekomjerna težina, u svojoj raznolikosti, korisnosti, ravnoteži, energetskom kapacitetu (kalorijama) ne bi se trebalo razlikovati od ishrane zdrave osobe, s jedinom razlikom da se mora razmotriti XE.
Koje su jedinice hljeba i glikemijski indeks
Prije nego što razgovarate o tim pojmovima, detaljnije razmislite o ugljikohidratima.
Ugljikohidrati (ne proteini i masti) su glavni izvor energije za ćeliju. Manjak ugljenih hidrata dovodi do energetske gladi ćelija i poremećaja metabolizma.
Dakle, toliko je važno da tijelo prima najmanje 55% dnevne energije preko ugljikohidrata.
Podsjećamo vas da je udio proteina u racionalnoj prehrani 15-20%, masti - 25-30% (ako nema viška kilograma).
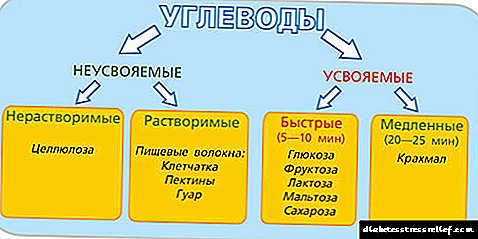
Ovisno o tome da li se ugljikohidrati apsorbiraju u gastrointestinalnom traktu ili ne, prema tome, ulaze u krvotok i povećavaju glikemiju ili ne, razlikuju se probavljiv
i neprobavljiv ugljeni hidrati.
 Sl. 3
Sl. 3
Moramo biti u mogućnosti da pronađemo probavljive ugljikohidrate u hrani i da ih brojimo prema XE. Neprobavljivi ugljikohidratizbog nedostatka efekta na glikemiju, XE se ne broji.
Prvo razmislite neprobavljivi ugljikohidrati. Kao što se može vidjeti iz tablice, oni su topljivi i netopljivi.
Nerastvorljivi ne probavljivi ugljikohidrati, kojoj pripada celuloza, osoba praktično ne jede, jer je prilično gruba, teško probavljiva supstanca. Glavni izvor celuloze u prirodi je drvo. Izvor celuloze za ljude mogu biti samo biološki aktivni aditivi u koje je uključena.
Rastvorljivi ne probavljivi ugljikohidrati Je li to grupa vlakana, koji uključuju vlakna, pektin, guar. Bez apsorpcije u krvotok, oni prolaze kroz čitav gastrointestinalni trakt, uzimajući sa sobom i uklanjajući iz tijela sve ono nepotrebno i štetno koje je nastalo kao rezultat metabolizma ili je došlo izvana (toksini, mikrobi, radionuklidi, teški metali, holesterol itd.).
Dakle, nije izvor energije (za razliku od probavljivih ugljikohidrata), hrane
vlakna obavljaju funkciju ne manje važnu za tijelo: poput četkice, oni „čiste“, „peru“ naša crijeva, sprečavajući da štetne tvari apsorbiraju u krv i imaju otrovne, štetne efekte na stanice (što dovodi do različitih zdravstvenih problema).
Stoga je toliko važno da u ishrani svake moderne osobe koja živi daleko od idealnih okolišnih uvjeta (izduvni plinovi, industrijske emisije, pesticidi,
nitrati, boje, konzervansi itd.), prema preporukama ljekara, bio najmanje 40 g dijetalnih vlakana dnevno. Ovo je još jedno pravilo dobre ishrane koje morate zapamtiti.
Ispitajmo detaljnije što vlakna, pektin, gvar.
 Sl. 4
Sl. 4
Vlakna predstavlja ćelijske zidove biljaka.
Hrana sa visokim vlaknima uključuje pšenične i ražene mekinje, integralni kruh s mekinjama, žitarice (heljda, biserni ječam, zob) i povrće grubih vlakana.
Kao što vidite na ilustraciji, vlakna vam omogućavaju da riješite probleme opstipacije i povećanog apetita. Trljanje i vrenje smanjuju učinak vlakana.
 Sl. 5
Sl. 5
Pektini - tvari koje vežu biljne ćelije jedna za drugu. Pektin je bogat voćem, bobicama i nekim povrćem. Uloga pektina u tijelu prikazana je na slici 6.
 Sl. 6
Sl. 6
Uticaj vlakana i pektina na organizam treba smatrati dijelom ukupnog učinka dijetalnih vlakana.
Zbog toga neki proizvodi (grah, zeleni grašak, proso, heljda, repa, mrkva, jabuke, zelena salata itd.) Imaju veći učinak nego što bi se očekivalo samo u sadržaju vlakana (vidi tabelu dolje).
| Količina vlakana, g | Prehrambeni proizvodi |
|---|---|
| Više od 1,5 - vrlo veliko | Pšenične mekinje, maline, pasulj, orašasti plodovi, datulje, jagode, marelice, zobene pahuljice, čokolada, grožđice, bijela i crvena ribizla, brusnica, ogrozd, šljive |
| 1-1,5 - veliki | Heljda, biserni ječam, ječam, zobene pahuljice "Hercules", grašak, krompir, šargarepa, bijeli kupus, zeleni grašak, patlidžan, slatka paprika, bundeva, kislica, dunja, narandže, limun, lingonberry |
| 0,6-0,9 - umereno | Sjemeni raženi hljeb, proso, zeleni luk, krastavci, repa, paradajz, rotkvica, cvjetača, dinja, marelice, kruške, breskve, jabuke, grožđe, banane, mandarine |
| 0,3-0,5 - mali | Pšenični hljeb od brašna 2. razreda, riža, pšenična kaša, tikvice, zelena salata, lubenica, trešnje, šljive, trešnje |
| 0,1-0,2 - vrlo malo | Pšenično brašno 1. razreda, pšenični hljeb od brašna 1. i najvišeg razreda, kašika, tjestenina, keks |
Guar - supstanca nalik pektinu koja se nalazi u algama. Korisna svojstva su slična onima drugih dijetalnih vlakana.
Produljeni nedostatak dijetalnih vlakana dovodi do opstipacije, doprinosi nastanku divertikuloze, polipoze i raka rektuma i debelog creva, hemoroida, je
jedan od faktora rizika za nastanak ateroskleroze, kolelitijaze.
Sada razmotrimo detaljnije probavljive ugljikohidrate.
Ovisno o brzini usisa, dijele se na brze i sporo. Ugljikohidrati koji sporo vare treba da čine 80% svih ugljenih hidrata u ishrani bilo koje osobe.
brzo - samo 20%.
Brzi ugljikohidrati , koji uključuju glukozu, fruktozu (monosaharidi), saharozu, laktozu i maltozu (disaharidi), počinju se apsorbirati već u usnoj šupljini i nakon 5-10
minut nakon konzumiranja, već su u krvotoku. Glukoza (grožđani šećer) se najbrže apsorbuje.
Zbog toga grožđe, sok od grožđa, grožđice, bogati glukozom tako brzo povećavaju razinu glukoze u krvi i zato je glukozu najbolje zaustaviti (eliminirati) hipoglikemiju (nisku glukozu u krvi).
Fruktoza apsorbira se malo sporije od glukoze, ali ipak se dovoljno brzo pojavljuje u krvotoku i povećava glikemiju, i što više, to više
izražen nedostatak inzulina. Glavni izvori fruktoze su voće, bobice, med. Med sadrži 35% glukoze, 30% fruktoze i 2% saharoze.
Laktoza - mliječni šećer sadržan u sirutki.
Svi mliječni proizvodi koji sadrže sirutku sadrže laktozu (to su tekući mliječni proizvodi: mlijeko, kefir, fermentirano pečeno mlijeko, jogurt, vrhnje, jogurti za piće).
Kako biste lakše shvatili sastav mliječnih proizvoda, pogledajte čašu mlijeka. Whey sadrži lako probavljivu laktozu.
Sve što je prikupljeno od vrha mlijeka - „vrha“ - nije ništa drugo nego masti predstavljene na našem stolu s maslacem, pavlakom, vrhnjem.
I na kraju, ono što ostaje od mlijeka, kada su iz njega uklonjeni surutka i masnoće, to su proteini - skuta.

Maltoza - šećer iz slada. To je intermedijarni produkt razgradnje škroba biljnim i klijavim zrnima (sladu) enzimima, a rezultirajuća maltoza razgrađuje se do glukoze. Maltoza se nalazi u slobodnom obliku u pivu, kvasu, medu, ekstraktu slada (maltozni sirup) i mlijeku od slada.
Saharoza , ili samo šećer, nalazi se u njegovom čistom obliku (granulirani šećer ili rafinirani šećer), kao i u slastičarnama, sokovima, kompotima, konzervama.
Svi brzi ugljikohidrati trče u krv.
Je li dobro ili loše? Dobro - za borbu protiv hipoglikemije, loše - zbog činjenice da glikemija nakon uzimanja brzih ugljikohidrata raste vrlo brzo, brže od inzulina može djelovati, a riskirate i da dobijete vrlo visoku glikemiju čak i ako ste ubrizgali dovoljnu dozu inzulina.
Uz to, razina glukoze vam se "skida" nakon konzumiranja "brzih" ugljikohidrata, što je veća, više ih koristite. Fizičko stanje proizvoda utječe na brzinu apsorpcije ugljikohidrata (sve se u tekućem obliku apsorbira mnogo brže, stoga će se brzo apsorbirani ugljikohidrati u tekućem obliku najbrže povećati glikemija: čaj sa šećerom ili medom, sokovi bez kaše, slatki napici), temperatura proizvoda (sve toplo se apsorbira brže, na primjer vrući čaj sa šećerom podići će glikemiju brže od bezalkoholnog pića iz hladnjaka).
Kako možete usporiti apsorpciju brzo probavljivih ugljikohidrata i time spriječiti veoma brzo povećanje glikemije, ako se zaista želite "slatko"?
- Preporučljivo je koristiti brze ugljikohidrate u hladnom nego u toplom obliku.
- Jedite brze ugljikohidrate nakon jela, a ne na prazan stomak.
- Bolje je jesti hranu koja nije čisti probavljivi ugljikohidrati (med, karamela, slatki napici), ali i vlakna (voće, bobice, peciva), masti (poput sladoleda ili čokolade), proteini (proteinska krema) koji usporavaju usisavanje.

Još jedan savjet: ne jedite puno ugljikohidrata odjednom, jer što više ugljikohidrata pojedete odjednom, to je veći porast glikemije.
Spor ugljikohidrati - Ovo je škrob, koji je polisaharid, odnosno složeni ugljeni hidrat. Prije ulaska u krvotok, škrob se mora razgraditi enzimima probavnog trakta do glukoze, jer u suprotnom neće proći kroz crijevnu stijenku i neće ući u krvotok. Proces razgradnje škroba traje određeno vrijeme, pa hrana koja sadrži škrob povećava glikemiju sporije od brzo probavljivih ugljikohidrata. Ugljikohidrati koji usporavaju varenje uključuju pekarske proizvode, krumpir, kukuruz, žitarice, tjesteninu.
Spori ugljikohidrati ulaze u krvotok.
Škrob se lakše i brže probavlja od riže i kaše nego iz proso, heljde ili ječma, a od krumpira i kruha brže nego iz graška ili graha. Ovo je opet zbog prisustva „inhibitora“ apsorpcije ugljenih hidrata, posebno na primeru vlakana.
Svakih 10 grama probavljivih ugljikohidrata (brzih i sporih) povećavaju glikemiju u prosjeku za 1,7 mmol / L.
Međutim, kada uzimamo različite proizvode s istim sadržajem ugljikohidrata, porast glikemije može biti različit, stoga potreba za inzulinom može varirati ovisno o vrsti proizvoda.
S obzirom na utjecaj „moderatora“ na količinu glikemije (kulinarska obrada hrane, cjelovitost ili sjeckanje hrane, utjecaj temperature), razvijen je takozvani glikemijski indeks koji pokazuje koliko će se glikemija povećati ako se pojede jedan ili drugi proizvod. Učinak glukoze na povećanje šećera uzima se kao 100%.
Glikemijski indeksi nekih proizvoda
90—110% - maltoza, pire krompir, med, "vazdušna" riža, pahuljice od kukuruza, Coca-Cola i Pepsi-Cola,
70—90% - bijeli i sivi hljeb, hrskavi hljeb, krekeri, riža, škrob, pšenično brašno, biskvit, tijesto sa kratkim jelom, pivo,
50—70% - zobena kaša, banane, kukuruz, kuvani krompir, šećer, mekinje
hljeb, raženi hljeb, voćni sokovi bez šećera,
30—50% - mlijeko, kefir, jogurt, voće, tjestenine, mahunarke, sladoled.
Sistem hleba
Kako bi se povezala količina probavljivih ugljikohidrata potrošenih sa dozom inzulina kratkog djelovanja, razvijen je sistem jedinica za hljeb.
Za 1 XE smatra se 10-12 g probavljivih ugljikohidrata.
- 1XE = 10-12 g probavljivih ugljenih hidrata
- Za 1 XU potrebno je 1 do 4 jedinice kratkog (prehrambenog) inzulina
- U prosjeku, 1 XE je 2 jedinice inzulina kratkog djelovanja
- Svaka ima svoju potrebu za insulinom u 1 XE.
Identificirajte ga s dnevnikom samokontrole- Jedinice za hleb treba računati po oku, bez vaganja proizvoda
Kako izračunati koliko XE pojesti tokom dana?
Da biste to učinili, trebate se vratiti na temu "Racionalna prehrana", izračunati dnevni kalorijski sadržaj vaše prehrane, uzimajući 55 ili 60%, odrediti broj kilokalorija koje trebaju doći sa ugljikohidratima.
Zatim, dijeleći ovu vrijednost sa 4 (budući da 1 g ugljikohidrata daje 4 kcal), dobivamo dnevnu količinu ugljikohidrata u gramima. Znajući da je 1 XE jednak 10 grama ugljikohidrata, dobivenu dnevnu količinu ugljikohidrata podijelite s 10 i dobijete dnevnu količinu XE.
Na primjer, vaš dnevni kalorijski sadržaj iznosi 1800 kcal, od čega 60% iznosi 1080 kcal. Podijelivši 1080 kcal na 4 kcal, dobivamo 270 grama ugljikohidrata. Podijeli 270 grama na 12 grama, dobivamo 22,5 XE.
Kako distribuirati ove jedinice tokom dana?
S obzirom na prisustvo 3 glavna obroka (doručak, ručak i večera), najveći dio ugljikohidrata treba rasporediti među njima, vodeći računa o principima dobre prehrane (više ujutro, manje navečer), i naravno, vodeći računa o vašem apetitu.
Treba imati na umu da se za jedan obrok ne preporučuje jesti više od 7 XE, jer što više ugljikohidrata pojedete u jednom obroku, to će se povećati porast glikemije i doza kratkog inzulina će se povećati. A doza kratkog, "hrane", inzulina, primijenjena jednom, ne bi smjela biti veća od 14 jedinica.
Dakle, približna raspodjela ugljikohidrata između glavnih obroka može biti sljedeća:
- 6 XE za doručak (na primjer, zobena kaša - 10 kašika (5 XE), sendvič sa sirom ili mesom (1 XE), nezaslađeni sir, zeleni čaj ili kafa sa zaslađivačima).
- Ručak - 6 XE: juha od kupusa sa kiselom pavlakom (ne XE) sa dve kriške hleba (2 XE), svinjski kotlet ili riba s biljnom salatom u biljnom ulju, bez krompira, kukuruza i mahunarki (nije XE) pire krumpir - 4 kašike (2 XE), čaša soka.
- Večera - 5 XE: omlet od povrća od 3 jaja i 2 rajčice (ne računajte XE) sa 2 kriške hljeba (2 XE), jogurtom (2 XE), kivijem (1 XE).
Tako se dobija ukupno 17 XE. "A gde su preostala 4,5 XE?", Pitate.
Preostali XE može se koristiti za takozvane grickalice između glavnih obroka i noću. Na primjer, 2 XE u obliku 1 banane možete jesti 3-4 sata nakon doručka, 1 XE u obliku jabuke 3-4 sata nakon ručka i 1 XE noću, u 22,00, kada ubrizgavate svoj "noćni" produženi inzulin .
Jesu li intermedijarni obroci i noćenje obavezni za sve ljude koji ubrizgavaju inzulin?
Nije potrebno svima. Sve je individualno i ovisi o vašem režimu terapije inzulinom. Vrlo često se mora suočiti s takvom situacijom kada su ljudi imali obilan doručak ili ručak i nisu htjeli jesti uopće 3-4 sata nakon jela, ali, sjećajući se preporuka da doručkuju u 11,00 i 16,00 sati, oni silno „ubacuju“ XE u sebe i nadoknade razinu glukoze.
Srednji obroci su potrebni onima koji imaju povećan rizik od hipoglikemije 3-4 sata nakon jela. Obično se to događa kada se pored kratkog inzulina, ujutro ubrizgava i produženi inzulin, a što je veća njegova doza, vjerovatnije je da je hipoglikemija u ovom trenutku (vrijeme plastenja maksimalnog učinka kratkog inzulina i pojave produženog inzulina).
Nakon ručka, kada je produljeni inzulin na vrhuncu djelovanja i superponiran na vrhuncu djelovanja kratkog inzulina, koji se daje prije ručka, povećava se i vjerojatnost hipoglikemije i potrebno je 1-2 XE za njegovu prevenciju. Noću u 22-23.00 kada dajete produženi inzulin, užina u količini od 1-2 XE (probavljiv) za prevenciju hipoglikemije potrebna je ako je glikemija u ovom trenutku manja od 6,3 mmol / l.
Uz glikemiju iznad 6,5-7,0 mmol / L, užina noću može dovesti do jutarnje hiperglikemije, jer neće biti dovoljno noćnog inzulina.
Međusobni obroci dizajnirani da spriječe hipoglikemiju danju i noću ne bi smjeli biti veći od 1-2 XE, inače ćete umjesto hipoglikemije dobiti hiperglikemiju.
Za intermedijarne obroke uzet kao preventivnu mjeru u količini ne većoj od 1-2 XE, inzulin se ne primjenjuje dodatno.
O jedinicama kruha govori se mnogo detalja.
Ali zašto biste ih trebali računati? Razmotrimo primjer.
Pretpostavimo da imate mjerač glukoze u krvi i mjere glikemiju prije jela. Na primjer, vi ste, kao i uvijek, ubrizgali 12 jedinica inzulina koje vam je propisao ljekar, pojeli ste kašu s kašom i popili čašu mlijeka. Jučer ste također unijeli istu dozu i pojeli istu kašu i pili isto mlijeko, a sutra biste trebali učiniti isto.
Zašto? Jer čim odstupite od uobičajene prehrane, vaši pokazatelji glikemije se odmah mijenjaju, a oni ionako nisu idealni. Ako ste pismena osoba i znate kako računati XE, tada vam promjene prehrane nisu zastrašujuće. Znajući da na 1 XE postoji u prosjeku 2 PIECES kratkog inzulina i znajući kako izbrojiti XE, možete mijenjati sastav prehrane, a samim tim i dozu inzulina kakvu smatrate prikladnom, a da pritom ne ugrozite naknadu za dijabetes. To znači da danas možete jesti kašu za 4 XE, 2 kriške hljeba (2 XE) sa sirom ili mesom za doručak i dodati ovih 6 XE 12 kratkog inzulina i dobiti dobar glikemijski rezultat.
Sutra ujutro, ako nemate apetit, možete se ograničiti na šalicu čaja sa sendvičem (2 XE) i unijeti samo 4 jedinice kratkog inzulina, i istovremeno postići dobar glikemijski rezultat. Odnosno, sustav jedinica za hljeb pomaže unositi točno onoliko kratkog inzulina koliko je potrebno za apsorpciju ugljikohidrata, ni više (što je bogato hipoglikemijom) ni manje (što je povezano sa hiperglikemijom) i održava dobru kompenzaciju dijabetesa.
Kako bi se lakše kretala svijetom jedinica za hljeb, donje ilustracije pokazuju gdje na svakoj tanjuru nalazi se količina proizvoda koja odgovara 1 XE.

Za referencu (nije za vaganje) pogledajte tabelu jedinica za hleb.

 ,
,