Dijagnoza inzulinske rezistencije: šta je, pravila života pacijenta
Važnost inzulina u metaboličkim procesima ljudskog tijela vrlo je teško precjenjivati. Što se događa s inzulinskom rezistencijom? Zašto se pojavljuje i kako može biti opasno? Pročitajte više o tome, kao i o kršenju osjetljivosti na inzulin u različitim situacijama i o liječenju ove patologije.
Šta je inzulinska rezistencija?
Inzulinska rezistencija je kršenje metaboličkih reakcija kao reakcija na djelovanje inzulina. Ovo je stanje u kojem ćelije pretežno masnih, mišićnih i jetrenih struktura prestaju reagirati na učinke inzulina. Tijelo nastavlja sintezu inzulina normalnim tempom, ali ne koristi se u pravoj količini.
Ovaj izraz je primenljiv zbog njegovog uticaja na metabolizam proteina, lipida i opšte stanje vaskularnog sistema. Ovaj se fenomen može odnositi bilo na jedan metabolički proces, ili na sve istovremeno. U gotovo svim kliničkim slučajevima, otpornost na inzulin nije prepoznata sve do pojave patologija u metabolizmu.
Svi hranjivi sastojci u tijelu (masti, bjelančevine, ugljikohidrati) kao energetska rezerva koriste se u fazama tokom dana. Ovaj efekat nastaje zbog djelovanja inzulina, jer je svako tkivo na njega različito osjetljivo. Ovaj mehanizam može raditi efikasno ili ne efikasno.
Prvo tijelo koristi ugljikohidrate i masne tvari za sintezu ATP molekula. Druga metoda karakterizira privlačenje proteina za istu svrhu, zbog čega se smanjuje anabolički učinak molekula glukoze.
- ATP stvaranje,
- efekat šećera inzulina.
Razlozi razvoja
Naučnici još ne mogu imenovati tačne razloge zbog kojih osoba razvija inzulinsku rezistenciju. Jasno je da se pojavljuje kod osoba koje vode pasivan način života, prekomjerne su težine ili su jednostavno genetski predisponirane. Uzrok ove pojave može biti i provođenje terapije lijekovima određenim lijekovima.
Ako vam je jedna od sljedećih točaka svojstvena, onda vam je najvjerovatnije da vas oslabi osjetljivost na inzulin:
Simptomi pojave
Smanjena osjetljivost na inzulin može biti povezana s nekim simptomima. Međutim, teško je dijagnosticirati ovu pojavu samo njima.
Uz otpornost na inzulin kod osobe, pojavljuju se sljedeći simptomi:
- Pacijentu postaje teško usredotočiti se, njegova svijest je neprestano zamagljena,
- Ima puno šećera u krvi,
- Napuhanost. Većina crevnih gasova potiče iz namirnica sa ugljikohidratima. Pošto je njihova probavljivost narušena, aktivnost probavnog trakta pati,
- Nakon jela, odmah želim da zaspim,
- Snažni skokovi krvnog pritiska,
Glavni razlozi za razvoj inzulinske rezistencije
Tačni uzroci inzulinske rezistencije nisu poznati. Smatra se da može dovesti do poremećaja koji se javljaju na nekoliko razina: od promjena molekule inzulina i nedostatka inzulinskih receptora do problema u prijenosu signala.
Većina znanstvenika slaže se da je glavni razlog pojave otpornosti na inzulin i dijabetes nedostatak signala iz molekule inzulina do ćelija tkiva u koje glukoza iz krvi mora ući.
Do ovog kršenja može doći zbog jednog ili više faktora:
- Gojaznost - Kombinuje se sa inzulinskom rezistencijom u 75% slučajeva. Statistički podaci pokazuju da porast težine od 40% od norme dovodi do istog postotka smanjenja osjetljivosti na inzulin. Poseban rizik od metaboličkih poremećaja predstavlja pretilost trbušnog tipa, tj. u trbuhu. Činjenica je da masno tkivo koje nastaje na prednjem trbušnom zidu odlikuje maksimalna metabolička aktivnost, upravo iz njega ulazi najveća količina masnih kiselina u krvotok.
- Genetika - genetski prijenos predispozicije za sindrom rezistencije na inzulin i dijabetes melitus. Ako bliski rođaci imaju dijabetes, vjerovatnoća da ćete dobiti probleme sa osjetljivošću na inzulin je mnogo veća, posebno kod načina života koji ne možete nazvati zdravim. Smatra se da je raniji otpor bio namijenjen podršci ljudske populacije. U dobro hranjeno vrijeme ljudi su spremali masti, u gladnima - preživjeli su samo oni koji su imali više rezerve, to jest pojedinci sa inzulinskom rezistencijom. Stabilno bogata hrana danas dovodi do pretilosti, hipertenzije i dijabetesa.
- Nedostatak fizičke aktivnosti - dovodi do činjenice da za mišiće je potrebna manje ishrane. Ali to je mišićno tkivo koje troši 80% glukoze iz krvi. Ako mišićnim ćelijama treba prilično malo energije da podrže vitalne funkcije, počinju zanemariti inzulin koji u njima nosi šećer.
- Starost - Nakon 50 godina, vjerojatnost inzulinske rezistencije i dijabetesa je 30% veća.
- Prehrana - prekomjerna konzumacija hrane bogate ugljikohidratima, ljubav prema rafiniranim šećerima uzrokuje višak glukoze u krvi, aktivnu proizvodnju inzulina i kao rezultat toga, nespremnost tjelesnih stanica da ih identificiraju, što dovodi do patologije i dijabetesa.
- Lijekovi - neki lijekovi mogu uzrokovati probleme pri prijenosu signala inzulina - kortikosteroidi (liječenje reume, astme, leukemije, hepatitisa), beta blokatori (aritmija, infarkt miokarda), tiazidni diuretici (diuretici), vitamin B
Simptomi i manifestacije
Bez testova nemoguće je pouzdano utvrditi da su stanice tijela počele opažati lošiji inzulin primljen u krvi. Simptomi otpornosti na inzulin mogu se lako pripisati drugim bolestima, prekomjernom radu, posljedicama neuhranjenosti:
- povećan apetit
- izdvajanje, poteškoće u pamćenju informacija,
- povećana količina gasa u crevima,
- letargija i pospanost, posebno nakon velike porcije deserta,
- porast količine masti na stomaku, formiranje takozvanog "životnog para",
- depresija, depresivno raspoloženje,
- periodični porast krvnog pritiska.
Uz ove simptome, liječnik procjenjuje znakove otpornosti na inzulin prije postavljanja dijagnoze. Tipična pacijentkinja s ovim sindromom je pretilo debela, ima roditelje ili braću i sestre s dijabetesom, žene imaju policistične jajnike ili gestacijski dijabetes tijekom trudnoće.
Glavni pokazatelj prisutnosti inzulinske rezistencije je volumen trbuha. Ljudi sa viškom kilograma procjenjuju vrstu pretilosti. Ginekoidni tip (masnoća se nakuplja ispod struka, glavna količina u bokovima i stražnjici) je sigurnija, metabolički poremećaji su rjeđi s njim. Android tip (masti na stomaku, ramenima, leđima) povezan je s većim rizikom od dijabetesa.
Oznake oslabljenog metabolizma inzulina su BMI i omjer struka i bokova (OT / V). S BMI> 27, OT / OB> 1 u mužjaka i OT / AB> 0,8 kod žena, velika je vjerovatnoća da pacijent ima sindrom otpornosti na inzulin.
Treći marker, koji s 90% vjerovatnoće omogućava uspostavljanje kršenja - crna akanthoza. To su područja kože s pojačanom pigmentacijom, često hrapava i zategnuta. Mogu se smjestiti na laktovima i koljenima, na stražnjem dijelu vrata, ispod grudi, na zglobovima prstiju, u prepone i pazuhe.

Za potvrdu dijagnoze pacijentu s navedenim simptomima i markerima propisuje se test otpornosti na inzulin na osnovu kojeg se određuje bolest.
Testiranje
U laboratorijima se analiza potrebna za utvrđivanje osjetljivosti ćelija na inzulin obično naziva "Procjena otpornosti na inzulin".
Kako darivati krv da biste dobili pouzdane rezultate:
- Kad primate uputnicu od lekara, raspravite s njim spisak lekova, kontraceptiva i vitamina koji su uzeti da se isključe oni koji mogu uticati na sastav krvi.
- Dan prije analize morate otkazati trening, truditi se da izbjegnete stresne situacije i fizičke napore, ne pijte pića koja sadrže alkohol. Vrijeme večere treba izračunati tako da prije uzimanja krvi Prošlo je 8 do 14 sati.
- Test uzimajte strogo na prazan stomak. To znači da je ujutro zabranjeno oprati zube, žvakati žvaku, čak i da ne sadrži šećer, piti bilo koja pića, uključujući i nezaslađena. Možete pušiti samo sat vremena pre posete laboratoriji.
Tako strogi zahtjevi u pripremi za analizu proizlaze iz činjenice da čak i banalna šalica kave, popila se u pogrešno vrijeme, može drastično promijeniti pokazatelje glukoze.
Nakon podnošenja analize, indeks otpornosti na inzulin se izračunava u laboratoriji na temelju podataka o glukozi u krvi i razini inzulina u krvnoj plazmi.
Indeks otpornosti na inzulin
Od kraja 70-ih godina prošlog stoljeća hiperinsulinemijski test stezanja smatran je zlatnim standardom za procjenu djelovanja inzulina. Unatoč činjenici da su rezultati ove analize bili najtačniji, njezina je provedba bila naporna i zahtijevala je dobru tehničku opremljenost laboratorija. 1985. razvijena je jednostavnija metoda, a dokazana je povezanost postignute razine inzulinske rezistencije s podacima stezaljkog testa. Ova metoda temelji se na matematičkom modelu HOMA-IR (homeostatski model za određivanje inzulinske rezistencije).
Indeks otpornosti na inzulin izračunava se prema formuli za koju su potrebni minimalni podaci - bazalna razina glukoze (natašte) izražena u mmol / l i bazni inzulin u μU / ml: HOMA-IR = glukoza x inzulin / 22,5.
Razina HOMA-IR, koja ukazuje na metabolički poremećaj, određuje se na osnovu statističkih podataka. Analize su uzete od velike grupe ljudi i za njih su izračunate vrijednosti indeksa. Norma je definirana kao 75. postotak distribucije u stanovništvu. Za različite grupe stanovništva pokazatelji indeksa su različiti. Način određivanja inzulina u krvi također utječe na njih.
Većina laboratorija postavlja prag za ljude starije od 20 do 60 godina od 2,7 konvencionalnih jedinica. To znači da povećanje indeksa inzulinske rezistencije iznad 2,7 ukazuje na kršenje osjetljivosti na inzulin ako osoba nije bolesna s dijabetesom.
Kako inzulin reguliše metabolizam
Inzulin u ljudskom tijelu:
- stimulira prijenos glukoze, aminokiselina, kalijuma i magnezijuma u tkiva,
- povećava zalihe glikogena u mišićima i jetri,
- smanjuje stvaranje glukoze u tkivima jetre,
- pojačava sintezu proteina i smanjuje njihovu razgradnju,
- potiče stvaranje masnih kiselina i sprečava razgradnju masti.
Glavna funkcija hormona inzulina u tijelu je transport glukoze iz krvi u mišićne stanice i masnoće. Prvi su odgovorni za disanje, kretanje, protok krvi, drugi pohranjuju hranjive sastojke za glad. Da bi glukoza ušla u tkiva, ona mora prijeći ćelijsku membranu. Insulin joj pomaže u tome, figurativno rečeno, otvara kavez u kavezu.
Na staničnoj membrani je posebni protein, koji se sastoji od dva dijela, označenih kao a i b. On igra ulogu receptora - pomaže u prepoznavanju inzulina. Kad se približava staničnoj membrani, molekul inzulina se veže za a-podjedinicu receptora, nakon čega mijenja svoj položaj u molekuli proteina. Taj proces pokreće aktivnost b-podjedinice, koja odašilje signal za aktiviranje enzima. Oni, zauzvrat, stimulišu kretanje proteina GLUT-4, on se kreće prema membranama i stapa se s njima, što omogućava glukozi da iz krvi prođe u ćeliju.
Kod osoba sa sindromom otpornosti na inzulin i većine bolesnika sa šećernom bolešću tipa 2, ovaj se proces zaustavlja na samom početku - neki od receptora nisu u stanju prepoznati inzulin u krvi.
Trudnoća i otpornost na inzulin
Inzulinska rezistencija dovodi do povišenog šećera u krvi, što zauzvrat izaziva pojačanu funkciju gušterače, a zatim i dijabetes. Povećava se nivo inzulina u krvi što doprinosi povećanom stvaranju masnog tkiva. Višak masnoće smanjuje osjetljivost na inzulin.

Ovaj začarani krug dovodi do viška kilograma i može uzrokovati neplodnost. Razlog je taj što je masno tkivo sposobno da proizvodi testosteron, s povećanim nivoom trudnoće koja je nemoguća.
Zanimljivo je da je otpornost na inzulin tokom trudnoće norma, potpuno je fiziološka. To se objašnjava činjenicom da je glukoza glavna hrana za bebe u maternici. Što je duže razdoblje gestacije, to je više potrebno. Od trećeg tromjesečja glukoze fetus počinje nedostajati, placenta je uključena u regulaciju njegovog protoka. Izlučuje proteine citokina, koji pružaju inzulinsku rezistenciju. Nakon porođaja, sve se brzo vraća na svoje mjesto i vraća se osjetljivost na inzulin.
U žena s prekomjernom tjelesnom težinom i komplikacijama u trudnoći, otpornost na inzulin može ostati nakon porođaja, što dodatno značajno povećava njihov rizik od dijabetesa.
Kako liječiti otpornost na inzulin
Dijeta i tjelesna aktivnost pomažu u liječenju otpornosti na inzulin. Najčešće su dovoljne za vraćanje osjetljivosti ćelija. Da biste ubrzali proces, ponekad se propisuju lijekovi koji mogu regulirati metabolizam.
 Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Dijabetes studiram već duži niz godina. Zastrašujuće je kad toliko ljudi umre, a još više postane invalid zbog dijabetesa.
Požurim da kažem dobre vesti - Endokrinološki istraživački centar Ruske akademije medicinskih nauka uspeo je da razvije lek koji u potpunosti leči dijabetes melitus. Trenutno se efikasnost ovog lijeka približava 98%.
Još jedna dobra vijest: Ministarstvo zdravlja osiguralo je usvajanje posebnog programa koji nadoknađuje visoku cijenu lijeka. U Rusiji dijabetičari do 18. maja (uključivo) možeš dobiti - Za samo 147 rubalja!
Prehrana za poboljšanje djelovanja inzulina
Dijeta sa inzulinskom rezistencijom s nedostatkom kalorija može umanjiti njene manifestacije za nekoliko dana, čak i prije gubitka kilograma. Odbacivanje čak 5-10 kg težine pojačava učinak i vraća odgovor ćelija na inzulin. Prema istraživanjima, pacijenti sa inzulinskom rezistencijom, ali bez dijabetesa, dok gube na težini, povećali su osetljivost ćelija za 2% za 16%.
Jelovnik na osnovu analiza sastavlja dežurni lekar uzimajući u obzir individualne karakteristike pacijenta. Sa normalnim lipidima u krvi i laganim povećanjem težine preporučuje se da manje od 30% kalorija dobije iz masti i ograniči unos nezasićenih masti. Ako se tjelesna težina mora znatno smanjiti, treba povećati količinu masti u prehrani.
Ako nemate dijabetes, smanjenje ugljikohidrata za snižavanje glukoze u krvi nije potrebno. Naučnici nisu otkrili vezu između količine šećera u ishrani i osjetljivosti stanica. Glavni pokazatelj pravilne prehrane je gubitak kilograma, bilo koja prehrana, uključujući i malo ugljikohidrata, je prikladna za ove svrhe. Glavni zahtjev je nedostatak kalorija, što osigurava stabilno mršavljenje.
Redovna fizička aktivnost
Vježbanje pomaže u trošenju kalorija, dakle, doprinose gubljenju kilograma.Ovo nije njihov jedini pozitivan učinak na metaboličke procese. Utvrđeno je da trening od 45 minuta iscrpljuje zalihe glikogena u mišićima i povećava unos glukoze iz krvi za 2 puta, a taj učinak traje 48 sati. To znači da tjelesna aktivnost 3-4 puta tjedno u nedostatku dijabetesa pomaže u rješavanju otpornosti stanica.
Sledeće aktivnosti su poželjne:
- Aerobni trening koji traje od 25 minuta do sat vremena tokom kojeg se održava puls od 70% maksimalnog broja otkucaja srca.
- Trening snage visokog intenziteta sa više setova i puno ponavljanja.
Kombinacija ove dvije vrste aktivnosti daje najbolji rezultat. Dugo treniranje povećava osjetljivost ćelija ne samo neko vrijeme nakon nastave, nego također stvara pozitivan trend smanjenja inzulinske rezistencije u periodima nedostatka fizičke aktivnosti. Sport je u stanju i da leči i sprečava problem.

Lijekovi
Ako promjene načina života nisu dovoljne, a analize i dalje pokazuju povišeni HOMA-IR indeks, liječenje inzulinskom rezistencijom, prevencija dijabetesa i drugih poremećaja provodi se primjenom lijeka metformin.
Glukofag je originalni lijek na osnovu njega, razvijen i proizveden u Francuskoj. Poboljšava osjetljivost stanica na inzulin, ali nije u stanju stimulirati njegovu proizvodnju gušterače ne koristi se za dijabetes tipa 1. Učinkovitost glukofaga potvrđuju mnoga istraživanja o svim pravilima medicine utemeljene na dokazima.
Nažalost, metformin u visokim dozama često uzrokuje nuspojave u obliku mučnine, proljeva, metalnog ukusa. Uz to, može ometati apsorpciju vitamina B12 i folne kiseline. Zbog toga se metformin propisuje u najnižoj mogućoj dozi, fokusirajući se na liječenje gubitka težine i fizičke aktivnosti.
Glukofag ima nekoliko analoga - lijekovi koji su po sastavu potpuno identični s njim. Najpoznatiji su Siofor (Njemačka), Metformin (Rusija), Metfogamma (Njemačka).
Obavezno naučite! Mislite li da je cjeloživotna primjena tableta i inzulina jedini način da se šećer drži pod kontrolom? Nije istina! To možete sami potvrditi počevši s korištenjem. čitaj dalje >>
Otpornost na inzulin - što je to jednostavnim riječima
Ako jednostavnu riječ objasnite otpornost na inzulin, to znači da čovjek proizvodi dovoljno inzulina, ali stanice jetre, mišića i masnog tkiva ne vide.
Gube sposobnost reagiranja na hormon, pa kao rezultat toga se šećer ne apsorbira iz hrane i puno toga ostaje u krvi. Stanice ne primaju potrebnu energiju, a molekuli glukoze uništavaju zidove krvnih žila. Slaba osjetljivost na inzulin inhibira razgradnju i eliminaciju masti, ometa normalno stvaranje proteina.
Ovaj se sindrom može pojaviti sam ili nakon razvoja druge bolesti (hipertenzija, gojaznost, dijabetes tipa 2). Manifestacije otpornosti na inzulin nemaju tipične simptome, ali izazivaju metaboličke poremećaje ili pogoršavaju tijek postojećih patologija.
I ovdje je više o hormonu inzulinu.
Razlozi za pojavu
Proučeni uzroci inzulinske rezistencije uključuju:
- stres
- prejedanje
- višak slatkiša i brašna, fruktoza (nadomjestak šećera),
- post
- trudnoća
- nedostatak motoričke aktivnosti,
- gojaznost
- adolescent, menopauza (hormonske promjene),
- starenje tijela
- infekcije
- teška oštećenja bubrega i jetre,
- nasljedna predispozicija (dijabetes, hipertenzija, pretilost u krvnim srodnicima).
Oblici bolesti
Reakcija ćelija na inzulin ovisi o prisutnosti bolesti, hormona, metabolizma, ali nalazi se i kod zdravih ljudi. Dakle, postoje 2 glavna oblika - fiziološki (bez bolesti) i patološki. Prvi je:
- tokom trudnoće
- kod adolescenata
- u starosti
- zbog viška kalorija u ishrani (uglavnom šećera i masti).
Patološka rezistencija na hormon razvija se u prisutnosti osnovne patologije. Postoje 3 oblika:
- razmjena - dijabetes tipa 2, dijabetes tipa 1 u teškim slučajevima, ketoacidoza (nakupljanje ketonskih tijela zbog nedostatka inzulina), gojaznost, produljeno gladovanje, trovanje alkoholom,
- hormonalna - uzrokuje je bolestima endokrinih organa: hipofiza (akromegalija, Itsenko-Cushing), štitna žlijezda (hipotireoza, hipertireoza), nadbubrežne žlijezde (višak kortizola, feokromocitoma),
- ne-endokrini - hipertenzija, bolesti bubrega, jetre, infekcije, operacije, velike opekotine, zatajenje cirkulacije, autoimune bolesti (na primjer, reumatoidni artritis).
Posledice bez lečenja
Glavne posljedice otpornosti na inzulin su povezane s poremećajem metabolizma masti i ugljikohidrata:
- ateroskleroza i bolesti srca i krvnih žila - angina pektoris, hipertenzija, povećan rizik od moždanog udara, srčani udar, poremećaji cirkulacije u donjim ekstremitetima, taloženje masti u jetri i gušterači (masna degeneracija organa),
- šećerna bolest tipa 2 - karakterizira oštećenje vaskularnog zida (angiopatija), s vremenom, dovodi do smanjenog vida, rada bubrega i slabe osjetljivosti udova.
Znakovi i simptomi
Nema znakova koji bi mogli tačno ukazivati na inzulinsku rezistenciju, pa se u obzir uzimaju indirektni simptomi:
- taloženje masti u struku (sa njim i oko unutrašnjih organa se sakupljaju masti),
- povišen krvni pritisak sa glavoboljom, pojačanim i čestim palpitacijama, vrtoglavicom, crvenilom lica,
- promjene šećera u krvi - napadi gladi, žeđi, stalnog umora, razdražljivosti, depresije,
- manifestacije na koži - zamračenje nabora kože (ispod pazuha, mlečnih žlezda, na vratu), moguće piling,
- pojačana reakcija na muške polne hormone - policistični jajnik, pretjeran rast dlaka na licu i udovima, masna koža, gubitak kose, akne, zatajenje menstrualnog ciklusa.
Kako se dijagnosticira otpornost na inzulin?
Budući da su znakovi inzulinske rezistencije nejasni, pacijenti ili ne odlaze endokrinologu ili ih liječe kardiolog, neurolog, ginekolog zbog pratećih bolesti. Otkrivanje inzulinske rezistencije često se događa kada se pojave dijabetes tipa 2 i pretilost.
Za ispitivanje se preporučuje provjera sljedećih pokazatelja analize:
- test tolerancije na glukozu - pacijentu se mjeri šećer u krvi na glasu, zatim uzima otopina glukoze, nakon 60 minuta mjerenja se ponavljaju,
- izračunavanje indeksa inzulinske rezistencije - određivanje inzulina u krvi, glukoze na prazan stomak i izračunavanje formulama,
- krvni test za C-peptid (prekursor inzulina), holesterol i lipoproteine niske gustine, oni krše odgovor na hormon iznad normalnog.
Kako proći analizu
Da bi se dobili pouzdani pokazatelji analize za rezistenciju na inzulin, potrebno ga je uzimati u skladu sa pravilima:
- dođite u laboratoriju na prazan stomak, nakon pauze od obroka najmanje 8, ali ne više od 12 sati, ujutro možete piti samo čistu vodu,
- Prije analize ne možete pušiti, baviti se sportom, podvrgavati se fizioterapiji i dijagnozi (ultrazvuk, tomografija, rendgen),
- vrlo je važno provjeriti s ljekarom koji je poslao na krvni test koje lijekove i koliko dana trebate otkazati, posebno za lijekove za snižavanje šećera, hormone, kontracepcijske tablete,
- dnevno su zabranjeni alkohol i prejedanje, ali ne bi trebalo provoditi radikalne promjene u prehrani jer će to ometati prepoznavanje metaboličkih poremećaja,
- 1-2 dana prije pregleda treba izbjegavati stres i fizički stres, ako postoje akutne infekcije, bolje je odgoditi analizu do oporavka.
Šta je faktor osetljivosti na insulin?
Faktor osjetljivosti na inzulin je pojedinačna reakcija na njegovo davanje u injekcijama. To morate znati da biste izračunali dozu hormona koja je potrebna za apsorpciju šećera iz hrane. Izračunava se bez obzira na vrstu dijabetes melitusa za sve pacijente kojima je propisana kontinuirana terapija inzulinom. Nakon mjerenja glukoze uvodi se kontrolna doza hormona i nakon 30 minuta provodi se drugo mjerenje. U prosjeku, 1 jedinica inzulina može sniziti glukozu za 2 mmol / L.
Naročito je važno ispitati faktor osjetljivosti ako pacijent ima takve znakove:
- debljanje
- povećanje struka,
- visok krvni pritisak
- viši od normalnog holesterola i lipida niske gustine (prema krvnim testovima).
U bolesnika sa šećernom bolešću povredu reakcije na davanje hormona uzrokuje:
- sistematsko kršenje prehrane,
- uvođenje velikih doza
- prilog infekciji
- stres
- napad hipoglikemije (nagli pad šećera).
Pogledajte video o faktoru osjetljivosti na inzulin:
Metformin za inzulinsku rezistenciju
Uz inzulinsku rezistenciju, Metformin se propisuje kao adjuvans, njegov unos nadopunjuje prehranu i povećane motoričke aktivnosti. Glavni učinak lijeka usmjeren je na inhibiranje stvaranja nove glukoze u jetri, obnavljanje reakcije njegovih stanica i mišića, masnog tkiva na inzulin.
Početna doza je 500 mg, povećanje se javlja postepeno, ne češće od jednom sedmično. Dnevno doziranje bira liječnik. Neophodno je kontrolisati pretrage krvi tokom tretmana. Lijek je kontraindiciran u:
- teške bolesti bubrega,
- konzumiranje alkohola
- trudnoća
- nedostatak kisika (hipoksija) bilo kojeg porijekla - poremećaj rada srca, pluća, anemija, groznica, šok stanje.
Metformin je aktivna supstanca takvih lijekova kao što su Siofor, Glucofage, Metamine, Metfogamma, Langerin.
Kako tretirati inzulinsku rezistenciju i gojaznost
Inzulinska rezistencija i gojaznost liječe se dijetom i povećanom fizičkom aktivnošću. Ako im nisu dovoljne, dodajte lijekove (Xenical, Meridia, Glucophage), a u najtežim slučajevima pomaže operacija za smanjenje volumena želuca.
Masno tkivo stvara supstance sa hormonalnom aktivnošću. Oni izazivaju otpornost na inzulin i inhibiraju razgradnju masti. Stoga se s pretilošću stvara začarani krug - sama višak kilograma postaje uzrok njegovog povećanja.
Postoje naučno utemeljene preporuke za mršavljenje:
- izračunavanje gubitaka energije po danu, ukupni kalorijski sadržaj prehrane trebao bi biti 300-400 kcal niži, dok treba još 150-200 kcal sagorjeti pomoću opterećenja - to je oko 30-40 minuta punjenja prosječnim intenzitetom,
- dijeta se temelji na obilju povrća (osim krumpira, kuvane repe, mrkve, bundeve), kuvane ili pečene ribe, mesa, nemasnih mliječnih proizvoda,
- masti ne bi trebale biti više od 25% ukupnog kalorijskog sadržaja, od čega do 10% životinja,
- odbacivanje bijelog brašna, šećera.
Nakon mjesec dana procjenjuju se rezultati terapije bez lijekova i, uz nedovoljni učinak, dodaju se lijekovi za smanjivanje težine i poboljšanje odgovora na inzulin. Kod teške pretilosti i visokog rizika od srčanih i krvožilnih bolesti, lijekovi se mogu propisivati od prvih dana terapije.
Kako vratiti osjetljivost na inzulin
Glavni načini obnove osjetljivosti na inzulin:
- ograničenje kalorijske hrane,
- odbacivanje hrane visoke u jednostavnim ugljikohidratima - sva slatkiša, proizvodi od brašna, visokokalorična hrana - pržena, masna hrana, čips, majonez, masni sirevi, alkohol,
- svakodnevna fizička aktivnost najmanje pola sata.
Dijeta za inzulinsku rezistenciju
Dijeta za inzulinsku rezistenciju preporučuje se protein-biljni, ugljeni hidrati biraju sa najnižim glikemijskim indeksom. U hrani su ograničeni šećer, brašno, masna hrana. Jelovnici su dizajnirani tako da unos kalorija i ugljikohidrata prevladava ujutro. Moguće je koristiti keto dijetu, ali pod medicinskim nadzorom.
Pravila ishrane
Odobreni proizvodi uključuju:
- povrće bez škroba (imaju najniži glikemijski indeks, tako da ne narušavaju metaboličke procese) - kupus (sve vrste), krastavci, tikvice, paradajz, patlidžan, paprika,
- nemasno meso - piletina, ćuretina, teletina u kuvanom ili pečenom obliku bez dodavanja masnoće,
- riba i morski plodovi, morske alge,
- fermentirano mlijeko pije do 2,5% masnoće, skut - do 5%,
- kaša na vodi od heljde, zobene kaše,
- bobice, voće (nezaslađeno).
U ograničenoj količini (do 30 g dnevno) dozvoljeni su orasi, suho voće, tamna čokolada, maslinovo ulje. Oni se moraju uzeti u obzir u ukupnom broju kalorija.
Smanjite na minimum, i bolje je napustiti potrebu za:
- krompir, bundeve, kukuruz, kuvana repa i mrkva,
- beli pire od riže
- punomasno mleko
- žumanca (može se dodavati jelima ne više od 1/2 dnevno),
- puter
- šećer, cijela pečenja,
- banane, grožđe, dinje, datulje,
- alkohol.
Lista zabranjenih uključuje:
- konzervirana riba u ulju, gulaš,
- kobasice i kobasice, šunka, ledje, sala,
- pripremljeni sokovi, nektari, slatka soda,
- kolači, peciva, masni deserti, krema,
- čips, grickalice, brza hrana,
- konzervi, džemovi, sirupi.
Kako napraviti meni
Prilikom sastavljanja jelovnika uzmite u obzir sljedeće norme potrošnje proizvoda:
- povrće 700-800 g 3-4 puta dnevno, po mogućnosti sirovo (salata), parno, kuvano, pečenje, pirjanje u vodi, juha od povrća sa začinskim biljem, gljivama,
- integralni, raženi hleb, mekinje - 200 g,
- žitarice i mahunarke - 50 g u suvom obliku,
- voće i bobice - 200-300 g,
- meso 150 g, riba 150 g, sir 2-5% - 100 g ili sir s udjelom masti do 30% - 50 g,
- čaša fermentiranog mliječnog napitka bez dodataka.
Svi zdravi proizvodi distribuiraju se između obroka na način da najmanje 35% padne na ručak, a dvije užine (2 doručka i popodnevna užina) su 10%, 1 doručak 25%, a večera 20%.
Što je keto dijeta
Keto dijeta je prehrambeni stil u kojem ugljikohidrati praktično nedostaju (do 5% ukupne prehrane). Omogućuje povrće, meso, ribu, sir, jaja, orahe i maslac, ali češće su isključene i žitarice, mahunarke, voće, bobice, ali i kruh ili ne više od 1 kriške. Kao dijeta, keto dijeta se koristila za liječenje epilepsije, a vjerovatno s njom možete preuzeti kontrolu dijabetesa tipa 2.
Uz prisustvo metaboličkih poremećaja, uključujući inzulinsku rezistenciju, strogo je zabranjeno koristiti takve restriktivne stilove prehrane na vlastitu inicijativu. Prema istraživanjima, postoje pozitivne i negativne strane takve prehrane. Prvi uključuju:
- smanjenje šećera
- smanjena potreba za antidijabetičkim lijekovima,
- gubitak tjelesne težine, prvenstveno na račun vode.
Primjećeni su i neželjeni efekti:
- nakon povratka uobičajenom načinu prehrane, težina se vraća na prvobitni, a otpornost na inzulin raste,
- zbog uskraćivanja organizma antioksidansa i vitamina koji se nalaze u biljnoj hrani potreban je stalan unos vitaminskih kompleksa,
- u periodu metabolizma perestrojke postoji stalna slabost, glavobolja, umor.
Dugo zadržavanje takve prehrane izaziva:
- bubrežna kamena bolest
- osteoporoza (lomljive kosti),
- usporavanje rasta kod adolescenata,
- povećan holesterol
- zatvor.
Kako smršaviti inzulinskom rezistencijom
Kako biste izgubili težinu s inzulinskom rezistencijom, potrebno je dodati pravilnu prehranu fizičku aktivnost. Ne samo da sagorijeva višak kalorija, već i poboljšava odgovor mišićnog i masnog tkiva na djelovanje inzulina.Dolazi do brzog unosa glukoze, a smanjuje se i višak hormona iz gušterače.
Potrebno minimalno opterećenje je 150 minuta dnevno sa srednjim intenzitetom. To znači:
- hodanje brzim tempom ili sporim, ali u trajanju od najmanje 1 sata dnevno,
- terapijske vežbe sa opterećenjem na velikim mišićnim grupama,
- plivanje
- biciklizam.
Ako na kardiovaskularnom sustavu nema kontraindikacija, tada je potrebno postići bilo kojom vrstom opterećenja srčani ritam povećan na 50-70% od maksimalno mogućeg (220 udaraca minus dob).
Šta je rabson-mendenhall sindrom
Rabson-Mendenhall sindrom je urođeni (genetski) oblik inzulinske rezistencije. Karakterišu ga visoki nivoi glukoze i inzulina u krvi. Nova dijabetes tipa 2 je ozbiljan. Pilulom i hormonima praktično se ne može izlečiti. Mnoga djeca umiru u dojenačkoj dobi.
Maksimalne manifestacije su zapažene u 3 godine života:
- nabori od crne kože
- na tijelu raste dlaka
- zub je zakrivljen, može biti dvostruk,
- dijete je omamljeno, iscrpljeno, želudac mu je ispupčen,
- ruke i noge s velikim naborima.
Zbog otpornosti na inzulin prevladavaju muški spolni hormoni. U dječaka započinje rano sazrijevanje, a kod djevojčica je klitoris uvećan, dlake na licu i tijelu rastu, a na jajnicima se stvara puno cista. Jedinice prežive do odrasle dobi. Liječenje se provodi dijetom s niskim udjelom ugljikohidrata, Sioforom, inzulinom sličnim faktorom rasta, leptinom.
Prekomjerna težina i otpornost na inzulin
Prekomjerna težina je jedan od glavnih faktora koji predisponiraju razvoj inzulinske rezistencije. Da biste odredili preduvjete za oslabljenu osjetljivost na inzulin i metabolički sindrom općenito, morate znati indeks tjelesne mase. Ovaj broj također pomaže u prepoznavanju stupnja pretilosti i izračunavanju rizika od razvoja bolesti kardiovaskularnog sustava.
Indeks se smatra prema formuli: I = m / h2, m je vaša težina u kilogramima, h je vaša visina u metrima.
Indeks tjelesne mase u kg / m²
Rizik otpornosti na inzulin
i druge bolesti
Mala (mogu se pojaviti i druge bolesti)
Težina gojaznosti 1
Težina gojaznosti 2
3 težine pretilosti
Je li ovo kršenje opasno?
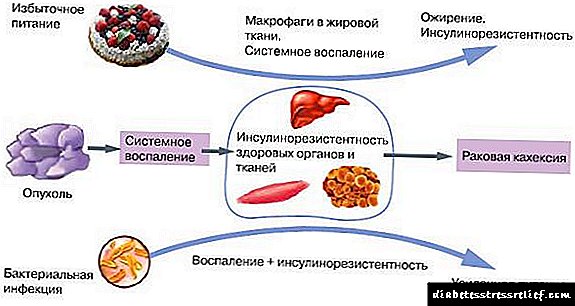
Ova je patologija opasna pojavom naknadnih bolesti. Prije svega, dijabetes tipa 2.
U dijabetičkim procesima uključuju se uglavnom mišićna, jetrena i masna vlakna. S obzirom na to da je osetljivost na inzulin umanjena, glukoza prestaje da se troši u količinama u kojima bi trebala. Iz istog razloga ćelije jetre počinju aktivno stvarati glukozu razgrađivanjem glikogena i sintetiziranjem šećera iz aminokiselinskih spojeva.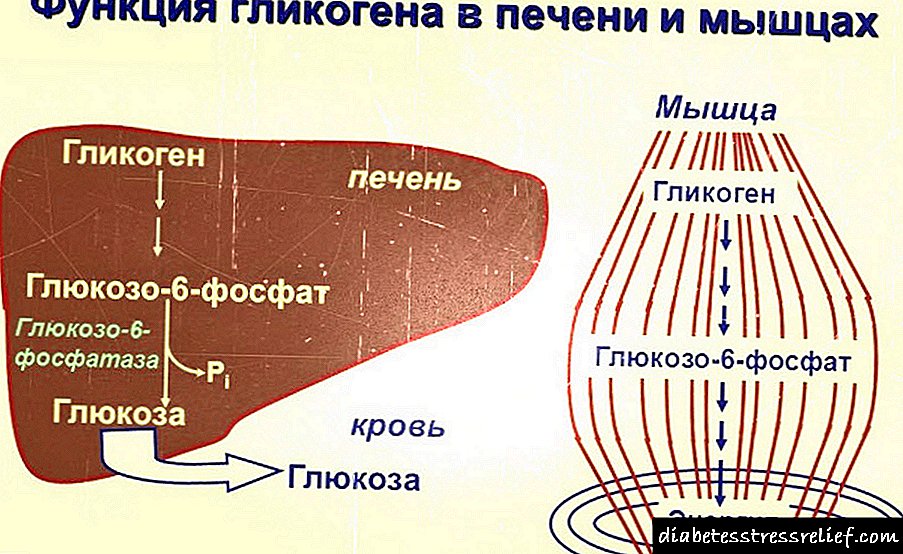
Što se tiče masnog tkiva, antilipolitički učinak na njega je smanjen. U prvim fazama taj se proces nadoknađuje pojačanjem sinteze inzulina u gušterači. U naprednoj fazi zalihe masti se dijele na molekule slobodnih masnih kiselina i glicerola, čovjek dramatično gubi na težini.
Ove komponente ulaze u jetru i tamo postaju lipoproteini niske gustine. Ove tvari se nakupljaju na vaskularnim zidovima i izazivaju razvoj ateroskleroze. Zbog svih ovih procesa, puno glukoze se oslobađa u krv.
Noćna otpornost na inzulin
Tijelo je ujutro najosjetljivije na inzulin. Ova osjetljivost tokom dana postaje zamorna. Za ljudsko tijelo postoje 2 vrste opskrbe energijom: noćna i dnevna.
Dnevno se većina energije uzima uglavnom iz glukoze, na to ne utječu zalihe masnoće. Suprotno se noću događa, tijelo osigurava energijom, koja se oslobađa od masnih kiselina, koje se nakon razgradnje masnoće oslobađaju u krvotok. Zbog toga može biti oslabljena osjetljivost na inzulin.
Ako jedete uglavnom uveče, tada se vaše tijelo možda neće moći nositi s količinom tvari koje u nju uđu. To može rezultirati ozbiljnim zdravstvenim problemima.
Neko vreme nedostatak redovnog insulina nadoknađuje se povećanom sintezom supstance u beta ćelijama gušterače. Taj se fenomen naziva hiperinsulemija i prepoznatljiv je marker dijabetesa. S vremenom sposobnost stanica da proizvode višak inzulina opada, povećava se koncentracija šećera, a čovjek razvija dijabetes.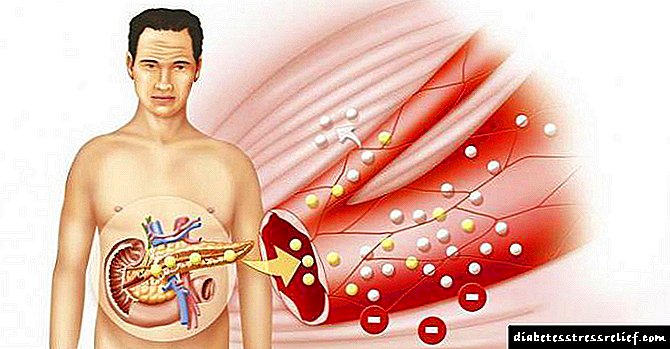
Takođe, otpornost na inzulin i hiperinsulinemija su poticajni faktori za razvoj bolesti kardiovaskularnog sistema. Zbog djelovanja inzulina dolazi do proliferacije i migracije stanica glatkih mišića, proliferacije fibroblasta i inhibicije procesa fibrinolize. Dakle, vaskularna pretilost nastaje sa svim slijedećim posljedicama.
Otpornost na trudnoću
Molekuli glukoze su osnovni izvor energije i za mamu i za bebu. Tokom povećanja stope rasta bebe, njegovo tijelo počinje zahtijevati više i više glukoze. Važno je da počevši od 3. tromjesečja trudnoće potrebe za glukozom premašuju raspoloživost.
 Obično bebe imaju niži šećer u krvi u odnosu na majke. Kod djece je to otprilike 0,6–1,1 mmol / litra, a kod žena je 3,3–6,6 mmol / litra. Kad rast fetusa dostigne vrhunsku vrijednost, majka može razviti fiziološku neosjetljivost na inzulin.
Obično bebe imaju niži šećer u krvi u odnosu na majke. Kod djece je to otprilike 0,6–1,1 mmol / litra, a kod žena je 3,3–6,6 mmol / litra. Kad rast fetusa dostigne vrhunsku vrijednost, majka može razviti fiziološku neosjetljivost na inzulin.
Sva glukoza koja uđe u majčino tijelo u biti se ne apsorbira u njemu i preusmjerava na plod tako da mu tijekom razvoja ne nedostaje hranjivih sastojaka.
Ovaj efekat reguliše placenta koja je osnovni izvor TNF-b. Oko 95% ove supstance uđe u krv trudnice, ostatak ide u organizam deteta. Upravo je porast TNF-b glavni razlog otpornosti na inzulin tijekom gestacije.
Nakon rođenja djeteta, nivo TNF-b brzo pada, a paralelno se osjetljivost na inzulin vraća u normalu. Problemi se mogu javiti kod žena s prekomjernom težinom, jer proizvode mnogo više TNF-b od žena s normalnom tjelesnom težinom. U takvih je žena trudnoća gotovo uvijek praćena nizom komplikacija.
Inzulinska rezistencija obično ne nestaje ni nakon porođaja, postoji vrlo veliki% pojave dijabetesa. Ako je trudnoća normalna, otpornost je pomoćni faktor razvoja djeteta.
Kršenje osjetljivosti na inzulin kod adolescenata
Kod ljudi u pubertetu vrlo često se bilježi otpornost na inzulin. Zanimljiva je činjenica da se koncentracija šećera ne povećava. Nakon prolaska puberteta stanje se obično normalizira.
Tijekom intenzivnog rasta, anabolički hormoni počinju se intenzivno sintetizirati:
Iako su efekti kod njih suprotni, metabolizam aminokiselina i metabolizam glukoze ne trpe. Pomoću kompenzacijske hiperinzulinemije pojačava se proizvodnja proteina i potiče rast.
Širok raspon metaboličkih učinaka inzulina pomaže sinkronizirati procese puberteta i rasta, kao i održavanje ravnoteže metaboličkih procesa. Takva prilagodljiva funkcija osigurava uštedu energije uz nedovoljnu prehranu, ubrzava pubertet i sposobnost začeća i rađanja potomstva uz dobru razinu prehrane.
Kad pubertet završi, koncentracija spolnih hormona ostaje visoka, a inzulinska neosjetljivost nestaje.
Tretman otpornosti na inzulin
Prije početka borbe protiv inzulinske rezistencije, ljekari obavljaju pregled pacijenta. Za dijagnozu predijabetičkog stanja i dijabetesa tipa 2 koristi se nekoliko vrsta laboratorijskih ispitivanja:
- A1C test,
- Test glukoze u plazmi na testu,
- Oralni test tolerancije na glukozu.
Dijabetes tipa 2 karakterizira 6,5% prema ispitivanju A1C, razina šećera od 126 mg / dl, a rezultat posljednjeg testa više od 200 mg / dl. U stanju prije dijabetičara, 1 pokazatelj je 5,7-6,4%, drugi je 100-125 mg / dl, potonji je 140-199 mg / dl.
Terapija lijekovima
Glavne indikacije za ovu vrstu liječenja su indeks tjelesne mase veći od 30, visok rizik za razvoj krvožilnih i srčanih bolesti, kao i prisustvo pretilosti.
Za povećanje osjetljivosti na glukozu koriste se sljedeći lijekovi:
Uz otpornost na inzulin, naglasak je na dijeti s malo ugljikohidrata, s izuzetkom gladi. Preporučuje se prehrana s frakcijskim tipom, trebala bi je biti 5 do 7 puta dnevno, uzimajući u obzir grickalice. Takođe je važno piti dovoljnu količinu vode, ne manje od 1,5 litara dnevno.
Pacijentu je dozvoljeno da jede samo spore ugljene hidrate. Može biti:
- Kaša
- Peciva od raženog brašna
- Povrće
- Neko voće.
Uz dijetu sa malo ugljenih hidrata, pacijent ne treba:
- Bijeli pirinač
- Masno meso i riba
- Slatko (brzi ugljikohidrati)

- Manku
- Krompir
- Dimljena hrana,
- Maslac,
- Sokovi
- Maslac i brašno,
- Pavlaka.
Sva hrana koju pacijent jede treba da ima nizak glikemijski indeks. Ovaj je pojam pokazatelj brzine razgradnje produkata ugljikohidrata nakon što oni uđu u organizam. Što je niži ovaj pokazatelj proizvoda, to više odgovara pacijentu.
Dijeta za borbu protiv inzulinske rezistencije formira se od onih namirnica koje imaju nizak indeks. Vrlo je rijetko jesti nešto sa srednjim GI. Način pripreme proizvoda obično ima malo utjecaja na GI, ali postoje izuzeci.
Na primjer, mrkva: kada je sirova njegov indeks je 35 i može se jesti, ali kuhana mrkva je jako velika GI i apsolutno je nemoguće jesti.
Voće se takođe može jesti, ali dnevno trebate konzumirati ne više od 200 grama. Iz njih je nemoguće pripremiti domaći sok, jer kad se pulpa zdrobi, vlakna nestanu i sok stekne vrlo velik GI.
GI se može podijeliti u nekoliko kategorija:
- Do 50 - nizak
- 50-70 - u proseku,
- Više od 70 je veliko.
Postoje neke namirnice koje uopšte nemaju glikemijski indeks. Da li ih je moguće jesti sa inzulinskom rezistencijom? - ne. Gotovo uvijek takav obrok ima vrlo visok kalorični sadržaj, a ne možete ga jesti uz kršenje osjetljivosti na inzulin.
Tu je i hrana s malim indeksom i velikim kalorijskim sadržajem:
Prehrana za pacijenta treba biti raznolika. Mora imati meso, voće, povrće. Proizvode s glukozom preporučuje se konzumirati prije 15:00. Juhe je najbolje kuhati u povrtnom juhu, ponekad je prihvatljivo koristiti sekundarne mesne juhe.
Na dijeti s malo ugljikohidrata možete jesti ove vrste mesa:
- Jetra (piletina / govedina),
- Turska,
- Piletina
- Teletina
- Zečje meso
- Prepelice
- Jezici.
Od ribe možete štuku, poljok i smuđ. Treba ih jesti najmanje 2 puta tjedno. Za garniranje kaša je najprikladnija. Kuhaju se u vodi, ne mogu ih začiniti životinjskim podrijetlom.
Možete jesti takve žitarice:
Ponekad možete priuštiti sebi tjesteninu od durum pšenice. Možete jesti 1 žumanca dnevno prije proteina. Na dijeti možete konzumirati gotovo cijelo mlijeko osim onog s velikim postotkom sadržaja masti. Može se koristiti za jelo popodne.
Na zelenoj listi su sljedeći proizvodi:
- Skuva

- Mleko
- Kefir,
- Krema do deset%,
- Nezaslađeni jogurti,
- Tofu
- Ryazhenka.
Lavovski deo hrane treba da se sastoji od povrća. Od njih možete napraviti salatu ili prilog.
Nizak glikemijski indeks u takvom povrću:
- Češnjak i luk,
- Patlidžan
- Krastavci
- Rajčice
- Paprike različitih vrsta,
- Tikvice,
- Bilo koji kupus
- Svježi i sušeni grašak.
Pacijent praktički nije ograničen začinima i začinima. Origano, bosiljak, kurkuma, špinat, peršin, kopar ili majčina dušica mogu se sigurno raspodijeliti u jela.
Najbolje je uključiti u svoju prehranu:
- Ribizla
- Šljive
- Kruške

- Maline
- Borovnice
- Jabuke
- Marelice
- Nektarine.
Na dijeti s malo ugljenih hidrata možete jesti puno različitih namirnica. Ne bojte se da će vaša prehrana postati nezanimljiva i osrednja.
Bavljenje sportom

Fiziolozi sporta smatraju da je fizička aktivnost najučinkovitija metoda u borbi protiv inzulinske rezistencije. Tokom treninga povećava se osjetljivost na inzulin zbog povećanog transporta glukoze tijekom kontrakcije mišićnih vlakana.
Nakon opterećenja intenzitet opada, dok započinju procesi izravnog djelovanja inzulina na mišićne strukture. Zbog svojih anaboličkih i antikataboličkih efekata, insulin pomaže nadoknaditi nedostatak glikogena.
Jednostavno rečeno, pod opterećenjem, tijelo apsorbira molekule glikogena (glukoze) što je više moguće i nakon treninga tijelu ponestaje glikogena. Osjetljivost na inzulin povećava se zbog činjenice da mišići nemaju nikakve rezerve energije.
Ovo je zanimljivo: ljekari preporučuju da se fokusiraju na trening ljudima koji imaju dijabetes tipa 2.
Aerobni treninzi su dobar način za borbu protiv otpornosti na inzulin. Tokom ovog opterećenja, glukoza se troši vrlo brzo. Kardio treningi umjerenog ili visokog intenziteta mogu povećati osjetljivost za naredna 4-6 dana. Vidljiva poboljšanja se bilježe nakon tjedan dana treninga sa najmanje 2 kardio treninga visokog intenziteta.
Ako se nastava održava dugoročno, pozitivna dinamika može trajati prilično dugo. Ako osoba u nekom trenutku naglo odustane od sporta i izbjegava fizički napor, otpornost na inzulin će se vratiti.
Snaga opterećenja
Prednost treninga snage nije samo u povećanju osjetljivosti na inzulin, već i u izgradnji mišića. Poznato je da mišići intenzivno apsorbiraju molekule glukoze ne samo u vrijeme samog opterećenja, već i nakon njega.
Nakon 4 treninga snage, čak i za vrijeme mirovanja, osjetljivost na inzulin će se povećati, a razina glukoze (pod uvjetom da niste jeli prije mjerenja) će se smanjiti. Što su intenzivnija opterećenja, to je bolji pokazatelj osjetljivosti.
Inzulinska rezistencija najbolje se eliminira integriranim pristupom fizičkoj aktivnosti. Najbolji rezultat bilježe se naizmjeničnim aerobnim i treningom snage. Na primjer, u teretanu idete ponedjeljkom, srijedom, petkom i nedjeljom. U ponedjeljak i petak radite kardio (na primjer trčanje, aerobik, biciklizam), a u srijedu i nedjelju radite vježbe s opterećenjem utega.
Otpornost na inzulin može biti sigurna ako se razvije u pozadini procesa poput puberteta ili trudnoće. U drugim se slučajevima ova pojava smatra opasnom metaboličkom patologijom.
Teško je imenovati točne razloge razvoja bolesti, ali puni ljudi su joj vrlo predisponirani. Ova disfunkcija najčešće nije praćena živopisnim simptomima.
Ako se ne liječi, kršenje osjetljivosti na inzulin može uzrokovati dijabetes melitus i razne bolesti kardiovaskularnog sistema. Za liječenje disfunkcije koriste se lijekovi, tjelesna aktivnost i posebna prehrana.
Faktori otpornosti na inzulin
Prema teoriji „ekonomskog genotipa“ V. Neila (1962), razvoj inzulinske rezistencije može se povezati sa mehanizmom adaptacije organizma tokom perioda odsustva ili viška hrane:
- Jedenje ugljenih hidrata, hrana s visokom količinom sodekidanje masti - IR može biti znak kršenja metabolizma ugljikohidrata.
- Prekomjerna težina - ćelije masnog tkiva su manje osjetljive na inzulin, s visokim sadržajem masti u tijelu, otpornost na inzulin djeluje kao popratni simptom.
- Dugo pušenje, alkoholizam.
- Poremećena tolerancija na glukozu
- Hipodinamija - neaktivnost, nedostatak fizičke aktivnosti izaziva otpornost na inzulin.
- Postoperativni period, opekotine od povreda, sepsa.
- Upalni procesi kronične prirode.
- Akromegalija - Bolest hipofize povezana s oštećenim rastom.
- Hipertenzija - u pratnji inzulinske neosjetljivosti, također može biti uzrokovano IR.
- Sindrom hiperkortikizma - bolest izaziva poremećaje metabolizma, dok nivo šećera u krvi raste i stvara se aktivna rezerva masnog tkiva,
- Reumatoidni artritis
- Produljena hipokinezija - nedostatak pokretljivosti negativno utječe na ljudsko tijelo, događaju se nepovratne promjene, razvija se inzulinska rezistencija.
- Period zrenja kod adolescenata a menstrualni ciklus na hormonalnoj razini uzrokuje privremenu rezistenciju na inzulin. Ovo se odnosi i na noćni san.
Simptomi otpornosti na inzulin
Otpornost ćelija na inzulin manifestuje se bez očiglednih znakova, što je teško dijagnosticirati.
Glavni simptomi inzulinske rezistencije:
- Aktivno taloženje masnog tkiva, uglavnom u trbuhu,
- Povećan šećer u krvi
- Visoki nivo triglicerida u krvi,
- Povišen krvni pritisak
- Protein u urinu
- Napuhanost
- Umor
- Depresija, apatija,
- Česti osjećaj gladi.
U IR-u je dobivanje tačne dijagnoze pomoću laboratorijskih ispitivanja prilično komplikovan proces, jer se razina inzulina u krvi stalno mijenja.
Prvi znakovi koji ukazuju na prisutnost inzulinske rezistencije:
- Ovo je pretilost u trbuhu,
- Povišen krvni pritisak.
Genetski uzroci otpornosti na inzulin
Nasljednost kao faktor predispozicije za otpornost na inzulin je prilično česta. No, budući da se ovaj pokazatelj često ne dijagnosticira, patologija se može otkriti zbog prisutnosti popratnih bolesti. Na primjer, ako vaša porodica ima rođake s dijabetesom, gojaznošću ili hipertenzijom.
Važno!
- Genetski poremećaji sa inzulinskom rezistencijom igraju sekundarnu ulogu,
- razvoj inzulinske rezistencije može se izbjeći uz pomoć preventivnih mjera: aktivnog načina života i redovitog praćenja prehrane.
Koja je razlika između inzulinske rezistencije i metaboličkog sindroma?
Inzulinska rezistencija i metabolički sindrom, koji se još naziva i sindromom otpornosti na inzulin, bitno su različiti jedan od drugog:
- U prvom se slučaju bavimo odvojenom otpornošću ćelija na inzulin,
- U drugom - čitav niz patoloških faktora koji stoje na osnovi pojave bolesti kardiovaskularnog sistema i šećerne bolesti tipa II.
Ovaj niz patoloških poremećaja hormonskog i metaboličkog metabolizma uključuje:
- Trbušna gojaznost,
- Arterijska hipertenzija
- Inzulinska rezistencija
- Hiperlipidemija.
Dijagnostika otpornosti
Prvi simptomi otpornosti na inzulin primjećuju se izvana:
- Povećava se procenat tjelesne masti
- U većoj mjeri se nakuplja u trbušnoj regiji.
Ali to se ne događa uvijek. Ponekad se indeks otpornosti na inzulin povećava kod osoba bez viška kilograma. Tada je glavni indikator analiza kojom se utvrđuje nivo šećera i inzulina u krvi.
Metode dijagnosticiranja rezistencije:
- Euglikemijska inzulinska stezaljka ili EGC test,
- Insulin supresivni test,
- Peroralni test tolerancije na glukozu (PGTT),
- Metoda minimalnog modela, koja se temelji na intravenskoj analizi tolerancije na glukozu,
- Najlakši način dijagnosticiranja inzulinske rezistencije je testiranje razine šećera i inzulina na glasu: CARO indeks ili HOMA IR test.
Faktori rizika
Glavni faktori rizika od otpornosti na inzulin su:
- Sjedilački način života
- Prekomjerna težina
- Starost
- Prisutnost dijabetesa, hipertenzije u porodici, ateroskleroze, Alzheimerove bolesti,
- Genetski poremećaji u prenosu i proizvodnji inzulina,
- Hronične zarazne bolesti.
Indeks tjelesne mase za utvrđivanje rizika inzulinske rezistencije
Jedan pokazatelj koji ukazuje na porast ili stopu indeksa otpornosti na inzulin je omjer tjelesne težine i visine.
| Tip tjelesne težine | Indeks tjelesne mase | Rizik od razvoja inzulinske rezistencije |
| Deficit | Do 18,5 kg / m² | Nizak |
| Norma | 18,5 do 24,9 kg / m² | Običan |
| Gojaznost | 25 do 29,9 kg / m² | Povišen |
| I stepen gojaznosti | 30 do 34,9 kg / m² | Visokog |
| II stepen gojaznosti | 35 do 39,9 kg / m² | Vrlo visok |
| III stepen gojaznosti | Više od 40 kg / m² | Izuzetno visok |
Indeks tjelesne mase izračunava se prema Ketle formuli: I = m / h2, gdje su podaci m - masa, i h - rast. Ako je težina žene 60 kg, a visina 1,64 m, tada jednadžba izgleda ovako: I = 60 / (1,64 × 1,64) = 22,3 kg / m².
To znači da je indeks tjelesne mase unutar normalnih vrijednosti i ukazuje na odsutnost rizika od inzulinske rezistencije.
HOMA IR test
Jedan od najjednostavnijih testova za određivanje indeksa inzulinske rezistencije je HOMA IR. Za istraživanje se koristi venska krv kojom se utvrđuje povećani indeks otpornosti na inzulin ili norma.
Ako je vrijednost HOMA veća od 2,5-2,7, to znači da indeks otpornosti na inzulin se povećava.
Provođenje CARO testa za utvrđivanje indeks inzulinske rezistencije slično HOMA IR, formula izračuna i vrijednost norma razlikuju se.
Stopa indeksa otpora prema testu je u granicama od 0,33.
Učinci inzulinske rezistencije
Nakon jela raste razina glukoze; potrebno je više inzulina kako bi se transportirao u ćelije.
Sa inzulinskom rezistencijom povećava se opterećenje na gušterači, što treba proizvesti više hormona za održavanje razine šećera u granicama normale. Kao rezultat toga nastaje hiperinzulinemija koja ima posebno negativan efekat na ljudski organizam.
Inzulinska rezistencija i trudnoća, neplodnost
Zbog otpornosti na inzulin javlja se neplodnost i kada se dogodi trudnoća često se prekida u ranoj fazi. To je zbog činjenice da u tijelu žene prevladavaju muški spolni hormoni. To provocira:
- menstrualni ciklusi bez ovulacije,
- sindrom policističnih jajnika,
- proliferacija unutrašnjeg sloja materice - endometrioza, krvarenje.
Budući da se muški hormoni pretvaraju u ženske hormone u masnom tkivu, visoki nivo estrogena dodatno se primjećuje uz istodobnu gojaznost. Kao rezultat toga, progesteron, koji reagira na pričvršćivanje fetalnog jajeta na matericu, nije dovoljan. Stoga, čak i ako se dogodi začeće, trudnoća se prerano prekida. U žena s otpornošću na inzulin, prijetnja pobačaja ostaje u 2-3 tromjesečju.
Za liječenje se koristi dijeta sa ograničenjem šećera i bijelog brašna, tjelesnim aktivnostima. Tokom planiranja trudnoće može se propisati Metformin, ali tada se on ukida.
Kardiovaskularne bolesti
Povećana razina inzulina u krvi izaziva poremećaje različite prirode:
- Aktivira se koagulacija krvi,
- Dislipidemija napreduje,
- Povišen holesterol u krvi,
- Pojačan simpatički ton i patološko oslobađanje norepinefrina
Otpornost na inzulin dovodi do:
- Do kršenja metabolizma lipida u tkivima.
- To negativno utječe na krvne žile.
- Vremenom dolazi do njihovog stanjivanja i stvaranja krvnih ugrušaka.
- Razvija se ateroskleroza.
Taj je proces spor, vremenom liječenja i prevencije bolest se može izbjeći.
Povećanje simpatičkog tonusa zajedno s drugim manifestacijama IR uzrokuje patološka oboljenja kardiovaskularnog sustava:
- Arterijska hipertenzija
- Tahikardija
- Koronarna bolest srca
- Kao i infarkt miokarda.
Dijabetes melitus
Inzulinska rezistencija je prethodnik dijabetesa tipa II.
Uz produženu hiperinzulinemiju:
- Oštećeno je tkivo gušterače.
- Dolazi do inhibicije njihove sekretorne funkcije.
- Postoji manjak inzulina i porast šećera u plazmi do kritičnih vrijednosti.
- To znači pojavu dijabetesa.
Čimbenici koji provociraju razvoj bolesti:
- Hipertenzija
- Gojaznost
- Starost.
- Inzulinska rezistencija.
- Nasljednost
Liječenje i dijeta
Pozitivan rezultat u liječenju inzulinske rezistencije moguć je samo uz sustavnu primjenu jednostavnih principa.
Činjenica je da s vremenom stanje inzulinske rezistencije samo napreduje, pa za potpuni oporavak trebate:
- Stalno praćenje ishrane.
- Fizičko zdravlje.
- Ljudska aktivnost.
Gubitak kilograma
Prije svega, morate povećati fizičku aktivnost kako biste smanjili postotak masnog tkiva u tijelu. Konstantna fizička aktivnost sposobna je da se efikasno nosi sa zadatkom, ali samo podložnim aktivnom načinu života i pravilnoj ishrani.
Gubitak kilograma najmanje 5-10% pomoći će sniziti krvni tlak, poboljšati unos glukoze i osjetljivost stanica na inzulin.
Razvoj otpornosti na inzulin ovisi o prehrambenim navikama. Proizvodi koji sadrže jednostavne ugljikohidrate, slatku, škrobnu hranu i alkohol izazivaju otpornost na inzulin. Ova dijeta je visoko kalorična, što znači značajno povećanje glukoze odmah nakon jela.
To dovodi do potrebe za oslobađanjem dodatnog inzulina, koji pokreće različite poremećaje metabolizma u tijelu i druge patologije.
Pravila ishrane za smanjenje otpornosti na inzulin:

- Jesti 5 puta dnevno,
- Male porcije
- Adekvatni unos vode
- Jedenje povrća, voća i proteina
- Isključenje poluproizvoda, slatkih, masnih, brašna, alkoholnih i gaziranih pića sa šećerom,
- Uključivanje u ishranu namirnica koje snižavaju razinu šećera i povećavaju osjetljivost na inzulin: đumbir, svježe bobice, kurkuma, cimet, spirulina, sjemenke kumine, korijen šipka.
Lijekovi
Uzimanje lijekova koji reguliraju šećer u krvi propisuje u slučaju teške inzulinske rezistencije samo liječnik. Samoliječenje lijekovima može dovesti do ozbiljnih posljedica u obliku slabog zdravlja i kliničke slike bolesti.
Sveobuhvatni lijekovi usmjereni na povećanje osjetljivosti na inzulin i snižavanje razine glukoze su Glucofage, Diaformin, Insufor, Metamine, Metformin.
Stoga je moguće unaprijed smanjiti rizik od njihovog razvoja prevencijom. Pridržavanje standarda zdrave prehrane, redovna fizička aktivnost najmanje 3 puta tjedno, aktivan način života pomoći će da se riješite inzulinske rezistencije i drugih povezanih stanja.
Otpornost na inzulin i gubitak kose
Gubitak kose otpornosti na inzulin uzrokuje pojačana reakcija folikula dlake vlasišta na muške hormone. U osnovi, smanjenje gustoće kose utječe na vremensku regiju. Obično ne dostigne prividnu ćelavost. Provocirajući faktor može biti:
- stres
- virusne infekcije
- neuhranjenost.
Da biste obnovili rast kose, odredite:
- lokalni tretman (burdovo ulje, minoksidil),
- vitaminska terapija (Perfectil, Revalid),
- hrana s dovoljnom količinom proteina (meso, riba, morski plodovi), vitamini (zelje, agrumi, bobice, orasi).
Nakon pregleda kod ginekologa, mogu se preporučiti hormonski kontraceptivi sa antiandrogenima (Diane, Yarina).
Prevencija
Za sprečavanje inzulinske rezistencije pomoći će:
- smanjenje prekomerne težine
- pravilna ishrana
- svakodnevna fizička aktivnost
- poštovanje režima dana, dovoljno trajanje noćnog sna,
- pravodoban pristup endokrinologu u prisustvu bolesti koje uzrokuju smanjenje reakcije na inzulin, polaganje testova,
- izbegavanje stresnih stanja, psiho-emocionalno preopterećenje,
- odbijanje samo-lijeka, posebno hormonskih lijekova.
Prognoza za pacijente
Ako se otkriva inzulinska rezistencija prije razvoja komplikacija (dijabetes, pretilost, ateroskleroza, policistični jajnik) i slijedeći preporuke o prehrani, fizičkoj aktivnosti, prognoza je često povoljna. Moguće je normalizirati razinu šećera u krvi i inzulina.
Redovnim pregledom i održavanjem zdravog načina života mogu se izbjeći ozbiljne posljedice.
I ovdje je više o hormonskoj pretilosti kod žena.
Inzulinska rezistencija nastaje smanjenjem reakcije jetre, mišića i masnog tkiva na inzulin. Izaziva pretilost, genetsku predispoziciju, stres, infekcije. U odnosu na njezinu pozadinu napreduju ateroskleroza, hipertenzija, dijabetes melitus, policistični jajnik s neplodnošću i pobačaj.
Da bi se otkrili testovi krvi na šećer i inzulin potrebni su testovi s opterećenjem. Liječenje uključuje jednostavne prehrane ograničene ugljikohidratima, fizičku aktivnost i lijekove na bazi metformina.
Hormon inzulin igra važnu ulogu u organizmu. Proizvodi ga gušterača. Međusobno je povezana sa hormonom rasta, adrenalinom i gotovo svim ostalim u tijelu. Koja je norma za žene, muškarce i djecu? Šta je njegov efekat?
Hormon adiponektin pomaže pri razgradnji masti u tijelu. Pod njegovim utjecajem ljudi možda neće reagirati na niskokaloričnu dijetu. Kako povećati nivo hormona?
Često kod pacijenata sa problemima hipotalamusa, nadbubrežne žlijezde, štitne žlijezde postoji pretilost zbog hormonskog zatajenja. Također je provociran stresom, operativnim zahvatima, radioterapijom. Nakon hormonskih tableta dolazi do pretilosti. Ovisno o uzroku, odabire se terapija - lijekovi za osnovnu bolest, tablete i dijeta za pretilost.
Prilično je teško razumjeti razlog koji je izazvao hormonalnu pretilost kod žena, jer može izazvati promjenu u bilo kojem organu endokrinog sustava. Razlozi mogu biti kvar hipotalamusa i hipofize, štitnjače i gušterače. Tretman je samo složen.
Centar za dijabetes melitus pomaže pacijentima bilo koje vrste da dobiju dijagnostičke, rehabilitacijske usluge, pravi izbor liječenja. U nekim se slučajevima dijabetes može čak i spriječiti jednostavnim odabirom prave prehrane.