Klasifikacija (vrste) dijabetesa
Prema klasifikaciji, treba razlikovati:
- dijabetes melitus
- predijabetes
- gestacijski kod trudnica.
Prema ICD 10 (međunarodna klasifikacija bolesti), suvremena klasifikacija izgleda ovako:
- Tip 1 - inzulinski zavisan,
 E10 kod (insulin je obavezan)
E10 kod (insulin je obavezan) - 2 vrste - neovisna od insulina, kod E11 (izaziva prekomjernu težinu i oštećenje krvotoka),
- kod E12 - uzrokovan neuhranjenošću (javlja se u pozadini gladovanja ili oslabljene funkcije jetre i bubrega),
- kod E13 - mješoviti,
- oznaka E14 - neodređena vrsta patologije.
Šta je opasan dijabetes? Činjenica da postoji razlika u simptomima svake klase bolesti, a svaka vrsta uzrokuje ozbiljne poremećaje u radu unutrašnjih sistema tijela.
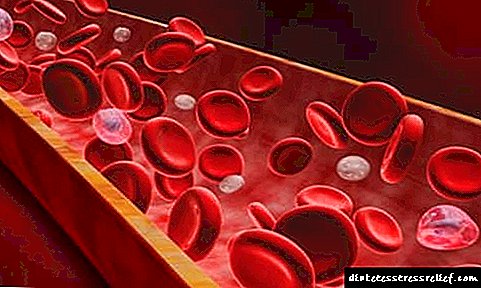
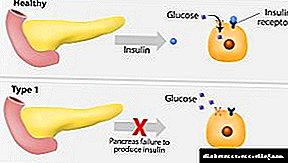 Šećerna bolest tipa 1 ovisna o insulinu je bolest koja nastaje kao posljedica ćelijskog uništavanja gušterače, što rezultira nakupljanjem viška šećera u tijelu. Takva se patologija razvija uz nedostatak inzulina potrebnog za pravilan metabolizam ugljikohidrata.
Šećerna bolest tipa 1 ovisna o insulinu je bolest koja nastaje kao posljedica ćelijskog uništavanja gušterače, što rezultira nakupljanjem viška šećera u tijelu. Takva se patologija razvija uz nedostatak inzulina potrebnog za pravilan metabolizam ugljikohidrata.
Oštećena žlezda ne može da se nosi sa proizvodnjom dovoljno hormona. S tim u vezi, apsorpcija glukoze u ćelije je teška i povećava se šećer u krvi. Glavni način nadoknade nedostatka hormona je da redovno unosimo inzulin u organizam.
Pacijenti s ovom vrstom patologije moraju cijeli život slijediti raspored injekcija inzulina kako bi održali održivost. Stoga se ova vrsta naziva inzulinsko zavisna.
Ova vrsta patologije češće je urođena i nalazi se u djetinjstvu ili adolescenciji.
Video materijal o mehanizmu dijabetesa tipa 1:
Glavni znakovi bolesti su kako slijedi:
- pojačano mokrenje i oslobađanje velike količine urina,
- povećan apetit
- nezamisliva žeđ
- suha usta
- svrbež kože
- neobjašnjivo mršavljenje
- slabost, pospanost.
Prema rezultatima testa krvi, uočava se povećan omjer šećera, masne ćelije nalaze se u urinu.
Ubuduće se simptomima pridružuje i izraženi sindrom boli u trbuhu koji u kombinaciji s napadima mučnine smanjuje apetit.
Pod utjecajem nepovoljnih faktora moguće je značajno povećanje glukoze što bez pravovremene korekcije dovodi do hiperglikemije.
Da isprovocira porast šećera u krvi može:
- nervno naprezanje
- zarazne ili upalne bolesti,
- kršenje prehrane
- trudnoća
- povrede
- zloupotreba alkohola i pušenja
- post ili prejedanje,
- hirurška intervencija
- preskakanje injekcije inzulina ili nepravilna doza.
Zbog nestabilne glukoze u krvi, dijabetes tipa 1 opasan je zbog svojih komplikacija:
- dijabetička nefropatija i zatajenje bubrega,
- oštećenja nervnog sistema (neuropatija),
- hipertenzija
- bolesti srca i krvnih žila,
- ketoacidoza - komplikacija izazvana razgradnjom tjelesnih masnih ćelija što dovodi do povećanog stvaranja ketonskih tijela,
- hiperglikemija.
Ketoacidoza i hiperglikemija mogu izazvati razvoj kome i dovesti do smrti.
Dijabetes tipa 1 je neizlječiva bolest i pacijenti koji pate od ove patologije trebali bi redovito mjeriti količinu šećera u krvi, slijediti strogu dijetu i pridržavati se rasporeda ubrizgavanja inzulina.
 Ova bolest je uzrokovana nedovoljnom aktivnošću hormona inzulina, koji se proizvodi u gušterači u izobilju, ali ne može efikasno komunicirati sa stanicama i doprinijeti razgradnji glukoze.
Ova bolest je uzrokovana nedovoljnom aktivnošću hormona inzulina, koji se proizvodi u gušterači u izobilju, ali ne može efikasno komunicirati sa stanicama i doprinijeti razgradnji glukoze.
Koja je razlika između dvije vrste bolesti. Patološka promjena metabolizma ugljikohidrata tipa 1 povezana je s poremećajem u radu gušterače, a kod 2 s gubitkom osjetljivosti staničnih receptora na inzulin.
Kod dijabetesa tipa 2 nije potrebna stalna kompenzacija hormona, a naziva se on neinzulinski ovisnim. Ova se patologija kod ljudi razvija tokom života i obično se manifestuje već u srednjoj dobi.
Glavni faktori koji utiču na pojavu ove vrste bolesti uključuju:
- genetska predispozicija
- pretežak
- zloupotreba hrane s visokim sadržajem brzih ugljikohidrata i šećera,
- niska fizička aktivnost
- hipertenzija
- ovisnost o alkoholu i nikotinu.
 Simptomi patologije tipa 2 su slabo izraženi i često se patologija otkriva tokom liječničkog pregleda zbog druge bolesti. Pacijenti mogu primijetiti oštećenje vida, povećani apetit i svrbež.
Simptomi patologije tipa 2 su slabo izraženi i često se patologija otkriva tokom liječničkog pregleda zbog druge bolesti. Pacijenti mogu primijetiti oštećenje vida, povećani apetit i svrbež.
Dijagnoza bolesti postavlja se prema rezultatima istraživanja uzorka krvi uzetom nakon 8 sati posta. Patologija se potvrđuje s vrijednostima šećera koji prelaze dozvoljenu normu.
Dijabetes koji nije ovisan o insulinu, poput bolesti tipa 1, ne može se liječiti i doživotno je bolest. Suportivna terapija sastoji se u pridržavanju stroge prehrane s prevladavanjem namirnica s niskim udjelom masti i povrća i isključenjem masti, slatkiša i škroba iz jelovnika. Dodatne mjere liječenja su upotreba lijekova sa ćelijskim receptorima za smanjenje šećera i poboljšanja osjetljivosti, kao i uvođenje umjerene fizičke aktivnosti.
Preduvjet za uspješnu terapiju je gubitak kilograma i odricanje od loših navika. Pacijenti trebaju pratiti nivo šećera i vršiti mjerenja nekoliko puta dnevno.
Dijabetes insipidus
Disfunkcija hipotalamusa, uslijed koje se u tijelu stvara nedovoljna količina vazopresina, naziva se dijabetes insipidus. Vasopresin je hormon odgovoran za izlučujuću funkciju bubrega i mokrenje.
Postoje dve vrste patologije:
- Nefrogeni - najčešća bolest koja je posledica slabe osetljivosti bubrežnih ćelija na hormon hipotalamusa. Patologija može nastati zbog oštećenja bubrega uzimanjem lijekova ili zbog urođene anomalije.
- Hypothalamic razvija se u pozadini nedovoljne proizvodnje vazopresina i dijeli se na simptomatska - uzrokovana oštećenjem mozga infekcijama, povredama ili tumorima i idiopatsku - koja se formira zbog genetske predispozicije.
Stoga razlozi koji doprinose razvoju dijabetesa insipidusa uključuju:
- nasljednost
- neoplazme u mozgu,
- povrede glave
- zarazne upale meninga,
- vaskularne patologije koje remete krvotok,
- bolest bubrega.
Glavni simptomi bolesti očituju se u obliku:
- neprekidna žeđ
- velika količina urina
 (dnevno se pije više od 20 litara) (više od 25 litara dnevno),
(dnevno se pije više od 20 litara) (više od 25 litara dnevno), - migrene i propadanja
- hipotenzija
- emocionalna nestabilnost
- gubitak kilograma i loš apetit,
- neuspeh mesečnog ciklusa,
- erektilna disfunkcija.
Zbog viška tečnosti koji ulazi u organizam želudac se istegne i pomakne, utječu crijeva i žučni kanali. Promjene se događaju u mokraćnom sustavu, što se izražava naprezanje mokraćnih cijevi, karlice bubrega i mjehura.
Terapija bolesti je sledeća:
- dijetalna hrana, uz ograničenje proteinske hrane,
- liječenje bolesti koje izazivaju poremećaj proizvodnje hormona,
- nadoknađivanje gubitka tečnosti i elektrolita u organizmu intravenskom infuzijom fizioloških rastvora,
- popunjavajući nedostatak vazopresina ubacivanjem desmopresina (hormonskog supstituta) u nos.
Uz odgovarajuće liječenje, dijabetes insipidus ne utječe na životni vijek pacijenata.
Prediabetes ili oslabljena tolerancija na glukozu
Stanje predijabetesa karakterizira lagano povećanje koeficijenta glukoze u krvi, ali istodobno prelazeći dozvoljene vrijednosti. Opasnost od ove vrste patologije leži u mogućem riziku od bolesti srca i krvnih sudova, kao i od dijabetesa. Prijeteće stanje zahtijeva otkrivanje uzroka neuspjeha procesa metabolizma ugljikohidrata i odgovarajuće liječenje.
Čimbenici koji mogu dovesti do ovog stanja mogu biti:
- gojaznost
- starost
 ,
, - endokrine bolesti
- nasljednost
- hipertenzija
- patologija jetre, bubrega, kardiovaskularnog i imunološkog sistema,
- period rađanja deteta,
- zloupotreba hrane sa visokim šećerom,
- hormonski tretman,
- nervno naprezanje
- povišen holesterol.
Patologija ima blage simptome koji najčešće prođu neopaženo:
- žeđ
- gubitak snage
- tromo stanje
- osjetljivost na virus i prehladu.
Da bi se dijagnosticirala bolest, radi se krvni test za glukozu. Alarmantni indikator biće nivo iznad 6,3 mmol / L.
Trudnice, ljudi s rođacima koji imaju dijabetes i ljudi skloni visokom šećeru u krvi, uzimaju test tolerancije na glukozu. Pokazatelji prvog ispitivanja su viši od 6,9 mmol / l, a drugog - ne više od 11,2 mmol / l, pokazuju tendenciju razvoja patologije.
Takvim ljudima treba ponavljati krvne pretrage svaka tri mjeseca. Za prevenciju morate biti pregledani svakih šest mjeseci.
Nakon dijagnoze bolesti, pacijentima se preporučuje izbjegavanje fizičkog i nervnog umora, povećanje fizičke aktivnosti, pridržavanje dijetalne prehrane i napuštanje ovisnosti o alkoholu i nikotinu.
Pridržavanje preventivnih mjera spriječit će napredovanje poremećaja metabolizma ugljikohidrata i spriječiti razvoj dijabetesa.
Gestacijski oblik tokom trudnoće
 Akumulacija glukoze u krvi pojavljuje se kod trudnica kao rezultat restrukturiranja hormonske pozadine i smanjenja tjelesne aktivnosti. Takva patologija može nestati sama od sebe nakon rođenja djeteta ili u budućnosti dovesti do razvoja dijabetesa.
Akumulacija glukoze u krvi pojavljuje se kod trudnica kao rezultat restrukturiranja hormonske pozadine i smanjenja tjelesne aktivnosti. Takva patologija može nestati sama od sebe nakon rođenja djeteta ili u budućnosti dovesti do razvoja dijabetesa.
Redovno praćenje šećera u krvi obavezno je tokom cijelog razdoblja gestacije. Gestacijski oblik bolesti može nepovoljno utjecati na trudnoću, zdravlje ploda i buduću majku.
Visoke razine šećera uzrokuju arterijsku hipertenziju u trudnica, što dovodi do pojave jakih edema, što, sa svoje strane, doprinosi razvoju hipoksije u plodu.
Nepopravljiva patologija povećava unos šećera u krv ploda, gdje doprinosi stvaranju masnih stanica. Kao rezultat toga, povećava se tjelesna masa djeteta i glava i ramena. U trudnica sa gestacijskim oblikom često se rađa veliki plod, koji dostiže više od 4 kg težine, što otežava proces porođaja i dovodi do ozljeda porođajnog kanala.
Neuspjeh metabolizma ugljikohidrata češće se opaža kod ove kategorije osoba:
- trudna sa nasljednom predispozicijom
- pune žene
- anamneza u trudnoći sa dijabetesom
- žene s policističnim jajnicima,
- žene koje imaju glukozu u mokraći
- pacijenti koji zloupotrebljavaju loše navike i vode neaktivni način života,
- trudnice s visokim krvnim pritiskom i bolesti kardiovaskularnog sustava,
- žene koje su u prošlosti imale višestruku trudnoću imale su veliku djecu ili plod s poremećajima u razvoju.
Video o gestacijskom dijabetesu:
Gestacijska terapija trebala bi se temeljiti na preporukama liječnika, redovnom praćenju šećera, razumnom povećanju tjelesne aktivnosti i prehrane. U budućnosti, takve žene moraju proći medicinski pregled jednom u šest mjeseci kako bi se spriječio nastanak dijabetesa.
Najčešći oblici dijabetesa
Među svim oblicima dijabetesa, tip 1 čini oko 7% svih slučajeva bolesti. Razlog povećanja šećera je uništavanje beta ćelija koje se nalaze u gušterači. Bolest brzo napreduje, na kraju bolesnikova proizvodnja inzulina potpuno prestaje. Šećer u krvi počinje rasti kada ne ostane više od 20% stanica. Ovaj oblik dijabetesa smatra se bolešću mladih jer se češće razvija u djece i adolescenata u razdoblju brzog rasta i sazrijevanja. Zbog niske učestalosti bolesti, nasljednost se slabo prati. Pacijenti nemaju vanjskih znakova po kojima bi se moglo posumnjati na sklonost dijabetesu tipa 1.
Sada postoje posebni testovi pomoću kojih možete otkriti genetsku predispoziciju za ovaj oblik dijabetesa. Povezana je s nekim genima HLA sistema - ljudskim antigenima leukocita. Nažalost, ovi testovi nisu našli praktičnu primjenu, jer ni znajući prisutnost opasnih gena, naučnici još uvijek ne mogu spriječiti uništavanje stanica.
Bolest tipa 1 obično se dijeli na 2 podtipa: autoimune i idiopatske:
- Autoimuni dijabetes izaziva ljudski imunitet. Tokom uništavanja ćelija i otprilike šest mjeseci nakon potpunog prestanka sinteze inzulina, u krvi se nalaze autoantitijela koja djeluju protiv stanica njihovog vlastitog tijela. U pravilu, vanjski faktori pokreću neadekvatni imunitet. Trenutno su identifikovane neke od njih: kozica, ospice, dio enterovirusa, infekcija CMV-om, kod djece mlađe od godine dana - kravlje mlijeko.
- Idiopatski dijabetes Češći je kod predstavnika azijske i negroidne rase. Klinička slika kod pacijenata je ista: ćelije gušterače takođe se brzo urušavaju, šećer raste, inzulin se smanjuje, ali antitela se ne mogu otkriti.
Velika većina dijabetičara (prema različitim procjenama od 85 do 95%) kojima je dijagnosticiran dijabetes tipa 2. Razvoj bolesti ovisi i o nasljednosti, a lako je pratiti: mnogi pacijenti imaju blisku rodbinu s dijabetesom. Smatra se da je urođeni defekt tendencija tkiva da gube osjetljivost na inzulin. Međutim, specifični geni odgovorni za predispoziciju za ovaj oblik dijabetesa još uvijek nisu uspostavljeni.
Vanjski faktori su mnogo važniji: starost (obično preko 40 godina), pretilost, slaba pokretljivost, neuravnotežena prehrana. Provoditi šećer u tkivo je teško. Ćelije gušterače u takvim uslovima primorane su da održavaju proizvodnju inzulina na stalno visokom nivou. Ako ne uspiju, glikemija se povećava. S vremenom proizvodnja inzulina počinje zaostajati, a tada volumen njegove sinteze postaje sve manji i manji.
Stopa uništenja beta ćelija kod dijabetesa tipa 2 je individualna: neki su pacijenti već 10 godina kasnije prisiljeni da ubrizgavaju inzulin, dok drugi proizvode vlastiti inzulin do kraja života. U klasifikaciji bolesti tipa 2 odrazila se ova okolnost: dijabetes melitus s prevladavanjem inzulinske rezistencije ili s pretežno oštećenom proizvodnjom inzulina.
Klasifikacija usvojena u Rusiji
Od 1999. godine u ruskoj medicini koriste međunarodno prihvaćenu klasifikaciju bolesti širom svijeta. Kodovi iz ove klasifikacije nalepljeni su u medicinskoj evidenciji, bolovanju, koriste se u računovodstvenim dokumentima, statističkom izvještavanju. Sada je na snazi deseta verzija klasifikacije - ICD-10. Sadrži 6 kodova za dijabetes:
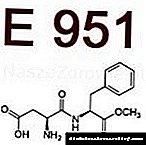
- E10 se dodjeljuje pacijentima s dijabetesom ovisnim o inzulinu, odnosno onima koji iz zdravstvenih razloga trebaju ubrizgati inzulin.U praksi ova kategorija uključuje dijabetes tipa 1.
- E11 je kod za dijabetes koji nije ovisan o inzulinu, odnosno dvije vrste. Čak i ako pacijent ima dugu bolest, sinteza inzulina je minimalna, a inzulin prima injekcijom, šifra bolesti se ne mijenja.
- E12 - ovoj kategoriji treba dodijeliti bolesnike kod kojih je dijabetes melitus uzrokovan osiromašenom prehranom. Veza između neuhranjenosti i dijabetesa trenutno je pod znakom sumnje, tako da se ova šifra ne primjenjuje.
- E13 - ostali oblici dijabetesa, rijetki Mody se nazivaju šifrom.
- E14 - dijabetes, čija vrsta nije definirana. Kôd se koristi kada je vrsta bolesti još uvijek u dvojbi, i liječenje treba započeti odmah.
- O24 je bolest koja se razvila tokom trudnoće (gestacijski dijabetes). Spada u posebnu kategoriju jer se šećer nakon rođenja normalizira.
Manji metabolički poremećaji koji se još ne mogu pripisati šećernoj bolesti kodiraju se kao R73.
Ta se klasifikacija dijabetesa počela primjenjivati u svijetu 1994. godine. Do danas je uveliko zastario. Bolest je otkrila nove tipove, pojavile su se modernije dijagnostičke metode. Sada WHO radi na novoj klasifikaciji ICD-11, prijelaz na njega očekuje se 2022. godine. Najvjerojatnije će se ažurirati struktura koda povezanih s dijabetesom. Izrazi „ovisni o insulinu“ i „neovisni o insulinu“ takođe će biti isključeni.
Klasifikacija WHO
Najrelevantnija klasifikacija sada je prema WHO 2017. Stvorena je 1999. godine, nakon čega je više puta revidirana.
| Tip | Podtipovi |
| 1 | Autoimune (ili imuno posredovane). |
| Idiopatski. | |
| 2 | Sa visokom otpornošću na inzulin. |
| Sa prevladavanjem oštećene sinteze inzulina. | |
| Ostale specifične vrste razvrstane su zbog uzroka dijabetesa. | Defekti u genima koji vode do poremećaja sinteze inzulina. Tu spadaju podtipovi Mody 1-6. |
| Oštećenja gena koji dovode do poremećaja insulina: disendokrinizam, Rabson-Mendenhall, sindromi Seip-Lawrence, A-tip inzulinske rezistencije itd. | |
| Bolesti gušterače: upala, novotvorine, traume, cistična fibroza itd. | |
| Endokrine bolesti. | |
| Ljekovite tvari, uglavnom hormoni. | |
| Infekcija: citomegalovirus, rubeola kod novorođenčadi. | |
| Patologije gena koji se često kombiniraju sa dijabetesom: Downov i Turnerov sindrom, porfirija itd. | |
| Gestacijski dijabetes | Podjela na podtipove nije data. |
U ovoj klasifikaciji dijabetes se ne tretira kao zasebna bolest, već kao sindrom. Visoki šećer se smatra jednom od manifestacija bilo koje patologije u tijelu, što je dovelo do poremećaja u proizvodnji ili djelovanju inzulina. Razlozi uključuju autoimuni proces, otpornost na inzulin, bolesti gušterače, genetske oštećenja.

Naučnici vjeruju da će se moderna klasifikacija promijeniti više nego jednom. Najvjerovatnije se transformiše pristup dijabetesu tipa 2. Više će se pažnje posvetiti takvim uzrocima kao što su gojaznost i način života. Klasifikacija dijabetesa tipa 1 će se takođe promijeniti. Na isti način na koji su izračunati geni odgovorni za Mody 1-6 tipove, otkrivat će se sve genske defekcije odgovorne za 1 vrstu bolesti. Kao rezultat toga, idiopatski podtip dijabetesa će nestati.
Ostala klasifikacija
Dijabetes tipa 2 se dalje dijeli na stupnjeve prema težini tijeka bolesti:
| Stepen | Karakteristika protoka | Opis |
| Ja | Lako | Šećer na post ne prelazi 8, tokom dana fluktuacije su minimalne, u mokraći nema šećera ili ga ima u malim količinama. Za normalizaciju glikemije dovoljna je dijeta. U toku ispitivanja se u blagom obliku zateknu komplikacije. |
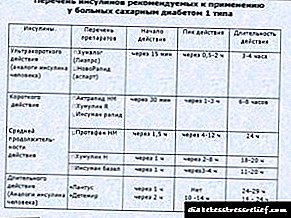
| II | Srednji razred | Šećer na glasu u rasponu od 8-14, nakon jela glikemija snažno raste. U mokraći se otkriva glukoza, moguća je ketoacidoza. Komplikacije se aktivno razvijaju. Za normalizaciju šećera potrebne su hipoglikemijske tablete ili inzulin u dozi do 40 jedinica. dnevno. |
| III | Teški | Šećer u krvi na glavi više od 14, u urinu - više od 40 g / l. Oralni lijekovi nisu dovoljni, potrebno je više od 60 jedinica. inzulin dnevno. |
Klasifikacija po fazi kompenzacije dijabetesa koristi se za procjenu uspjeha liječenja. Najprikladniji način da to učinite je upotreba testa glikiranog hemoglobina (HG), koji vam omogućava otkrivanje svih promjena na šećeru tijekom 3 mjeseca.
| Stepen naknade | GG nivo | Opis |
| naknada | manje od 6,5 | Pacijent se dobro osjeća, može voditi život zdrave osobe. |
| subkompenzacija | 6,5-7,5 | Tijekom navale šećera, pogoršava se nečije zdravlje, tijelo je osjetljivo na infekcije, ali nema ketoacidoze. |
| dekompenzacija | više od 7,5 | Moguća je stalna slabost, visok rizik od ketoacidoze, nagle fluktuacije šećera, dijabetička koma. |
Što je duže moguće zadržati dijabetes u fazi kompenzacije, manja je vjerovatnost da će se razviti nove komplikacije i napredovati postojeći. Na primjer, kod kompenziranog tipa 1, rizik od retinopatije je manji za 65%, neuropatije za 60%. Direktan odnos između nadoknade i komplikacija pronađen je kod 75% dijabetičara. Oko 20% sretnika rijetko dobije komplikacije s bilo kojom glikemijom, dok liječnici to pripisuju genetskim karakteristikama. U 5% pacijenata, komplikacije se razvijaju i kod kompenziranog dijabetesa.
Srednja stanja
Postoji neko intermedijarno stanje između normalnog stanja metabolizma ugljikohidrata i dijabetesa tipa 2, što se često naziva predijabetes. Dijabetes je hronična bolest koja se ne može izliječiti jednom zauvijek. Prediabetes je reverzibilno stanje. Ako započnete liječenje u ovoj fazi, u polovini slučajeva dijabetes se može spriječiti. Srednja stanja SZO uključuju:
- Oslabljena (smanjena) tolerancija na glukozu NTG se dijagnosticira ako šećer apsorbira sporije nego pacijent. Kontrolna analiza ovog stanja je test tolerancije na glukozu.
- Glikemija na tešče. Uz NGN, šećer će ujutro biti iznad normalnih vrijednosti, ali ispod granice koja omogućava dijagnozu dijabetesa. NTG se može otkriti uobičajenim testom glukoze na testu.
Ovi poremećaji nemaju simptome, dijagnoze se postavljaju samo rezultatima testova na šećer. Testovi se preporučuju osobama visokog rizika za bolest tipa 2. Čimbenici rizika uključuju pretilost, slabu nasljednost, starost, hipertenziju, slabu tjelesnu aktivnost, neuravnoteženu prehranu s viškom ugljikohidrata i masti.
Kriteriji za dijagnozu dijabetesa
SZO preporučio kriterijume za dijagnozu dijabetesa:
 Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Dijabetes studiram već duži niz godina. Zastrašujuće je kad toliko ljudi umre, a još više postane invalid zbog dijabetesa.
Požurim da kažem dobre vesti - Endokrinološki istraživački centar Ruske akademije medicinskih nauka uspeo je da razvije lek koji u potpunosti leči dijabetes melitus. Trenutno se efikasnost ovog lijeka približava 98%.
Još jedna dobra vijest: Ministarstvo zdravlja osiguralo je usvajanje posebnog programa koji nadoknađuje visoku cijenu lijeka. U Rusiji dijabetičari do 18. maja (uključivo) možeš dobiti - Za samo 147 rubalja!
- Tipični simptomi: učestalo mokrenje, žeđ, česte infekcije, ketoacidoza + jedan test na šećer iznad granice dijabetesa. Trenutno prihvaćena granica: šećer na prazan stomak iznad 7, nakon jela iznad 11,1 mmol / l.
- Simptomi su odsutni, ali postoje podaci iz dva testa iznad norme, uzetih u različito vrijeme.
Norma za zdravu osobu su rezultati analize do 6,1 na prazan stomak, do 7,8 nakon jela. Ako su dobiveni podaci iznad normalnih, ali ispod granice za dijabetes, pacijentu je dijagnosticiran predijabetes. Ako je šećer počeo rasti od 2. tromjesečja trudnoće i kreće se u rasponu od 6,1 do 7 na prazan stomak, iznad 10 nakon obroka, dijagnosticira se gestacijski dijabetes.
Za razlikovanje tipova 1 i 2, uvode se dodatni kriteriji:
| Kriterij | Tip | |
| 1 | 2 | |
| Insulin i c-peptid | Ispod norme postoji tendencija daljeg pada. | Normalno ili iznad normalnog. |
| Autoantitijela | Ima u krvi 80-90% pacijenata. | Su odsutni. |
| Reakcija na oralne hipoglikemijske lekove | Neučinkovit. | Dobro smanjuju šećer pod uslovom da nema ketoacidoze. |
U nekim slučajevima ovi kriteriji nisu dovoljni i liječnici im moraju usisati mozak prije nego što postave tačnu dijagnozu i propisuju optimalni tretman. Za dijabetes karakterizira stalno povećanje incidencije. Ovaj trend je posebno uočljiv u poslednjih 20 godina. Štoviše, klasifikacija vrste dijabetesa postaje sve teža.
Prethodno se automatski vjerovalo da mladi mogu imati samo 1 vrstu bolesti, a odrasli nakon 40 - 2 tipa. Sada se struktura incidencija ozbiljno promijenila. Mnogi pacijenti s visokim šećerom u dobi od 20 do 40 godina imaju znakove tipa 2. Na primjer, u Sjedinjenim Državama tokom posljednjih 8 godina u ovoj dobnoj skupini počele su dijagnosticirati tip 2 na 21% češće. Postoje slučajevi postavljanja ove dijagnoze kod djece. Sličan trend je karakterističan za sve razvijene zemlje, odnosno postoji jasan podmlađivanje dijabetesa.
Decu i mlade karakterizira brži razvoj dijabetesa. U odraslih prođe prosječno 10 godina između početka NTG-a i početka dijabetesa, a kod mladih oko 2,5. Štoviše, 20% ima jasno miješan oblik dijabetesa, s obzirom da se njihova bolest razvija relativno sporo, ali je moguće otkriti autoantitijela svojstvena tipu 1 u krvi.
"Čisti" dijabetes tipa 1, naprotiv, stariji je. Ranije je otkriven do 35-40 godina. Sada postoje slučajevi dijagnoze i do 50 godine. Takav očigledan znak kao što je pretilost, ne olakšava određivanje vrste. Prije toga, njegovom prisutnošću ili odsutnošću, bilo je moguće odrediti vrstu dijabetesa s velikom preciznošću. Sada je prekomjerna težina kod ljudi mnogo češća, pa liječnici obraćaju pažnju samo na odsustvo gojaznosti: ako je težina normalna, dijabetes tipa 2 dovodi se u pitanje.
Tipične komplikacije
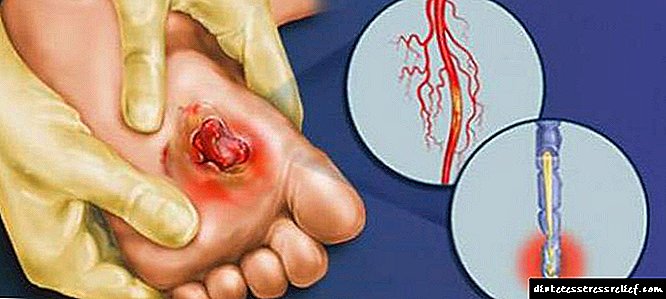
Glavni uzrok komplikacija su procesi glikacije koji nastaju u tkivima pri interakciji s visokim šećerom u krvi. Proteini su čvrsto vezani za molekulu glukoze, kao rezultat, ćelije ne mogu da obavljaju svoje funkcije. Zidovi krvnih žila koji direktno dolaze u kontakt sa šećerom osjetljiviji su na glikaciju. U tom slučaju dijabetičar razvija angiopatije različitih nivoa.
Poremećaji u velikim žilama s dijabetesom prijete kardiovaskularnim bolestima. Mikroangiopatije dovode do kršenja opskrbe krvlju tkivima udaljenim od srca, obično pate stopala pacijenta. Oni utječu i na stanje bubrega, koji filtriraju šećer iz krvi svakog trenutka i skloni su uklanjanju u urinu.
Zbog glikacije hemoglobina poremećen je dotok kisika tkivima. U težim slučajevima do 20% hemoglobina prestane djelovati. Višak šećera u obliku sorbitola se taloži u ćelijama, zbog čega se u njima mijenja osmotski pritisak, tkiva nabubre. Akumulacije sorbitola u nervnim tkivima, mrežnici i leći su posebno opasne.
Obavezno naučite! Mislite li da je cjeloživotna primjena tableta i inzulina jedini način da se šećer drži pod kontrolom? Nije istina! To možete sami potvrditi počevši s korištenjem. čitaj dalje >>

 E10 kod (insulin je obavezan)
E10 kod (insulin je obavezan) (dnevno se pije više od 20 litara) (više od 25 litara dnevno),
(dnevno se pije više od 20 litara) (više od 25 litara dnevno), ,
,