Komplikacije nakon inzulinske pumpe kod dijabetesa

Inzulinska pumpa Medicinski uređaj za primjenu inzulina u liječenju dijabetes melitusa, također poznat kao kontinuirana terapija potkožnog inzulina. Uređaj uključuje:
- sama pumpa (sa kontrolama, modulom za obradu i baterijama)
- zamjenski spremnik inzulina (unutar pumpe)
- izmjenjivi infuzijski set koji uključuje kanilo za supkutanu primjenu i sustav epruveta za povezivanje rezervoara s kanilom.
Inzulinska pumpa je alternativa višestrukim dnevnim ubrizgavanjima inzulinskom špricom ili inzulinskom olovkom i omogućava intenzivnu insulinsku terapiju kada se koristi u kombinaciji sa nadzorom glukoze i brojenjem ugljenih hidrata.
Doziranje
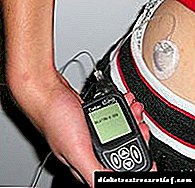
Da biste koristili inzulinsku pumpu, prvo morate napuniti rezervoar inzulinom. Neke pumpe koriste napunjene patrone za jednokratnu upotrebu koje se zamjenjuju nakon praznjenja. Međutim, u većini slučajeva pacijent sam puni rezervoar inzulinom koji je propisan korisniku (obično Apidra, Humalog ili Novorapid).
- Otvorite novi (sterilni) prazni rezervoar.
- Izvadite klip.
- Umetnite iglu u ampulu sa inzulinom.
- Umetnite zrak iz rezervoara u ampulu kako biste izbjegli usisavanje u ampuli pri uzimanju inzulina.
- Umetnite inzulin u rezervoar klipom, a zatim uklonite iglu.
- Iz rezervoara istisnite mjehuriće zraka, zatim uklonite klip.
- Spojite rezervoar na cijev za infuziju.
- Ugradite sastavljenu jedinicu u pumpu i napunite epruvetu (potisnite inzulin i (ako je dostupan) vazdušne mehuriće kroz cev). U tom slučaju pumpu morate isključiti od osobe kako bi se izbjeglo slučajno snabdijevanje inzulinom.
- Spojite se na mjesto ubrizgavanja (i napunite kanilo ako je ubačen novi kit).
Doziranje
Inzulinska pumpa ne koristi inzulin s produženim djelovanjem. Kao bazni inzulin koristi se inzulin kratkog ili ultra kratkog djelovanja.
Inzulinska pumpa isporučuje jednu vrstu kratkog ili ultra kratkog insulina na dva načina:
- bolus - doza koja se daje hrani ili za popravljanje visokog nivoa glukoze u krvi.
- bazna doza se daje kontinuirano s podesivom bazalnom razinom kako bi se osigurale potrebe za inzulinom između obroka i noći.
Ketoacidoza
Važna komplikacija terapije insulinskim pumpom je visoki rizik razvoja ketoacidoze u slučaju neuspjeha davanja inzulina. To je zbog činjenice da pumpa isporučuje male količine inzulina u bazalnom režimu, a nema i produženog inzulina.
Kao rezultat toga, u potkožnoj masti postoji samo mala opskrba (depo) inzulina. Najčešće se to događa zbog nedovoljno učestalog mjerenja glukoze u krvi ili zbog dugotrajne upotrebe infuzijskog sistema. Redovno mjerenje glukoze u krvi omogućit će vam da otkrijete povećanje njegove razine ranije, i imat ćete vremena da spriječite pojavu ketona.
Dužom upotrebom infuzijskog sistema inzulin u njemu može izgubiti svoja svojstva, što dovodi do kršenja njegove opskrbe (začepljenja) kroz cijev ili kanilo ispod kože. Također, produljena upotreba infuzijskog sustava može dovesti do razvoja upale na mjestu ugradnje kanile, što narušava apsorpciju inzulina s ovog mjesta i pogoršava njegov učinak.
Tabela 1. Uzroci neobjašnjivog povećanja glukoze u krvi i pojave ketona

Koliko se brzo mogu pojaviti ketoni kada dođe do kršenja isporuke inzulina?
Budući da analozi inzulina imaju kraće trajanje djelovanja u odnosu na ljudski inzulin kratkog djelovanja, problemi s isporukom inzulina dovode do bržeg pojavljivanja ketona u krvi prilikom upotrebe analoga inzulina. Kada se koriste analozi inzulina kratkog djelovanja, porast ketona započinje ranije za otprilike 1,5-2 sata.
Nakon kršenja opskrbe inzulinom, nivo ketona raste dovoljno brzo. Onemogućavanje pumpe na 5 sati dovodi do značajnog povećanja ketona nakon 2 sata, a nakon 5 sati njihova razina gotovo doseže vrijednosti koje odgovaraju ketoacidozi.

Slika 1. Povećanje nivoa ketona (beta-hidroksibutirata) u krvi nakon isključivanja pumpe za 5 sati
Određivanje ketona
Kada koristite inzulinsku pumpu, određivanje ketona pomaže u prepoznavanju nedostatka inzulina u krvi, kao i odabiru daljnjih radnji. Mnogi i dalje koriste test trake za određivanje ketona u urinu. Međutim, sada možete kupiti glukometre koji mjere ketone u krvi. Oni mjere drugu vrstu ketona, betahidroksibutirata, a kad mjerite ketone u mokraći, mjerite acetoacetat.
Mjerenje ketona u krvi omogućava vam da ranije identificirate probleme s isporukom inzulina i poduzmete mjere za sprečavanje ketoacidoze!
Ketoni se najbolje mjere u krvi, jer se u mokraći njihova razina kasnije mijenja i mogu se pojaviti kada je nivo ketona u krvi već dovoljno visok. Vrijeme kroz koje se može utvrditi ketoza u određivanju ketona u urinu primjetno je duže nego u određivanju ketona u krvi. Kada vidite ketone u urinu, ne možete tačno reći kada su se formirali.
Ketoni u urinu mogu se otkriti čak i više od 24 sata nakon epizode ketoacidoze. Određivanje ketona u krvi kod ljudi koji koriste inzulinsku pumpu može biti posebno korisno jer će pomoći u ranijem otkrivanju problema sa primjenom inzulina, spriječiti razvoj ketoacidoze ili započeti liječenje.
Tabela 2. Kako procijeniti rezultate?

Povećana razina glukoze u krvi veća od 15 mmol / L i pojava ketona u krvi (> 0,5 mmol / L) ili urinu (++ ili +++) ukazuje na nedostatak inzulina u tijelu. Ovo može biti posljedica oštećenja ispumpavanja inzulina ili povećane potrebe za inzulinom, na primjer zbog bolesti ili stresa. U tom slučaju morate unijeti bolus za korekciju insulina pomoću olovke za špriceve.
Ne preporučuje se upotreba pumpe, jer ne možete biti sasvim sigurni da radi. Nakon toga treba pažljivo provjeriti pumpicu, infuzijski set i kanilo. Isključite cijev za infuzijski sustav iz kanile i uđite (pumpa mora biti odspojena iz tijela!) Nekoliko jedinica inzulina sa standardnim bolusom.
Iz epruvete bi se odmah trebao pojaviti inzulin. Ako se inzulin ne isporučuje ili se hrani sporo, to znači potpunu ili djelomičnu blokadu epruvete. Zamenite kompletni infuzijski set (kanilu i tubulu). Provjerite ima li znakova upale ili curenja inzulina na mjestu kanile.
Neke kanile imaju posebne „prozore“ u kojima se vidi deo igle, pogledajte ima li krvi u njoj. Ako se insulin dobro hrani kroz epruvetu, zamijenite samo kanilu. Ako se pojave ketoni, pijte više tekućine, ubrizgavajte više inzulina i konzultirajte liječnika ako je potrebno. Ako je glukoza u krvi manja od 10 mmol / L i ima ketona, potrebno je piti tekućinu koja sadrži glukozu i ubrizgati dodatni inzulin.

Slika 2. Šta učiniti sa neobjašnjivim povećanjem glukoze u krvi?
Prevencija ketona tokom dužeg isključivanja pumpe
U slučaju opasnosti od ketona (na primjer, potrebe za produženim isključivanjem pumpe tijekom vježbanja ili tijekom odmora na moru), može se dati dodatna injekcija produženog inzulina. Bit će dovoljno davati inzulin s produljenim djelovanjem, otprilike 30% dnevne bazne doze.
I.I. Dedov, V.A. Peterkova, T.L. Kuraeva D.N. Laptev
Kako funkcionira inzulinska pumpa
Moderna inzulinska pumpa je lagani uređaj veličine dozera. Inzulin ulazi u tijelo dijabetičara kroz sustav fleksibilnih tankih crijeva (kateter koji završava u kanili). Povezuju rezervoar s inzulinom unutar pumpe s potkožnom masnoćom. Rezervoar i kateter insulina zajedno nazivaju "infuzijskim sistemom". Pacijent bi ga trebao mijenjati svaka 3 dana. Kada se mijenja infuzijski sistem, mjesto primjene inzulina mijenja se svaki put. Plastična kanila (ne igla!) Postavlja se ispod kože u ista područja gdje se inzulin obično ubrizgava štrcaljkom. Ovo je trbuh, kukovi, stražnjica i ramena.
Pumpa obično ubrizgava kožu analog kratkog dejstva inzulina (Humalog, NovoRapid ili Apidra). Manje se često koristi humani inzulin kratkog djelovanja. Inzulin se daje u vrlo malim dozama, u 0,025-0,100 jedinica svaki put, ovisno o modelu pumpe. To se događa zadanom brzinom. Na primjer, brzinom od 0,60 PIECES na sat pumpa će administrirati 0,05 PIECES inzulina svakih 5 minuta ili 0,025 PIECES svakih 150 sekundi.
Inzulinska pumpa maksimalno oponaša pankreas zdrave osobe. To znači da ona daje inzulin u dva načina: bazalnom i bolusnom. Pročitajte više u članku „Sheme terapije insulinskom masom“. Kao što znate, u različito doba dana, gušterača izlučuje bazalni inzulin različitim brzinama. Moderne insulinske pumpe omogućuju vam programiranje brzine primjene bazalnog inzulina, a ona se može promijeniti na rasporedu svakih pola sata. Ispada da u različito doba dana „pozadinski“ inzulin ulazi u krv različitom brzinom. Prije obroka, svaki put se daje bolna doza inzulina. To pacijent radi ručno, tj. Ne automatski. Takođe, pacijent može pumpi dati „indikaciju“ za dodatnu primenu jedne doze inzulina ukoliko se šećer u krvi nakon merenja značajno poveća.
Njegove koristi za pacijenta
U liječenju dijabetesa pomoću inzulinske pumpe koristi se samo ultrazvučni analog kratkog djelovanja (Humalog, NovoRapid ili neki drugi). Prema tome, inzulin s produženim djelovanjem se ne koristi. Pumpa često daje otopinu u krv, ali u malim dozama, a zahvaljujući tome inzulin se apsorbira gotovo trenutno.

Kod dijabetičara često se javljaju fluktuacije šećera u krvi, jer se produljeni inzulin može apsorbirati različitim brzinama. Kad se koristi inzulinska pumpa, otklanja se ovaj problem i to je njegova glavna prednost. Jer se koristi samo „kratki“ inzulin, koji djeluje vrlo stabilno.
Ostale prednosti upotrebe inzulinske pumpe:
- Mali korak i velika mjerna tačnost. Korak bolne doze inzulina u modernim pumpama iznosi samo 0,1 PIECES. Podsjetimo da su olovke za štrcaljke - 0,5-1,0 komada. Brzina doziranja bazalnog inzulina može se promijeniti na 0,025-0,100 PIECES / sat.
- Broj probijanja kože smanjen je za 12-15 puta. Podsjetimo, infuzijski sistem inzulinske pumpe treba promijeniti 1 puta u 3 dana. A sa tradicionalnom insulinskom terapijom po intenziviranoj šemi, morate napraviti 4-5 injekcija dnevno.
- Inzulinska pumpa pomaže vam da izračunate bolusnu dozu inzulina. Da bi to učinili, dijabetičari moraju saznati i u program unijeti njihove pojedinačne parametre (koeficijent ugljikohidrata, osjetljivost na inzulin u različito doba dana, ciljna razina šećera u krvi). Sustav pomaže izračunati ispravnu dozu inzulinskog bolusa na temelju rezultata mjerenja glukoze u krvi prije jela i koliko ugljikohidrata planirate jesti.
- Posebne vrste bolusa. Inzulinska pumpa može se konfigurirati tako da se bolna doza inzulina ne primjenjuje odjednom, već se isteže tijekom vremena. Ovo je korisna osobina kada dijabetičar jede ugljene hidrate spore apsorpcije, kao i u slučaju duge gozbe.
- Kontinuirano praćenje glukoze u krvi u realnom vremenu. Ako je šećer u krvi izvan raspona - inzulinska pumpa upozorava pacijenta. Najnoviji „napredni“ modeli mogu samostalno mijenjati brzinu davanja inzulina radi normalizacije šećera u krvi. Konkretno, oni isključuju protok inzulina tokom hipoglikemije.
- Pohrana dnevnika podataka, prijenos na računalo za obradu i analizu. Većina inzulinskih pumpi pohranjuje u svoj memorijski zapis podataka posljednjih 1-6 mjeseci. Ovaj podatak govori o tome koje su doze inzulina ubrizgane i koja je bila razina glukoze u krvi. Prikladno je analizirati ove podatke kako za samog pacijenta tako i za njegovog lekara.
Terapija pumpanjem insulina: indikacije
Sljedeće indikacije razlikuju se za prijelaz na terapiju insulinskim pumpama:
- želja samog pacijenta
- nije moguće postići dobru kompenzaciju za dijabetes (indeks glikoliranog hemoglobina se zadržava iznad 7,0%, kod djece iznad 7,5%),
- nivo glukoze u pacijentovoj krvi često i značajno varira,
- česte su manifestacije hipoglikemije, uključujući teške, kao i noću,
- fenomen jutarnje zore
- inzulin različitih dana utječe na pacijenta na različite načine (izražena varijabilnost djelovanja inzulina),
- Inzulinska pumpa preporučuje se upotreba tokom planiranja trudnoće, kada je u tijeku, tokom porođaja i u periodu porođaja,
- dječja dob - u SAD-u otprilike 80% djece s dijabetesom koristi inzulinske pumpe, u Europi - oko 70%,
- ostale indikacije.
Terapija insulina na bazi pumpe teoretski je pogodna za sve bolesnike sa dijabetesom kojima treba inzulin. Uključujući, s autoimunim dijabetesom s kasnim početkom i s monogenim oblicima dijabetesa. Ali postoje kontraindikacije za upotrebu inzulinske pumpe.
Kontraindikacije
Moderne inzulinske pumpe dizajnirane su tako da pacijentima olakšavaju programiranje i upotrebu. Međutim, terapija insulinom na bazi pumpe zahtijeva aktivno sudjelovanje pacijenta u njihovom liječenju. Inzulinska pumpa se ne smije koristiti u slučajevima kada takvo sudjelovanje nije moguće.
Terapija insulinom na bazi pumpi povećava pacijentov rizik od hiperglikemije (snažnog povećanja šećera u krvi) i razvoja dijabetičke ketoacidoze. Jer kod upotrebe inzulinske pumpe u krvi dijabetičara, ne postoji produženi inzulin. Ako iznenada prestane opskrba kratkim inzulinom, tada se mogu pojaviti teške komplikacije nakon 4 sata.
Kontraindikacije za terapiju inzulinom s pumpom su situacije u kojima pacijent ne može ili ne želi naučiti taktiku intenzivnog liječenja dijabetesa, tj. Vještine samokontrole glukoze u krvi, brojanja ugljikohidrata prema sustavu jedinica hljeba, planiranja fizičke aktivnosti, izračunavanja doza bolusnog inzulina.
Pumpna inzulinska terapija se ne koristi pacijentima koji imaju mentalne bolesti koje mogu dovesti do neadekvatnog rukovanja uređajem. Ako kod dijabetičara postoji vidljivo smanjenje vida, tada će imati problema s prepoznavanjem natpisa na ekranu inzulinske pumpe.
U početnom periodu terapije insulinskim pumpama neophodan je stalan medicinski nadzor. Ako se to ne može osigurati, prelazak na insulinsku terapiju na bazi pumpe treba odgoditi „do boljih vremena“.
Kako odabrati inzulinsku pumpu
Na šta morate obratiti pažnju prilikom izbora insulinske pumpe:
- Zapremina rezervoara. Da li drži dovoljno inzulina 3 dana? Podsjetite da se infuzijski set mora mijenjati najmanje jednom u 3 dana.
- Da li je prikladno čitati slova i brojeve sa ekrana? Je li svjetlina i kontrast dobra?
- Doziranje bolusnog inzulina. Obratite pažnju na minimalne i maksimalne doze bolusnog inzulina. Jesu li za vas? To se posebno odnosi na djecu koja zahtijevaju vrlo male doze.
- Ugrađeni kalkulator. Da li vam inzulinska pumpa omogućava upotrebu osobnih kvota? Ovo je faktor osjetljivosti na inzulin, koeficijent ugljikohidrata, trajanje djelovanja inzulina, ciljanu razinu glukoze u krvi.Da li je tačnost ovih koeficijenata dovoljna? Zar ne bi trebali biti previše okrugli?
- Alarm Možete li čuti alarm ili vibrirati ako se pokrenu problemi?
- Otporan na vodu. Trebate li pumpu koja će biti potpuno vodootporna?
- Interakcija s drugim uređajima. Postoje inzulinske pumpe koje mogu samostalno komunicirati s glukometrima i uređaji za stalno praćenje glukoze u krvi. Treba li ti jedan?
- Je li pogodno nositi pumpu u svakodnevnom životu?
Proračun doze inzulina za pumpnu terapiju inzulinom
Podsjetimo da su lijekovi izbora za terapiju inzulinom s pumpom danas ultrazločni analozi inzulina. U pravilu koristite Humalog. Razmotrite pravila za izračunavanje doza inzulina za primjenu s pumpicom u bazalnom (pozadinskom) i bolus režimu.
Kojom stopom davanja inzulina po početnoj vrijednosti? Da biste to izračunali, morate znati koje doze inzulina je pacijent primio prije upotrebe pumpe. Ukupnu dnevnu dozu inzulina treba smanjiti za 20%. Ponekad se smanjuje čak i za 25-30%. Kod ispumpavanja inzulinske terapije u bazalnom režimu daje se oko 50% dnevne doze inzulina.

Razmotrimo primjer. Pacijent je primao 55 jedinica inzulina dnevno u režimu višestrukih injekcija. Nakon prelaska na inzulinsku pumpu trebao bi primati 55 jedinica x 0,8 = 44 jedinice inzulina dnevno. Bazalna doza inzulina je polovina ukupnog dnevnog unosa, tj. 22 jedinice. Početna stopa primjene bazalnog inzulina iznosit će 22 U / 24 sata = 0,9 U / sat.
Prvo, pumpa se podešava tako da protok baznog inzulina bude isti tokom dana. Tada oni mijenjaju ovu brzinu danju i noću, prema rezultatima višestrukih mjerenja nivoa glukoze u krvi. Svaki put se preporučuje promjena brzine primjene bazalnog inzulina za ne više od 10%.
Brzina isporuke inzulina u krv noću bira se prema rezultatima kontrole šećera u krvi prije spavanja, nakon buđenja i usred noći. Brzina primjene bazalnog inzulina tokom dana regulirana je rezultatima samokontrole glukoze u krvi u uvjetima preskakanja obroka.
Doziranje bolusnog inzulina koji će se isporučivati iz pumpe u krvotok prije obroka pacijent ručno programira svaki put. Pravila za njegovo izračunavanje ista su kao i kod intenzivirane inzulinske terapije injekcijama. Reference, izračunavanje doze inzulina, objašnjavaju se vrlo detaljno.
Inzulinske pumpe su smjer u kojem nas svakodnevno očekuju ozbiljne vijesti. Jer u tijeku je razvoj inzulinske pumpe koja će djelovati autonomno, poput pravog gušterače. Kad se takav uređaj pokaže, to će biti revolucija u liječenju dijabetesa, iste razmjere kao i pojava glukometra. Ako želite odmah znati, pretplatite se na naš newsletter.
Nedostaci liječenja dijabetesa pomoću inzulinske pumpe
Manji nedostatak inzulinske pumpe kod dijabetesa:
- Početni trošak pumpe je veoma značajan.
- Trošak zaliha je puno veći nego ako koristite inzulinske šprice.
- Pumpe nisu baš pouzdane, opskrba dijabetesom inzulinom često je prekinuta zbog tehničkih problema. To bi mogao biti softverski kvar, kristalizacija inzulina, izlijevanje kanile iz kože i drugi uobičajeni problemi.
- Zbog nepouzdanosti inzulinskih pumpi, noćna ketoacidoza kod pacijenata s dijabetesom tipa 1 koji ih koriste događa se češće nego kod onih koji ubrizgavaju inzulin štrcaljkama.
- Mnogima se ne sviđa ideja da će im se kanila i epruvete neprestano isticati u stomaku. Bolje je da se rehabilituje tehnika bezbolne injekcije inzulinskom špricom.
- Mesta potkožnih kanila često su zaražena. Postoje čak i apscesi zbog kojih je potrebna hirurška intervencija.
- Proizvođači izjavljuju „visoku točnost doziranja“, ali iz nekog razloga se teška hipoglikemija javlja kod korisnika inzulinskih pumpi vrlo često. Vjerovatno zbog mehaničkih kvarova na dozirnim sustavima.
- Korisnici inzulinske pumpe imaju problema kada pokušavaju spavati, tuširati se, plivati ili imati seks.
Kritične mane
Među prednostima inzulinskih pumpi navedeno je da imaju korak prikupljanja bolusne doze inzulina - samo 0,1 jedinica. Problem je u tome što se ova doza daje najmanje jednom na sat! Tako, minimalna bazalna doza inzulina iznosi 2,4 jedinice dnevno. Za djecu sa dijabetesom tipa 1 to je previše. Za odrasle bolesnike s dijabetesom koji slijede dijetu s niskim udjelom ugljikohidrata također može biti puno.

Pretpostavimo da je vaša dnevna potreba za bazalnim insulinom 6 jedinica. Koristeći inzulinsku pumpu s postavljenim korakom od 0,1 PIECES, morat ćete primijeniti bazni inzulin 4,8 PIECES dnevno ili 7,2 PIECES dnevno. To će rezultirati nedostatkom ili poprsjem. Postoje moderni modeli koji imaju postavljenu visinu od 0,025 jedinica. Oni ovaj problem rješavaju za odrasle, ali ne i za malu djecu koja se liječe od dijabetesa tipa 1.
S vremenom se na mjestima stalne injekcije potkožne kanile formiraju šavovi (fibroza). To se događa svim dijabetičarima koji insulinsku pumpu koriste 7 godina ili duže. Takvi šavovi ne samo da nisu estetski ugodni, već smanjuju apsorpciju inzulina. Nakon toga, inzulin djeluje nepredvidivo, pa čak i njegove velike doze ne mogu vratiti šećer u krvi u normalu. Probleme liječenja dijabetesa koje uspješno rješavamo pomoću metode malih opterećenja pomoću inzulinske pumpe ne možemo riješiti na bilo koji način.
Pumpna inzulinska terapija: zaključci
Ako slijedite program liječenja dijabetesa tipa 1 ili program liječenja dijabetesa tipa 2 i slijedite dijetu s niskim ugljikohidratima, tada inzulinska pumpa ne omogućuje bolju kontrolu šećera u krvi nego korištenje špriceva. To će se nastaviti sve dok pumpa ne nauči mjeriti šećer u krvi kod dijabetičara i automatski ne prilagodi dozu inzulina na osnovu rezultata tih mjerenja. Do ovog trenutka, ne preporučujemo upotrebu inzulinskih pumpi, uključujući i djecu, iz gore navedenih razloga.
Prebacite dijete sa dijabetesom tipa 1 na dijetu koja sadrži malo ugljikohidrata čim prestanete dojiti. Pokušajte ga naterati da na razigran način savlada tehniku bezbolnih ubrizgavanja inzulina.