Liječenje jetre za dijabetes: Masna hepatoza

Hepatoza je bolest jetre koja se zasniva na metaboličkim poremećajima u ćelijama jetre (hepatocitima) i razvoju distrofičnih promjena u stanicama jetre. U ovom slučaju pacijenti možda neće osjetiti bilo kakve izražene promjene u ukupnom zdravlju. Međutim, s vremenom se neliječena hepatoza može pretvoriti u ozbiljnije oštećenje jetre - ciroza.
O uzrocima bolesti, manifestacijama hepatoze, njenom liječenju i prevenciji razvoja pročitajte dalje u našem članku.
Pročitajte ovaj članak
Zašto se hepatoza razvija kod dijabetesa
Jetra je aktivni sudionik u metabolizmu masti, proteina, ugljikohidrata. Čuva glavni izvor energije - glikogen, a takođe formira nove molekule glukoze. Kod šećerne bolesti uslijed nedostatka inzulina, a posebno zbog otpornosti na njega (inzulinska rezistencija), fiziološke reakcije se mijenjaju:
- smanjuje se brzina sinteze glikogena
- višak masnoće se nakuplja u ćelijama jetre,
- jetre povećava proizvodnju ugljikohidrata i masti
- eliminacija lipidnih kompleksa usporava.
Predisponirajući faktori oštećenja jetre kod dijabetičara mogu biti:
- gojaznost
- konzumiranje alkohola
- infekcije
- povrede
- trovanje
- višak masti i ugljikohidrata u prehrani,
- zadebljanje žuči kod bolesti žučnih puteva,
- autoimuni upalni procesi,
- upotreba lijekova
- kršenje procesa apsorpcije u crijevima,
- operacije na probavnom sistemu.
A ovdje je više o liječenju dijabetičke neuropatije.
Simptomi masne hepatoze jetre
Do ozbiljnih strukturnih promjena dolazi unutar jetre tijekom hepatoze: broj radnih stanica se smanjuje, tkivo se postepeno pretvara u masno tkivo, vezivno tkivo (ožiljak) vlakna klijaju. Kliničke manifestacije ovog procesa ostaju izbrisane, postoje oblici asimptomatskog tečaja ili pokazuju nespecifične znakove:
- žutost kože i sklera očiju,
- težina u hipohondrijumu sa desne strane,
- mučnina
- loš ukus u ustima
- crvenilo dlanova
- svrbež kože
- paukaste vene, precizno krvare na koži,
- umor,
- naizmenični proliv i zatvor,
- nejasan, umjeren bol u gornjem dijelu trbuha.
Zbog otpornosti na inzulin, većina pacijenata ima pretilost, potamnjenje kožnih nabora. Kada je zahvaćen veliki dio jetre, pacijenti često imaju nesvjestice, a njihov krvni tlak se smanjuje. To se događa zbog ulaska biološki aktivnih spojeva u krv iz uništenih stanica.
Uz dekompenzirani tijek dijabetes melitusa, česte pojave ketoacidoze (nakupljanje toksičnih ketonskih tijela u krvi), hepatoza prelazi u cirozu jetre s nedovoljnom funkcijom.
Dijagnostika
Kada pregleda pacijenta, lekar može posumnjati na prisustvo hepatoze prema sledećim kriterijumima:
- uvećana jetra
- žutost kože
- gojaznost.
To služi kao razlog za upućivanje na dodatno ispitivanje. U toku se otkrivaju takvi znakovi (pretragom krvi):
- uništavanje ćelija jetre - porast ALT, AST aktivnosti do 4 puta, AST / ALT indeks je ispod jedinstva,
- stagnacija žuči - povećana alkalna fosfataza, direktni bilirubin,
- kršenje metabolizma željeza - povećanje transferrina i feritina,
- karakteristično za dijabetes - povećana glukoza, glikovani hemoglobin, holesterol i trigliceridi,
- promjene u sistemu koagulacije - smanjenje trombocita, povećanje vremena protrombina,
- odstupanja od norme sastava proteina - smanjenje albumina i povećanje globulina.
Laboratorijski parametri jetre kod nekih bolesnika su u normalnim granicama, što ne isključuje hepatozu. Da bi se otkrio virusni hepatitis neophodan je krvni test na antitijela, citomegalovirusnu infekciju, Epstein-Barr.
Da biste proučili strukturu jetrenog tkiva:
- Ultrazvuk - informativan samo kod oštećenja na više od 35% organa,
- MRI - omogućava vam prepoznavanje promjena u početnoj fazi,
- scintigrafija - neujednačena distribucija radioizotopa, povećanje veličine.
Liječenje pacijenta s hepatozom kod dijabetesa
Bez obzira na stupanj oštećenja jetre, propisana je dijetska hrana. U blagim oblicima bolesti može biti jedini terapeutski faktor. Ako se otkrije porast aktivnosti enzima i opsežne promjene jetre, dijeta se nadopunjuje lijekovima.
Klinička ishrana uključuje:
- ograničenje holesterola, životinjskih masnoća - zabrana masne svinjetine, jagnjetine, poluproizvoda, kradnih proizvoda, kobasica, konzervirane hrane, jake slanine,
- obogaćivanje prehrane lako probavljivim vlaknima - cvjetača, tikvice, brokoli, heljda i zobena kaša, nezaslađene bobice i voće,
- potpuno odbacivanje alkohola,
- frakcijska prehrana u malim obrocima,
- osiguranje dovoljnog unosa proteina - kuhana riba, 5% skuta, nemasno fermentirano mlijeko, pileća prsa,
- prevencija opstipacije - u nedostatku edema najmanje 2 litre čiste vode dnevno, jela od bundeve, laksativno bilje (dekocije lišća senne, kora heljde),
- zabrana pržene, začinjene, slane hrane, kupljenih umaka,
- Isparavanje ili kuhanje u vodi.
Preporučuje se na jelovniku smanjiti jela pripremljena od proizvoda koji iritiraju crijeva i žučni trakt - rotkvica, rotkvica, mahunarke, ječam i kukuruzni zdrob, svježi kupus, patlidžan, paradajz.
Da bi poboljšali osjetljivost jetre na inzulin potrebno je smanjiti višak tjelesne težine. Za to dijabetičari trebaju strogo birati hranu s niskim glikemijskim indeksom, izračunati unos kalorija i provoditi dan posta jednom tjedno.
Tempo gubitka kilograma trebao bi biti oko 500 g tjedno, jer brže smanjenje tjelesne težine povećava nakupljanje masti u ćelijama jetre, potiče stvaranje kamenja u žučnom mjehuru. Da bi poboljšali sagorijevanje masnih kiselina koriste se redovne fizičke aktivnosti dnevno od najmanje 30 minuta..
Preduvjet za efikasnu terapiju je normalizacija šećera u krvi. Kod bolesti tipa 1 potrebna je revizija režima terapije inzulinom, a s drugom se koriste metformin (Siofor, Glucofage), Pioglar. Za liječenje hepatoze kod dijabetesa naznačene su sljedeće skupine lijekova:
- lipotropni - olakšava uklanjanje masnoće iz jetre folne kiseline, Thiogamma, Espa-lipon, Essential, vitamin B12, B6,
- snižavanje holesterola (kratak kurs) - Atokor, Krestor, nikotinamid,
- hepatoprotektori - Hepabene, Thiotriazolin, Taurine.
Uz istovremene vaskularne poremećaje preporučuju se inhibitori enzima Trental i angiotenzina (Kapoten, Prestarium). Bilo koja terapija lijekovima provodi se pod kontrolom razine jetrenih enzima. Za dijabetičare koji pate od ovisnosti o alkoholu, liječenje drogom, rješavanje ovisnosti smatra se prioritetom.
I ovdje je više o hipoglikemiji kod dijabetesa.
Hepatoza kod šećerne bolesti nastaje zbog viška glukoze, masti u krvi i kršenja reakcije ćelija jetre na inzulin. Manifestacije bolesti se brišu, simptomi mogu biti odsutni ili pacijenti imaju nespecifične pritužbe. Za otkrivanje bolesti propisuju se krvni testovi, ultrazvuk, MRI, scintigrafija. Liječenje uključuje dijetalnu prehranu, odbijanje alkohola, normalizaciju težine u pretilosti i lijekove.
Korisni video
Pogledajte video o hepatozi jetre kod dijabetesa:
Ako se utvrdi dijabetička neuropatija, liječenje se provodi pomoću nekoliko metoda: lijekovima i tabletama za ublažavanje boli, poboljšanju stanja donjih ekstremiteta, kao i masažom.
Hipoglikemija se javlja kod dijabetes melitusa barem jednom u 40% bolesnika. Važno je znati njegove znakove i uzroke kako biste pravovremeno započeli liječenje i provoditi profilaksu tipa 1 i 2. Noć je posebno opasna.
Ako pacijent istovremeno ima holecistitis i dijabetes, tada će morati preispitati dijetu, ako se prva bolest tek razvila. Razlozi njegove pojave leže u povećanom inzulinu, alkoholizmu i drugima. Ako se akutni kalkulični holecistitis razvio sa dijabetes melitusom, može biti potrebna operacija.
Invalidnost s dijabetesom se formira, daleko od svih pacijenata. Dajte mu, ako postoji problem sa samoposluživanjem, možete ga dobiti sa ograničenom pokretljivošću. Izvlačenje iz djece, čak i sa dijabetesom ovisnim o inzulinu, moguće je u dobi od 14 godina. Koja grupa i kada se registriraju?
U nekim slučajevima se djetetu vrši ultrazvuk gušterače. Za kvalitetnu studiju je važno izvesti pred-trening. Koje su norme i odstupanja?
Jaje ili piletina: dijabetes melitus ili masna hepatoza
Kao što bolest šećera može uzrokovati masnu hepatozu, tako i masne bolesti koje utječu na jetru mogu dovesti do dijabetesa. U prvom slučaju masna hepatoza naziva se dijabetičkom.
Dakle, kod bolesnika s teškim dijabetes melitusom koji ima hormonsku neravnotežu - nedostatak inzulina i višak glukagona, usporava se raspad glukoze, producira više masti. Posljedica ovih procesa je masna hepatoza jetre. Moderna medicina koristi nesporne činjenice koje dokazuju da je bolest masne jetre jedan od najozbiljnijih faktora rizika za nastanak dijabetesa tipa 2.
Bolest masne jetre Masna bolest jetre Simptomi i dijagnoza Samo dijagnoza dijabetičke masne hepatoze gotovo je nemoguća. Doista, zbog nedostatka živčanih završetaka, jetra ne boli. Stoga su simptomi ove komplikacije zajednički kod većine bolesti: letargija, slabost, gubitak apetita. Uništavajući zidove ćelija jetre, enzimi koji proizvode reakcije na neutralizaciju toksina ulaze u krvotok. Stoga je jedna od metoda dijagnosticiranja masne bolesti jetre biohemijski test krvi. Pokazaće prisutnost i nivo enzima hepatocita u krvi.
Pored toga, jetra dijabetičara, koja je pod uticajem oštećenja masti, pregledava se pomoću ultrazvučne opreme ili tomografa. Proširenje organa, promjena njegove boje sigurni su simptomi masne hepatoze. Da bi se isključila ciroza, može se izvršiti biopsija jetre.
Pregled najčešće propisuje endokrinolog ili gastroenterolog.
Ispravni ili ne? - lečenje dijabetičke hepatoze
U ranim fazama masnih bolesti zahvaćena jetra može se potpuno obnoviti. Za to ljekari preporučuju isključenje masne hrane, alkohola iz prehrane, propisivanje esencijalnih fosfolipida u tabletama. Nakon 3 meseca takvog tretmana, jetre pacijenta će biti u redu.
One morfološke promjene koje su se formirale u tkivu jetre bit će podložne obrnutom razvoju: jedinstveni potencijal jetre bit će ostvaren u pozadini promatranja režima prehrane i uzimanja lijekova. Uostalom, ovaj ljudski organ je jedini koji je u stanju da se potpuno regenerira!
Lijekovi
Uspjeh mjera za izliječenje dijabetičke masne hepatoze direktno ovisi o tome koliko je efikasno liječenje osnovne bolesti - dijabetesa. Da bi se poboljšala funkcija jetre, provodi se liječenje lijekovima poput urosana, ursodeoksiholne kiseline ili njihovim analozima.
Ukoliko je potrebno, liječenje će biti pojačano heptralnim. Normalizacija koleretskih procesa poverena je hofitolu, bučnom ulju, mineralnoj mirnoj vodi. Takvu vodu trebate piti svakodnevno mjesec dana ujutro.
Ovakve metode razmene mineralne vode se praktikuju 4 puta godišnje. Da bi se poboljšala probava, propisani su enzimski pripravci: mezim, hermital ili njihovi analozi. Isto tako, kako bi pomogli obnavljanju jetre stručnjaci preporučuju pacijentima da uzimaju lijekove koji ubrzavaju regenerativne procese, poput hepabene, essentiale itd.
Fitoterapija
Da bi se napravila povoljna prognoza u slučaju pokušaja liječenja tako ozbiljnih bolesti kao što su dijabetes melitus i dijabetička hepatoza narodnim lijekovima, neće se odlučiti niti jedan certificirani ljekar. Umjesto toga, on će savjetovati biljnu medicinu kao dobru pomoć u liječenju ovih tegoba.
Među biljkama koje štite jetru doprinose normalizaciji tjelesne mase i choleretic procesima, snižavaju kolesterol i pomažu u uklanjanju otrovnih tvari iz tijela - kukuruzne stigme, mliječni čičak, artičoka.
Dakle, mliječni čvarci se mogu uzimati u prahu - 1 čajna kašičica pola sata prije obroka, ili mogu biti u obliku infuzije sjemenki. Da biste ga pripremili, trebajte preliti žlicu sjemenki mlijeka čička sa čašom kipuće vode, inzistirati na vodenoj kupelji 20 minuta. Nakon hlađenja, infuzija se filtrira i uzima u 0,5 šalica 30 minuta prije obroka. Učestalost i trajanje kurseva treba da se dogovore sa svojim lekarom.
Principi ishrane pacijenata
Za dijabetičare s masnom hepatozom glavna stvar je kontrolirati razinu glukoze. Takvi bi bolesnici trebali prema defaultu slijediti principe uravnotežene prehrane.
Koji su ti principi?
- Jedenje hrane s visokim glikemijskim indeksom.
- Odbijanje od masnih mesnih jela, pržene hrane, dimljenog mesa, začinjene hrane, alkohola, začina, začina, majoneza, slatkiša.
- Torte i pekmezi, kondenzirano mlijeko i kolači: čak i minimalna pretjerana potrošnja proizvoda iz ove serije dovest će do pretvaranja ugljikohidrata u masti i, kao rezultat, do pogoršanja opasne tegobe.
- Treba se suzdržati i od peciva od peciva i tjestenine.
- Kuhanje na pari, hrana se takođe može peći, pirjati ili kuhati.
- Povećajte obroke do šest puta dnevno. Smanjenje količine ugljenih hidrata i masti u ishrani.
- Ali proteini za dijabetičare s masnom hepatozom moraju se konzumirati u istoj količini kao i zdravi ljudi.
- Odbijanje šećera u korist zamjene koju je preporučio ljekar.
Ova dijeta se preporučuje dijabetičarima sa oštećenjem masne jetre. Uprkos mnogim „nemogućim“, jelov takvih pacijenata može biti raznolik, a jela koja ga čine su ne samo korisna, već i vrlo ukusna!
Šta ova terapijska dijeta dozvoljava?
Evo popisa namirnica i nekih jela:
- peradarsko meso
- zec
- purani
- mršava riba
- integralne žitarice
- svježe voće i povrće
- heljda, pšenica, zobena kaša
- mliječni proizvodi s malo masti i kiselo mlijeko
- Salate treba začiniti kiselom pavlakom, nemasnim sokom, domaćim jogurtom s malo masnoće.
- Jaja se mogu konzumirati, ali ne više od jednog dnevno.
Tako se, na primer, svakodnevna ishrana pacijenta može sastojati od:
- skute sa sirom i goveđa juha za doručak, juha od kupusa i punjena paprika za ručak, kuhana jaja za popodnevni čaj i kuhana riba uz salatu od svježeg povrća za večeru.
Treba imati na umu da liječenje bez dijeta s ovom dijagnozom neće biti uspješno.
O bolesti
Hepatociti koji čine jetru nakupljaju masti i prestaju filtrirati otrovne tvari. Postepeno, višak masnoće dovodi do razaranja stanica jetre, što rezultira oslobađanjem enzima u krvotok dizajniranih za neutraliziranje toksina.
U slučaju masne hepatoze više od 5% ukupne organske mase je masno tkivo (trigliceridi).Ako ovaj pokazatelj prelazi 10%, to znači da oko polovina svih jetrenih ćelija sadrži masnoću.
Uzroci masne hepatoze
Glavni razlog nakupljanja masti u jetri je metabolički poremećaj u tijelu. Hormonske promjene također igraju važnu ulogu.
Pored toga, bolest može biti pokrenuta sljedećim faktorima:
- prekomjerno pijenje
- prekomjerna težina i gojaznost,
- prisutnost virusnih infekcija kod osobe (na primjer, hepatitis B ili C),
- kršenje prehrane
- povećanje broja jetrenih enzima,
- kršenje ciklusa uree i proces oksidacije masnih kiselina (nasljednih)
- genetski faktori
- uzimanje određenih lijekova (na primjer, nesteroidni protuupalni lijekovi).
Čimbenici rizika
Masna hepatoza jetre je patologija koja se javlja kada je kombinacija više faktora odjednom, među kojima su:
- veličina struka kod žena prelazi 80 centimetara i muškaraca 94 centimetra (trbušna pretilost),
- visok nivo holesterola i triglicerida u krvi i istovremeno niski lipoproteini,
- visok krvni pritisak
- produljena hiperglikemija, odnosno dijabetes tipa 2, o čijem razvoju čovjek možda ni ne zna
- otpornost na inzulin.
Nažalost, prve faze bolesti su asimptomatske, pa je samo-dijagnoza nemoguća.
Povećanje jetre može se primjetiti tek kad je vezno tkivo u njoj već naraslo, pa jetra počne vršiti pritisak na susjedne organe. Razvija se jetrena insuficijencija - osoba oseća bol u desnoj strani, može ga poremetiti smanjenje apetita i opšta slabost. Povećana jetra postaje vidljiva čak i golim okom.
Komplikacije
Masna hepatoza je opasna jer, neprimijećena od strane čovjeka, može se razviti u cirozu jetre. Ljekari predviđaju porast incidencije ciroze upravo zbog bolesti masnih organa.
Hepatoza je opasna i povećavanjem rizika od kardiovaskularnih bolesti.
Masna hepatoza kod dijabetesa je podmukla bolest, jer može biti fatalna. Ne zapostavljajte preventivno sveobuhvatno ispitivanje stanja organizma, jer je to jedini način da se hepatoza jetre otkrije u ranoj fazi i započne sa liječenjem.
Bolesti jetre kod dijabetes melitusa: simptomi bolesti (ciroza, masna hepatoza)
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Dijabetes utječe na zdravlje jetre. Ovo tijelo proizvodi i skladišti glukozu, ono služi kao svojevrsni rezervoar za šećer, koji je gorivo za tijelo, održavajući potreban nivo glukoze u krvi.
Glukoza i jetra
Zbog potreba tijela, pohranjivanje ili oslobađanje šećera izvještava glukagon i inzulin. Kada se jede, dolazi do sljedećeg: jetra se skladišti u glukozi u obliku glikogena, koji ćemo tokom dana, kada je potrebno, potrošiti.
Povećani stepen inzulina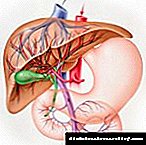 a potisnuti stepeni glukagona tokom perioda konzumiranja hrane doprinose pretvaranju glukoze u glikogen.
a potisnuti stepeni glukagona tokom perioda konzumiranja hrane doprinose pretvaranju glukoze u glikogen.
Tijelo svake osobe proizvodi glukozu ako je potrebno. Stoga, kada čovjek ne jede hranu (noću, interval između doručka i ručka), tada njegovo tijelo počinje sintetizirati svoju glukozu. Glikogen postaje glukoza kao rezultat glikogenolize.
Dakle, dijeta je toliko važna za dijabetičare, odnosno ljude sa visokim šećerom i glukozom u krvi.
Tijelo također ima drugu metodu za proizvodnju glukoze iz masti, aminokiselina i otpadnih proizvoda. Taj se proces naziva glukoneogeneza.
Što se događa s nedostatkom:
- Kada tijelu nedostaje glikogena, on se jako trudi da uštedi neprekidnu opskrbu glukozom onim organima koji su prije svega potrebni - bubrezima, mozgu, krvnim ćelijama.
- Pored toga što osigurava glukozu, jetra proizvodi alternativu glavnom gorivu za organe - ketoni dobiveni iz masti.
- Preduvjet za početak ketogeneze je smanjeni sadržaj inzulina.
- Glavna svrha ketogenoze je očuvanje zaliha glukoze za one organe koji joj najviše trebaju.
- Stvaranje mnogih ketona nije tako čest problem, međutim, prilično je opasna pojava, pa će možda biti potrebna hitna medicinska pomoć.
Važno! Vrlo često je povišen šećer u krvi ujutro s dijabetesom posljedica povećane glukoneogeneze noću.
Ljudi koji nisu upoznati s bolešću poput dijabetesa, trebaju još uvijek biti svjesni da nagomilavanje masnoće u ćelijama jetre povećava vjerojatnost da se ta bolest formira.
Štoviše, količina masti u ostalim dijelovima tijela nije bitna.
 Masna hepatoza. Nakon provođenja mnogih istraživanja pokazalo se da je masna hepatoza opasan faktor za dijabetes.
Masna hepatoza. Nakon provođenja mnogih istraživanja pokazalo se da je masna hepatoza opasan faktor za dijabetes.
Naučnici su otkrili da su pacijenti s masnom hepatozom u visokom riziku za progresiju dijabetesa tipa 2 već pet godina.
Dijagnoza masne hepatoze zahtijeva od osobe da pazi na svoje zdravlje kako ne bi razvili dijabetes. Ovo sugeriše da će se koristiti dijeta kao i sveobuhvatni tretman jetre za sve probleme sa ovim organom.
Dijagnosticirajte masnu hepatozu pomoću ultrazvuka. Takva studija može predvidjeti nastanak dijabetesa uprkos koncentraciji inzulina u krvi.
Obratite pažnju! Čak i s istim sadržajem inzulina u krvi, ljudi s masnom hepatozom imaju dvostruki rizik od dijabetesa od onih koji nisu upoznati s ovom bolešću (degeneracija jetre).
Masna hepatoza dijagnosticirana je kod 1/3 stanovnika SAD-a. Ponekad simptomi ove bolesti nisu izraženi, ali događa se da bolest može dovesti do zatajenja jetre i oštećenje jetre je moguće.
Mnogi pripisuju masnu hepatozu alkoholnim bolestima jetre, ali ova bolest može imati druge uzroke i simptome.
Važno! Gojaznost jetre ima uticaj na inzulinsku rezistenciju.
Statistika
U studiji objavljenoj u časopisu Metabolizam i klinička endokrinologija, naučnici su sproveli analizu proučavajući kako masna hepatoza utiče na razvoj dijabetesa.
U projektu je učestvovalo 11.091 stanovnika Južne Koreje. Na početku (2003) studije i nakon pet godina kod ljudi izmjerena je koncentracija inzulina i funkcija jetre.
- U početnoj fazi ispitivanja dijagnosticirana je masna hepatoza kod 27% Korejaca.
- Istovremeno, gojaznost je primećena kod 60% testiranih u poređenju s 19% bez degeneracije jetre.
- 50% ljudi sa gojaznom jetrom imalo je vrhove koncentracije inzulina na prazan stomak (marker inzulinske rezistencije), u poređenju sa 17% bez masne hepatoze.
- Kao rezultat toga, samo 1% Korejaca koji nemaju masnu hepatozu razvilo je dijabetes melitus (tip 2), u poređenju s 4% koji pate od degeneracije jetre.
Nakon prilagođavanja markera inzulinske rezistencije u početnoj fazi ispitivanja, vjerovatnost dijabetesa i dalje je veća nego kod masne hepatoze.
Na primjer, među ljudima s najvišom razinom inzulina rizik od dijabetesa bio je dvostruko veći na početku studije za pretilost jetre.
 Štoviše, u početnoj fazi ispitivanja pojedinci s masnom hepatozom bili su podložniji razvoju nedostatka inzulina (povišene razine kolesterola i glukoze).
Štoviše, u početnoj fazi ispitivanja pojedinci s masnom hepatozom bili su podložniji razvoju nedostatka inzulina (povišene razine kolesterola i glukoze).
Dakle, masna hepatoza definitivno povećava vjerojatnost dijabetesa. S obzirom na to, osobama sa pretilom jetrom potrebna je posebna prehrana, koja bi trebala izbjegavati upotrebu šećera, kontrolirati glukozu u krvi i ograničiti unos hrane i hrane koja obiluje jednostavnim ugljikohidratima.
Obratite pažnju! Za one koji imaju prekomjernu težinu, ovakva dijeta će je učiniti puno skladnijom, iako se dijeta ne temelji toliko na gubitku kilograma, koliko na liječenju i prevenciji hepatoze.
Takođe, posebna dijeta uključuje odbacivanje alkohola. Ovo je neophodno za potpuno funkcionisanje jetre koja obavlja više od 500 različitih funkcija.
Ciroza
Kod oralnog testa glukoze osoba sa cirozom često ima hiperglikemiju. Uzroci ciroze još uvijek nisu u potpunosti razjašnjeni.
- U pravilu, s cirozom, razvija se otpornost perifernih tkiva na inzulin i smanjuje se klirens inzulina.
- Nivo osjetljivosti adipocita na inzulin također se smanjuje.
- U usporedbi s kontrolnom kategorijom, ciroza smanjuje apsorpciju inzulina tijekom početnog prolaska kroz organ.
- U osnovi, povećanje otpornosti na inzulin uravnoteženo je povećanim lučenjem gušterače.
- Kao rezultat toga, dolazi do povećanog sadržaja inzulina i normalizacije stepena glukoze u krvi ujutro i lagani pad tolerancije na šećer.
Ponekad, nakon početnog unosa glukoze, izlučivanje inzulina postaje smanjeno. Ovo dokazuje prestanak C-peptida. Zbog toga se unos glukoze znatno usporava.
 Stupanj glukoze na prazan stomak ostaje normalan. S izraženom hipoekrecijom inzulina, šećer iz jetre ulazi u krvotok zbog nepostojanja inhibicijskog učinka inzulina na proces stvaranja glukoze.
Stupanj glukoze na prazan stomak ostaje normalan. S izraženom hipoekrecijom inzulina, šećer iz jetre ulazi u krvotok zbog nepostojanja inhibicijskog učinka inzulina na proces stvaranja glukoze.
Posljedica takvih transformacija je hiperglikemija na prazan želudac i jaka hiperglikemija nakon unosa glukoze. Tako nastaje dijabetes melitus, a u liječenju to treba uzeti u obzir.
Smanjenje tolerancije na glukozu kod ciroze može se razlikovati od pravog dijabetesa, jer sadržaj glukoze kod osobe koja ne jede hranu, u osnovi ostaje normalan. U ovom slučaju klinički simptomi dijabetesa nisu izraženi.
Dijagnosticirati cirozu kod dijabetesa lako je. Uostalom, uz nedostatak inzulina, simptomi poput:
- ascites
- pauk vene,
- hepatosplenomegalija,
- žutica.
Ako je potrebno, možete dijagnosticirati cirozu pomoću biopsije jetre.
Liječenje ciroze uključuje upotrebu ugljikohidratnih proizvoda, a ovdje prehrana dolazi na prvo mjesto. Umjesto toga, pacijentu je propisana posebna dijeta, posebno je potrebna za encefalopatiju, liječenje je ovdje usko povezano s prehranom.
Pokazatelji funkcije jetre
S kompenziranim dijabetes melitusom ne primjećuju se nikakve promjene u indeksima rada jetre. Čak i ako su otkriveni, njihovi simptomi i uzroci nisu povezani s dijabetesom.
Uz kršenje metabolizma ugljikohidrata, mogu se pojaviti simptomi hiperglobulinemije i simptomi koji ukazuju na povećanje stupnja bilirubina u serumu.
 Za kompenzirani dijabetes takvi simptomi nisu karakteristični. 80% dijabetičara ima oštećenje jetre zbog pretilosti. Dakle, neke promjene u serumu se očituju: GGTP, transaminaze i alkalna fosfataza.
Za kompenzirani dijabetes takvi simptomi nisu karakteristični. 80% dijabetičara ima oštećenje jetre zbog pretilosti. Dakle, neke promjene u serumu se očituju: GGTP, transaminaze i alkalna fosfataza.
Povećanje jetre uslijed visokog glikogena kod dijabetesa tipa 1 ili promjene masti ako je bolest drugog tipa nisu međusobno povezana analizom funkcije jetre.
Jednostavna terapijska dijeta ovdje će igrati ulogu prevencije, dok liječenje u kompleksu pozdravlja prisustvo terapijske ishrane.
Odnos bolesti bilijarnog trakta i jetre sa dijabetesom
Kod dijabetesa ciroza se rijetko razvija. U pravilu se prvo dijagnosticira ciroza, a nakon toga otkriva se nedostatak inzulina i razvija se liječenje.
Dijabetes može biti i znak nasljedne hemokromatoze. Takođe je povezan sa hroničnim autoimunim hepatitisom i sa antigenima glavnog kompleksa histokompatibilnosti DR3, HLA-D8.
Čak i kod dijabetesa koji nije ovisan o insulinu, mogu se oblikovati kamenac u žuči. Najvjerojatnije se to ne odnosi na dijabetes, nego na promjenu sastava žuči zbog pretilosti. Terapijska dijeta kao tretman u ovom slučaju može spriječiti stvaranje novih kamenca.
Može se pripisati i znakovima smanjene kontraktilne funkcije u žučnoj kesici.
Hirurško liječenje žučnog mjehura kod dijabetičara nije rizično, ali operacija bilijarnog trakta često dovodi do infekcije rana i smrti.
A liječenje sulfonilurejom može dovesti do granulomatoznih ili kolestatskih lezija jetre.
Bolest masne jetre kod dijabetesa
- 1 Šta je ova bolest?
- 2 razloga za razvoj masne hepatoze
- 3 Simptomi hepatoze
- 4 Liječenje dijabetičke hepatoze
- 4.1 Lekovi
- 4.2 Dijetalna ishrana
- 5 Ostali tretman
Dijabetes melitus dovodi do mnogih opasnih bolesti, a jedna od njih je i dijabetička hepatoza. Takvo oštećenje jetre uočeno je za vrijeme dijabetesa u fazi dekompenzacije. Hepatoza se očituje neugodnim osećajem u hipohondrijumu sa desne strane, jakim umorom i „mirisom jetre“ iz usta. Ako ne započnete pravodobno i adekvatno liječenje takve patologije jetre, pacijent može doživjeti opasnu po život bolest - cirozu jetre koja u mnogim slučajevima završava smrću. Zbog toga, kada se pojave prvi simptomi, morate ići liječniku.
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.

Šta je ta bolest?
Masna degeneracija jetre je lezija jetre koja se razvija uslijed poremećaja metabolizma u hepatocitima, uslijed čega se u njima taloži velika količina masti. Često se takva bolest javlja i kod dijabetesa. Ćelije jetre sadrže enzim koji neutralizuje štetne za organizam materije, ali kod produžene hiperglikemije taj proces je poremećen. To dovodi do nakupljanja lipida u hepatocitima. Sa nakupljanjem masti u velikim količinama, stanice jetre umiru i zamjenjuju ih masne ćelije.
Vratite se na sadržaj
Simptomi hepatoze
 Mučnina sa problemima jetre je česta pojava.
Mučnina sa problemima jetre je česta pojava.
Masna hepatoza kod dijabetesa očituje se sljedećim simptomima:
- umor
- letargija
- nelagodnost u hipohondrijumu sa desne strane,
- pojava jake mučnine,
- loš apetit
- uvećana jetra
- osjet "mirisa jetre" iz usta.
Vratite se na sadržaj
Liječenje dijabetičke hepatoze
Ako pacijent ima znakove oštećenja jetre, potražite liječničku pomoć. Samo-lijek u ovom slučaju dovodi do opasnih posljedica. Nakon prijema u bolnicu, liječnik će pregledati pacijenta, saslušati pritužbe i propisati dodatne studije kako bi se postavila tačna dijagnoza. Nakon toga liječnik će propisati posebne metode terapije. Kao lijek za oštećenje jetre propisani su lijekovi i dijetalna hrana. Oni također propisuju tradicionalne metode terapije i daju preporuke o promjeni načina života.
Vratite se na sadržaj
Liječenje lijekovima
Za liječenje masne degeneracije jetre propisani su lijekovi prikazani u tabeli:
| Adebit | |
| Aktos | |
| Hepatoprotectors | "Biciklol" |
| Gepa-Merz | |
| Liventiale Forte | |
| Enzimi | Pankreatin |
| Penzital | |
| Antispazmodike | No-shpa |
| Niaspam |
Vratite se na sadržaj
Dijetalna hrana
 Uz ovu bolest, dijeta igra najvažniju ulogu.
Uz ovu bolest, dijeta igra najvažniju ulogu.
Prilikom provođenja liječenja jetre vrlo je važno slijediti dijetu. Preporučuje se da:
- iz hrane isključite masnu, prženu i slanu hranu,
- ne pijte alkohol
- odbiti topla i dimljena jela,
- kuhati na pari, pečeno i kuhano,
- jesti u malim porcijama 5 puta dnevno,
- odbiti slatko (možete koristiti zaslađivače),
- za kuhanje koristite nemasno meso i ribu,
- jesti svježe povrće i voće,
- možete jesti mliječne proizvode sa malo masti,
- isključite proizvode iz brašna iz prehrane (kruh od cijelog zrna možete u malim količinama).
Vratite se na sadržaj
Drugi tretman
Kao dodatno sredstvo liječenja koriste se alternativne metode. Za to se koriste receptori iscjelitelja:
- Rosehip. U litru suhe bobice ulije se pola litre vruće vode. Morate insistirati 10 sati. Koristite infuziju od 200 ml 3 puta dnevno.
- Menta Dodajte 20 grama listova paprike u ½ šalice vruće vode i stavite infuziju. Nakon toga, infuzija se podeli u 3 dijela i pije se tokom dana.
- Mliječni čičak. 1 kašika. l pomiješajte sjemenke u 600 ml vode i kuhajte 30 minuta. Nakon toga sve temeljito filtrirajte i konzumirajte 2 puta dnevno.
Svaki pacijent treba promijeniti svoj način života. Preporučuje se puno hodati, raditi redovne vježbe. Ipak se treba pridržavati dijeta i prestati piti alkohol i pušiti. Vrlo je važno svakodnevno pratiti svoju težinu i šećer u krvi. Ako ponovo osjetite nelagodu zdesna ispod rebara, odmah trebate konzultirati svog liječnika.
Uzroci, simptomi, liječenje i dijagnoza hiperinzulinizma u djece i odraslih
- Koja je opasnost od hiperinzulinizma?
- Simptomi bolesti
- Uzroci
- Klasifikacija hiperinzulinizma
- Patološka dijagnostika
- Liječenje i ishrana
- Prevencija i prognoza
Hiperinsulinizam se inače naziva hipoglikemijska bolest. Patološko stanje može biti stečeno ili urođeno. U drugom slučaju bolest je izuzetno rijetka, to je jedan slučaj na 50 000 novorođenčadi. Stečeni oblik hiperinzulinizma obično se formira u dobi između 35 i 50, a najčešće pogađa žene.
Koja je opasnost od hiperinzulinizma?
Opasno predstavljeno stanje nastaje uslijed njegovih komplikacija, koje se mogu podijeliti na rane i kasne. Prva kategorija uključuje one koje su formirane u nekoliko narednih sati nakon napada, a to su:
- moždani udar
- infarkt miokarda
- oštro pogoršanje metabolizma srčanog mišića i mozga,
- u najtežim situacijama formira se hipoglikemijska koma.
Kasne komplikacije povezane s hiperinzulinemijom razvijaju se nekoliko mjeseci ili čak godina nakon početka bolesti. Karakteriziraju ih brojni kritični simptomi, a to su: oslabljeno pamćenje i govor, parkinsonizam, encefalopatija (oslabljena funkcija mozga).
Manjak dijagnoze i liječenja patologije izaziva pogoršanje gušterače i nastanak dijabetesa, kao i metabolički sindrom i pretilost.
Kongenitalni oblik hiperinzulinizma u 30% slučajeva izaziva hronični oblik hipoksije mozga, kao i pogoršanje kompletnog mentalnog razvoja dece. Dakle, hiperinzulinizam je stanje koje je prepun komplikacija i kritičnih posljedica.
Simptomi bolesti
Napad počinje poboljšanjem apetita, pojavom znojenja i slabosti kao i tahikardije, jakom gladi. Tada se pridružuju neka stanja panike: strah, anksioznost, razdražljivost i drhtanje u udovima. Kako se napada hiperinsulinemije razvija, prepoznaju se:
- dezorijentacija u prostoru,
- diplopija (bifurkacija vidljivih predmeta),
- parestezije (ukočenost, trnce) u udovima, sve do pojave napadaja.
 Ako liječenje nije dostupno, može doći do gubitka svijesti i čak hipoglikemijske kome. Period između napadaja povezan je s pogoršanjem pamćenja, emocionalnom nestabilnošću, apatijom i drugim neugodnim simptomima. Na pozadini čestih obroka zasićenih lako probavljivim ugljikohidratima, raste povećanje tjelesne težine, pa čak i pretilost.
Ako liječenje nije dostupno, može doći do gubitka svijesti i čak hipoglikemijske kome. Period između napadaja povezan je s pogoršanjem pamćenja, emocionalnom nestabilnošću, apatijom i drugim neugodnim simptomima. Na pozadini čestih obroka zasićenih lako probavljivim ugljikohidratima, raste povećanje tjelesne težine, pa čak i pretilost.
Stručnjaci identificiraju tri stupnja simptoma hiperinzulinizma koji ovise o težini tijeka: blagi, umjereni i teški. Najlakša je povezana s nepostojanjem manifestacija u razdoblju između napadaja i organskog oštećenja moždane kore. Pogoršanje bolesti se pojavljuje rjeđe nego jednom mjesečno. Brzo se zaustavlja lijekovima ili slatkom hranom.
Uz umjerenu ozbiljnost, napadaji se javljaju češće od jednom mjesečno, mogući su gubitak vidne funkcije i koma. Period između napada očituje se kršenjima u smislu ponašanja, na primjer, zaboravnošću ili smanjenim razmišljanjem. Teški stupanj razvija se kao rezultat nepovratnih promjena u kore mozga. Napadi se dešavaju dovoljno često i rezultiraju gubitkom svijesti. U razdoblju između napada pacijent gubi orijentaciju u prostoru, pamćenje se pogoršava, identificira se tremor ekstremiteta. Karakteristična je promjena raspoloženja i visok stupanj razdražljivosti. S obzirom na sve to potrebno je detaljnije razumjeti uzroke, liječenje i dijagnozu stanja.
Uzroci
Kongenitalni oblik nastaje zbog intrauterinih abnormalnosti u razvoju, zbog kašnjenja u razvoju fetusa. Nasljedna bolest može se razviti i mutacijama u genomu. Uzroci pojave stečenog oblika bolesti kod osobe dijele se na:
- pankreasa, koji dovode do stvaranja apsolutne hiperinzulinemije,
- ne-pankreas, izazivajući relativno povećanje nivoa inzulina,
- oblik pankreasa javlja se kod malignih ili benignih neoplazmi, kao i hiperplazije beta ćelija gušterače.
 Ne-pankreasni oblik hiperinzulinizma kod djece i odraslih može se razviti kao posljedica poremećaja prehrane (dugotrajno gladovanje, proljev i dr.), Oštećenja jetre (onkologija, ciroza, masna hepatoza). Prilikom odgovora na pitanje zašto se patologija razvila, skreće se pažnja na nekontroliranu upotrebu imena koja smanjuju šećer, određenih endokrinih patologija. Na primjer, miksemi, Addisonova bolest ili patuljasti hipofiza.
Ne-pankreasni oblik hiperinzulinizma kod djece i odraslih može se razviti kao posljedica poremećaja prehrane (dugotrajno gladovanje, proljev i dr.), Oštećenja jetre (onkologija, ciroza, masna hepatoza). Prilikom odgovora na pitanje zašto se patologija razvila, skreće se pažnja na nekontroliranu upotrebu imena koja smanjuju šećer, određenih endokrinih patologija. Na primjer, miksemi, Addisonova bolest ili patuljasti hipofiza.
Drugi faktor može biti nedostatak enzima koji su uključeni u metabolizam glukoze (hepatična fosforilaza, bubrežna insulinaza, glukoza-6-fosfataza).
Uzroci i faktori rizika
Struktura jetre zdravih ljudi sadrži hepatocite. Oni su odgovorni za neutralizaciju štetnih sastojaka. U dijabetes melitusu taj se proces mijenja - masti se nakupljaju u ćelijama jetre, a hepatociti koji su prepuni lipida postepeno umiru. Bolest se razvija postepeno.
Drugi uzrok masne dijabetičke hepatoze posljedica je dijabetesa tipa 2. Patologija izaziva kršenje hormonske pozadine. Zbog hormonalne neravnoteže, nastaje nedostatak inzulina u krvi, gušterača je uključena u njegovu proizvodnju. Zbog nedostatka inzulina poremećen je proces unosa glukoze. Ovaj proces izaziva pojačanu proizvodnju lipida i postaje faktor u razvoju dijabetičke hepatoze.
Glavni razlog nakupljanja lipida u ćelijama jetre je kršenje metaboličkih procesa u tijelu. Značajno mjesto u razvoju patološkog procesa igraju hormonalni poremećaji. Pored toga, sledeći faktori postaju provokatori razvoja masne hepatoze:
- zloupotreba alkohola
- gojaznost
- virusne bolesti (hepatitis B),
- neuhranjenost
- nasljednost
- liječenje određenim lijekovima (NSAID).
Simptomi i komplikacije
Samorazvoj masne hepatoze teško je odrediti. U početnim fazama patologija nema živopisne kliničke manifestacije. Jetra nije opremljena živčanim procesima i završecima, stoga se patološke promjene koje se u njoj događaju, izvana praktički ne pojavljuju.
Prvi znakovi masne hepatoze pojavljuju se kad jetra povećava i vrši pritisak na susjedne organe. U ovom trenutku, dijabetes je stalno zabrinut zbog:
- slabost
- neprijatne nelagodnosti na desnoj strani,
- nedostatak apetita
- apatija
- mučnina
- letargija
- koordinacija pokreta se mijenja.
Masna hepatoza je svrstana u 4 stadija:
- Nula - u unutrašnjem organu dolazi do blagog nakupljanja kapi lipida.
- Prvo, započinje žarišna zamjena zdravih stanica lipidima.
- Drugi - žarišta se značajno povećavaju. Oni mogu biti brojni ili steći značajnu veličinu. Za ovu fazu masne hepatoze karakteristična je manifestacija prvih patoloških znakova.
- Treće, lipidi se nakupljaju ne samo unutar stanica organa, već i iza njih. Započinje proces stvaranja brojnih cista koje se sastoje od lipidnih ćelija.
Ako postoje patološki znakovi dijabetesa, preporučuje se kontaktirati medicinsku ustanovu i proći dijagnozu koju je propisao ljekar. Masna hepatoza određuje se krvnim testom (otkrivanje enzima jetrenih ćelija u krvnoj strukturi). Ultrazvuk ili CT skeniranja trbušne šupljine nužno su uključeni u dijagnostičke metode (određivanje patologije spoljnim promjenama unutrašnjih organa). Ako je potrebno, i kako bi se isključio razvoj ciroze, liječnik propisuje biopsiju.
Točna dijagnoza pomaže ljekaru da shvati kako se hepatoza jetre može izliječiti za dijabetes. Važno je odabrati pravu taktiku liječenja, jer će ignorisanje medicinskih preporuka izazvati razvoj komplikacija (ciroze) ili pogoršati tok patologije.
Kako liječiti masnu hepatozu kod dijabetesa?
Terapija masne hepatoze u ranoj fazi razvoja uključuje pridržavanje osnova terapijske ishrane, kao i uzimanje lijekova koji normaliziraju funkcionalnost jetre (Essential Forte, Hetral, Hepa-Merz). Trajanje terapije je 3 meseca. U tom periodu će se jetra oporaviti i sve patološke strukturne promjene u njenim ćelijama bit će podložne procesu obrnutog razvoja.
Liječenje masne hepatoze biti će djelotvorno samo uz uspješno liječenje osnovne bolesti - dijabetesa. Da bi poboljšao i stabilizirao rad jetre, liječnik pacijentu propisuje sljedeće lijekove:
Kao istodobna terapija preporučuje se upotreba bučinog ulja, kao i određivanje načina uzimanja mineralne vode. Za normalizaciju funkcija probavnog trakta indicirana su sredstva poput Mezima.
Dijabetičari s masnom hepatozom trebaju slijediti pravilnu i uravnoteženu prehranu, koja strogo kontrolira unos glukoze. Prehrambena prehrana pacijenta treba biti zasnovana na sljedećim principima:
- Organizirajte jelovnik pojačan konzumiranjem hrane i jela s visokim glikemijskim indeksom.
- Potpuno napustite „štetna“ jela i pića (alkohol, dimljena, masna i pržena hrana, začini, začini, slatkiši).
- Kategorijski isključite iz jela kolače, masne kolače, kondenzovano mlijeko, džem.
- Organizirajte upotrebu muffina i tjestenine.
- Hranu treba kuhati pirjanjem, pečenjem ili prokuhavanjem.
- Organizujte šest obroka dnevno.
- Smanjite unos ugljikohidrata i masti u jelovniku.
- Zamijenite šećer sladilom.
Pacijentima s dijabetičnom masnom hepatozom nutricionisti preporučuju pridržavanje osnova terapijske prehrane br. 9.
- nemasno meso - kuniće meso, ćuretina, piletina (bez kože),
- morska riba s niskom masnoćom
- integralne žitarice
- povrće
- Svježe voće
- heljda kaša, zobena kaša, pšenica,
- obrano mlijeko, kao i mliječni proizvodi sa malo masti,
- jaja - ne više od 1 kom / nedeljno,
Važna komponenta pozitivnog rezultata u liječenju masne hepatoze kod šećerne bolesti je tjelesna aktivnost, umjereno sportsko opterećenje. Redovna gimnastika, kao i hodanje u ekološki čistim područjima, doprinose korekciji težine i uklanjanju lipida u ćelijama jetre i tkivima drugih unutrašnjih organa.
Kako su povezani dijabetes i ciroza? Značajke liječenja ciroze kod dijabetičara
Dijabetes melitus i ciroza su izravno povezani. Liječenje dijabetičara za bolesti jetre je komplicirano činjenicom da mnogi lijekovi za dijabetes imaju hepatotoksična svojstva. Pročitajte o tome kako prepoznati cirozu i liječiti ovu bolest s dijabetesom u ovom članku.
Kod dijabetesa je narušena funkcionalnost gušterače, koja razgrađuje glukozu i reguliše metabolizam. To utječe na funkcioniranje jetre.
Razvoj endokrine bolesti često započinje zloupotrebom alkohola, duvana i nezdrave hrane, što dovodi do pretilosti. Masna hrana i alkoholni toksini podjednako negativno utječu na elemente gušterače i jetre - moraju raditi u pojačanom režimu. Kao rezultat toga, dolazi do iscrpljivanja ovih organa i pogoršanja funkcionalnosti čitavog organizma.
Masnoća formira masnu hepatozu, što doprinosi razvoju steatoze, steatohepatitisa, fibroze i ciroze. Masnoće negativno djeluju na hepatocite, na čijoj pozadini nastaje upalni proces, koji postepeno dovodi do ciroze.
Umjesto uništenih ćelija hepatocita formira se vlaknasto tkivo, jetra ne može preraditi nakupljene masti, pa su raspoređene po svim unutrašnjim sistemima. Zbog toga nastaju patološke poremećaje poput ateroskleroze, poremećene cirkulacije krvi u srcu i mozgu.
S prvom vrstom dijabetesa (inzulinski ovisan oblik bolesti) pacijent ne može bez injekcijskog inzulina. Inzulin je hormon zbog kojeg se velike količine glikogena nakupljaju u jetri. Kod drugog tipa, promjene se događaju na približno isti način, ali uzrok je najčešće taloženje masti.
Ako ne provedete odgovarajuću terapiju, jetra će se početi povećavati u veličini, što će dovesti do bola. Ali kada se pregledaju na organu, patološke formacije ne otkrivaju se. Važno je započeti terapiju pravodobno, tada će se jetra vratiti u normalu. U suprotnom, moguć je razvoj ciroze.
Patologije jetre očituju se kako napreduju, stoga u početnoj fazi cirozu nije uvijek moguće otkriti. Simptomi koji se pojavljuju nakon uključenja u upalne procese žučnih kanala:
- okus gorčine nakon jela i prije prvog doručka,
- osjećaj težine i nelagode nakon jela,
- bol sa desne strane ispod rebra,
- gas u stomaku (naduvavanje),
- osipi na koži,
- mučnina, praćena povraćanjem i povraćanjem,
- uzročna alergijska reakcija,
- povećana letargija i pospanost tokom dana,
- nesanica noću
- nedostatak apetita
- žutost kože i proteina za oči,
- neprirodna žutica izmeta i mokraćne tečnosti,
- oticanje nogu.
Da bi liječenje imalo pozitivan ishod, ciroza jetre mora biti otkrivena u početnoj fazi razvoja. Ako dijabetičar blagovremeno posveti pažnju prvim znacima, bolest se može ispraviti i jetra u potpunosti obnoviti. Obavezno strogo slijedite sve preporuke liječnika. Posebnu pažnju treba posvetiti dobroj ishrani.
Ako vam je propisana adekvatna antidijabetička terapija, nastavite uzimati ove lijekove, ali budite sigurni da ćete obavijestiti svog endokrinologa o problemima s jetrom. Možda će pokupiti druge tablete ili rješenja za injekcije.
Da bi se optimizirale ćelije jetre, specijalista za zarazne bolesti zajedno sa endokrinologom propisuje kurs hepatoprotektora. Obnavljaju i čiste organ. Najčešće su to lijekovi Heptral, Essentiale, Hepa-Merz, Hepatofalk. Lijekovi imaju kontraindikacije i nuspojave, pa se odluka o njihovoj primjeni donosi na individualnoj razini, ovisno o tijeku bolesti, karakteristikama tijela i prisutnosti patologija.
U početnom stadiju ciroze, kada se otkriva samo steatohepatitis ili steatoza, propisani su lijekovi na bazi ursodeoksiholne kiseline, na primjer, Ursosan. Njegov cilj je zaštita ćelija jetre od uništavanja, vraćanje protoka žuči i uklanjanje upale, čišćenje i stabilizacija funkcionalnosti organa.
Važno je uzimati vitaminske i mineralne komplekse i konzumirati hranu bogatu hranjivim sastojcima.
Dijabetičar je dužan da kontrolira nivo šećera neovisno i u laboratoriju tokom terapije osnovne bolesti. To je biohemijska analiza krvi i urina koja će omogućiti pravovremeno prepoznavanje kršenja jetre i drugih organa.
Dijabetičar bi trebao jesti uravnoteženo, ali to je posebno važno u slučaju bolesti jetre. Pravilna prehrana usporit će uništavanje stanica i značajno poboljšati dobrobit pacijenta.
Najboljom hranom u ovom slučaju smatra se stolni broj 5, jer ima idealan omjer proteinske i ugljikohidratne hrane.
Značajke dozvoljene hrane:
Karakteristike zabranjene hrane:
- zabranjeno je koristiti masne juhe i supe,
- ne možete jesti svježi hljeb, peći,
- bilo koje dimljeno meso i konzervirana hrana su isključeni,
- nepoželjno je jesti kiselo povrće,
- začinjena, slana i masna hrana, brza hrana i druga prikladna hrana, ulična hrana,
- tvrdo odreske i tvrdo kuhani žumance
- lista zabranjene hrane uključuje rotkvu, špinat, ljutu papriku, bilo koju gljivu,
- morat će odbiti sladoled, čokoladu, jak čaj i kafu, soda ili pića,
- punomasno mlijeko i masni mliječni proizvodi mogu potaknuti pogoršanje,
- s dekompenziranim oblikom ciroze, zapaža se probava proteinske hrane, pa smanjuje,
- alkoholna pića su potpuno zabranjena, jer izazivaju intoksikaciju već zahvaćene jetre, negativno djeluju na gušteraču, metabolizam, uništavaju sve stanice.
Ciroza jetre može nastati uz pojavu dijabetesa dovoljno brzo. To doprinosi pothranjenosti, gojaznosti, nedostatku adekvatne terapije. Dijabetičari s dijabetesom tipa 1 i 2 podložni su oboljenjima jetre.
Ko je rekao da je nemoguće izliječiti teške bolesti jetre?
- Isprobane su mnoge metode, ali ništa ne pomaže.
- I sada ste spremni iskoristiti svaku priliku koja će vam pružiti dugo očekivano blagostanje!
Postoji efikasan tretman za jetru. Slijedite vezu i saznajte što ljekari preporučuju!
Dijabetes melitus je bolest povezana sa kršenjem jedne od funkcija gušterače, odnosno regulacijom nivoa šećera (glukoze) u krvi. To je ista situacija kada gušterača i regulatorne supstance koje izlučuju ne mogu se nositi sa teretom koji im se nameće.
Gušterača se sastoji od 2 dijela koji se nalaze jedan unutar drugog. Jedan od dijelova za koje znamo da bolje ima probavnu funkciju. Izlučuje razne tvari - enzime koji probavljaju prvenstveno masti i ugljikohidrate. Kršenje ove funkcije gušterače, povezano s njegovom upalom i smanjenjem proizvodnje enzima, naziva se pankreatitis. Akutna je i hronična. Međutim, u kontekstu dijabetesa to nas malo zanima.
Drugi dio gušterače, smješten u obliku takozvanih otočića Langerhansa, oslobađa veliki broj regulatornih tvari - hormona. Neki od ovih hormona zaslužni su za rast i razvoj tijela i značajniji su u mladoj dobi. Drugi dio hormona, zapravo odgovoran je za reguliranje razine glukoze u tijelu.
Glukoza je glavni izvor energije u tijelu; svim ćelijama, tkivima i organima, uključujući mozak, njime se hrane. Budući da je vrijednost glukoze u organizmu izuzetno visoka, tijelo na različite načine održava svoju stalnu količinu u krvi. Možemo odrediti nivo glukoze, obično je njena koncentracija u krvi od 3,5 do 5,5 mmol / l (taj raspon može varirati u različitim laboratorijama ovisno o reagentima koje koriste).
Dakle, za normalan rad, prije svega mozak i druge organe u krvi, mora se održavati konstantna koncentracija glukoze. Smanjenje njegove količine naziva se hipoglikemija i može dovesti do ozbiljnih komplikacija, sve do hipoglikemijske kome! Povećanje glukoze naziva se hiperglikemija, a može dovesti i do razvoja dijabetesa melitusa, do teških komplikacija od srca, mozga, krvnih žila, pa sve do hiperglikemijske ili hiperosmolarne kome!
Razina glukoze (šećera) u tijelu može se uporediti sa količinom benzina u automobilu. Na primjer, kada vozač primijeti nisku razinu benzina na kojem motor radi, odlazi na benzinsku pumpu i napunjava gorivo u rezervoaru. Na isti način tijelo, primjećujući nisku razinu glukoze, uz pomoć mozga nam govori šta treba jesti. Vozač dopunjava svoj automobil s onoliko goriva koliko mu treba da bi stigao do sljedeće benzinske stanice ili do odredišta. Mozak također daje signal sitosti kada zabilježi razinu konzumirane hrane, dovoljnu do sljedeće užine.
Ova se bolest razvija kada gorivom izlijevamo svoja tijela, sa količinom koja mu nije potrebna. No, ako vozač ulije previše goriva u automobil, onda se ono izlije iz rezervoara za gorivo, stvarajući rizik od požara ne samo automobila, već i cijele benzinske pumpe. Suprotno tome, osoba, puneći svoje tijelo viškom visokoenergetske hrane, stvara povećano opterećenje jetre i gušterače. Ako se prejedanje, uglavnom visokoenergetska hrana bogata ugljikohidratima i mastima, javlja redovito, na kraju tijelo ne podnosi to opterećenje ... Tada se razvija pankreatitis, dijabetes, bolest masne jetre.
Ispada da je sve vrlo jednostavno. Naš krvotok je uređen na takav način da se sve tvari probavljene u želucu i crijevima u crijevima upijaju u krv, koje kasnije djelomično ulazi u jetru. A Uz veliko opterećenje probavnog dijela gušterače, jer mora probaviti svu tu količinu hrane, stvara se veliko opterećenje na jetri i regulatornom dijelu gušterače.
Jetra mora proći kroz sve masti iz hrane i na nju imaju štetan učinak. Gušterača mora negde „vezati“ sve ugljene hidrate i glukozu primljene s hranom - jer njen nivo mora biti stabilan. Tako tijelo pretvara višak ugljikohidrata u masti i opet se pojavljuje štetan učinak masti na jetri! A gušterača se iscrpljuje, prisiljena je da proizvodi sve više homona i enzima. Do određenog trenutka, kada se u njoj razvije upala. A jetra, konstantno oštećena, ne upali se do određene točke.
Kada su oba organa oštećena i upala, razvija se takozvani metabolički sindrom. Kombinira 4 glavne komponente: steatozu jetre i steatohepatitis, dijabetes melitus ili oslabljenu otpornost na glukozu, oslabljen metabolizam masti u tijelu i oštećenja srca i krvnih žila.
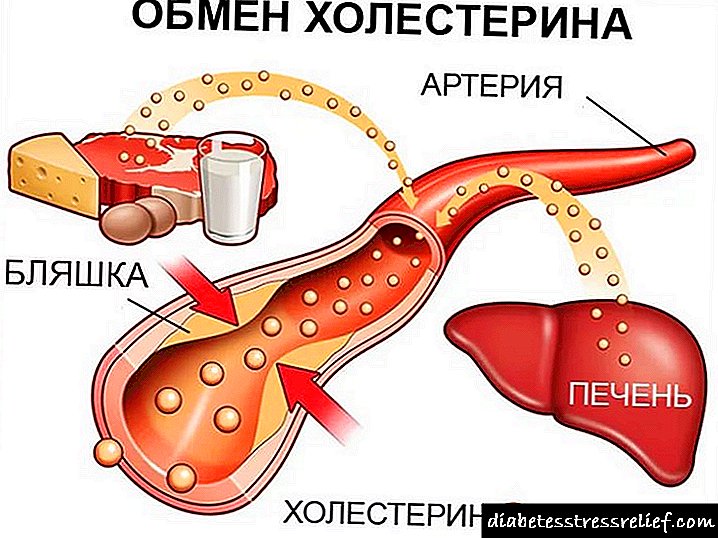
Sve dobivene masti sadrže holesterol, trigliceride i različite lipoproteine. Akumuliraju se u jetri u velikim količinama, mogu uništiti stanice jetre i izazvati upalu. Ako višak masnoće ne može u potpunosti neutralizirati jetra, on se krvotokom prenosi u druge organe. Taloženje masti i holesterola na krvnim žilama dovodi do razvoja ateroskleroze, dalje izaziva razvoj koronarne bolesti srca, srčanih i moždanih udara. Taloženje masti i holesterola oštećuje gušteraču, remete metabolizam glukoze i šećera u tijelu i na taj način doprinose razvoju šećerne bolesti.
Masnoće sakupljene u jetri izložene su slobodnim radikalima i započinje njihova peroksidacija. Kao rezultat, nastaju izmijenjeni aktivni oblici tvari koji imaju još veći razorni učinak na jetru. Aktiviraju određene stanice jetre (zvjezdane stanice) i normalno jetreno tkivo počinje zamjenjivati vezivnim tkivom. Razvija se fibroza jetre.
Dakle, čitav niz promjena povezanih s metabolizmom masti u tijelu oštećuje jetru, vodeći do razvoja:
- steatoza (prekomerno nakupljanje masti u jetri),
- steatohepatitis (upalne promjene u jetri masne prirode),
- fibroza jetre (stvaranje vezivnog tkiva u jetri),
- ciroza jetre (oslabljena sva funkcija jetre).
Prije svega, morate početi zvučati alarm onima koji su već dijagnosticirani. Ovo može biti jedna od sljedećih dijagnoza: ateroskleroza, dislipidemija, koronarna bolest srca, angina pektoris, infarkt miokarda, postinfarktna ateroskleroza, arterijska hipertenzija, hipertenzija, dijabetes melitus, oslabljena tolerancija na glukozu, otpornost na inzulin, metabolički sindrom,.
Ako imate jednu od gore navedenih dijagnoza, posavjetujte se s liječnikom kako biste provjerili i pratili stanje jetre, kao i odredili liječenje.
Ako ste kao rezultat pregleda utvrdili odstupanja jednog ili više laboratorijskih parametara u krvnom testu, na primjer, povišen holesterol, trigliceridi, lipoproteini, promjene glukoze ili glikoziliranog hemoglobina, kao i porast pokazatelja koji karakteriziraju rad jetre - AST, ALT, TSH, alkalna fosfataza , u nekim slučajevima i bilirubin.
Ako je razina jednog ili više parametara povišena, također se posavjetujte s liječnikom kako bi se razjasnilo zdravstveno stanje, provela dalja dijagnoza i propisala liječenje.
Ako imate jedan ili više simptoma ili faktora rizika za razvoj bolesti, također morate potražiti liječnika koji će preciznije procijeniti rizik, utvrditi potrebu za pregledom i propisati liječenje. Čimbenici rizika ili simptomi metaboličkog sindroma su prekomjerna težina, visok struk, periodično ili stalno povećanje krvnog tlaka, upotreba velike količine masne ili pržene hrane, slatkog, brašna, alkohola.
U svakom slučaju, u prisustvu bolesti ili prisutnosti povećanih pokazatelja u analizama ili prisutnosti simptoma i faktora rizika, potreban je savjet stručnjaka!
Morate kontaktirati nekoliko stručnjaka odjednom - terapeuta, kardiologa, endokrinologa i gastroenterologa. Ako je u ovoj situaciji stanje jetre najviše zainteresirano, možete se obratiti gastroenterologu ili hepatologu.
Liječnik će odrediti težinu povreda ili težinu bolesti, ovisno o tome, u slučaju stvarne potrebe, propisat će vam pregled i reći vam šta će tačno u ovom pregledu biti važno za procjenu rizika.
Prije, nakon ili tokom pregleda liječnik može propisati liječenje, to će ovisiti o težini otkrivenih simptoma i poremećaja.
Najčešće se koristi nekoliko lijekova za liječenje masne bolesti jetre u kombinaciji sa šećernom bolešću, odnosno u prisutnosti metaboličkog sindroma: za popravljanje stanja jetre, za snižavanje kolesterola, za vraćanje osjetljivosti tijela na glukozu, za snižavanje krvnog pritiska, za smanjenje rizika od srčanih napada i udaraca i neke druge.
Sigurno je samostalno eksperimentirati s modifikacijom liječenja ili odabirom lijekova! Posavetujte se sa lekarom!
Koji se lijekovi koriste za obnavljanje funkcije jetre?
Važnu ulogu u tretmanu igra smanjenje viška kilograma, povećanje fizičke aktivnosti, posebna dijeta sa niskim kolesterolom i brzim ugljikohidratima, ovisno o situaciji, možda ćete čak morati uzeti u obzir i „jedinice kruha“.
Za lečenje bolesti jetre postoji čitava grupa lekova koji se nazivaju hepatoprotektori. U inostranstvu se ova grupa lijekova naziva citoprotektori. Ovi lijekovi imaju različitu prirodu i kemijsku strukturu - postoje biljni pripravci, pripravci životinjskog porijekla, sintetičke droge. Naravno, svojstva ovih lijekova su različita i oni se koriste uglavnom za razne bolesti jetre. U teškim situacijama koristi se nekoliko lijekova odjednom.
Za lečenje masnih oboljenja jetre obično se propisuju pripravci ursodeoksiholne kiseline i esencijalni fosfolipidi. Ovi lijekovi smanjuju peroksidaciju lipida, stabilizuju i popravljaju ćelije jetre. Zbog toga se smanjuje štetni učinak masti i slobodnih radikala, a smanjuju se i upalne promjene u jetri, smanjuju se i procesi formiranja vezivnog tkiva, što rezultira razvojem fibroze i ciroze jetre.
Pripravci ursodeoksiholne kiseline (Ursosan) imaju stabilizirajući učinak na stanične membrane, te tako sprečavaju uništavanje ćelija jetre i razvoj upale u jetri. Ursosan ima i choleretic efekat i pojačava lučenje holesterola zajedno sa žuči. Zbog toga je njegova preferirana upotreba u metaboličkom sindromu. Uz to, Ursosan stabilizira žučne kanale uobičajene u žučnoj kesici i gušterači, djelujući blagotvorno na ove organe, što je posebno važno za pankreatitis.
Bolest masne jetre, u kombinaciji s poremećenim metabolizmom šećera i glukoze, zahtijeva upotrebu dodatnih lijekova u liječenju.
Ovaj članak daje ograničene informacije o metodama i metodama liječenja bolesti jetre. Razboritost zahteva odlazak lekaru da pronađe pravi režim lečenja!
Dijabetes melitus je bolest povezana sa kršenjem jedne od funkcija gušterače, odnosno regulacijom nivoa šećera (glukoze) u krvi. To je ista situacija kada gušterača i regulatorne supstance koje izlučuju ne mogu se nositi sa teretom koji im se nameće.
Gušterača se sastoji od 2 dijela koji se nalaze jedan unutar drugog. Jedan od dijelova za koje znamo da bolje ima probavnu funkciju. Izlučuje razne tvari - enzime koji probavljaju prvenstveno masti i ugljikohidrate. Kršenje ove funkcije gušterače, povezano s njegovom upalom i smanjenjem proizvodnje enzima, naziva se pankreatitis. Akutna je i hronična. Međutim, u kontekstu dijabetesa to nas malo zanima.
Drugi dio gušterače, smješten u obliku takozvanih otočića Langerhansa, oslobađa veliki broj regulatornih tvari - hormona. Neki od ovih hormona zaslužni su za rast i razvoj tijela i značajniji su u mladoj dobi. Drugi dio hormona, zapravo odgovoran je za reguliranje razine glukoze u tijelu.
Glukoza je glavni izvor energije u tijelu; svim ćelijama, tkivima i organima, uključujući mozak, njime se hrane. Budući da je vrijednost glukoze u organizmu izuzetno visoka, tijelo na različite načine održava svoju stalnu količinu u krvi. Možemo odrediti nivo glukoze, obično je njena koncentracija u krvi od 3,5 do 5,5 mmol / l (taj raspon može varirati u različitim laboratorijama ovisno o reagentima koje koriste).
Dakle, za normalan rad, prije svega mozak i druge organe u krvi, mora se održavati konstantna koncentracija glukoze. Smanjenje njegove količine naziva se hipoglikemija i može dovesti do ozbiljnih komplikacija, sve do hipoglikemijske kome! Povećanje glukoze naziva se hiperglikemija, a može dovesti i do razvoja dijabetesa melitusa, do teških komplikacija od srca, mozga, krvnih žila, pa sve do hiperglikemijske ili hiperosmolarne kome!
Razina glukoze (šećera) u tijelu može se uporediti sa količinom benzina u automobilu. Na primjer, kada vozač primijeti nisku razinu benzina na kojem motor radi, odlazi na benzinsku pumpu i napunjava gorivo u rezervoaru. Na isti način tijelo, primjećujući nisku razinu glukoze, uz pomoć mozga nam govori šta treba jesti. Vozač dopunjava svoj automobil s onoliko goriva koliko mu treba da bi stigao do sljedeće benzinske stanice ili do odredišta. Mozak također daje signal sitosti kada zabilježi razinu konzumirane hrane, dovoljnu do sljedeće užine.
Ova se bolest razvija kada gorivom izlijevamo svoja tijela, sa količinom koja mu nije potrebna. No, ako vozač ulije previše goriva u automobil, onda se ono izlije iz rezervoara za gorivo, stvarajući rizik od požara ne samo automobila, već i cijele benzinske pumpe. Suprotno tome, osoba, puneći svoje tijelo viškom visokoenergetske hrane, stvara povećano opterećenje jetre i gušterače. Ako se prejedanje, uglavnom visokoenergetska hrana bogata ugljikohidratima i mastima, javlja redovito, na kraju tijelo ne podnosi to opterećenje ... Tada se razvija pankreatitis, dijabetes, bolest masne jetre.
Ispada da je sve vrlo jednostavno. Naš krvotok je uređen na takav način da se sve tvari probavljene u želucu i crijevima u crijevima upijaju u krv, koje kasnije djelomično ulazi u jetru. A Uz veliko opterećenje probavnog dijela gušterače, jer mora probaviti svu tu količinu hrane, stvara se veliko opterećenje na jetri i regulatornom dijelu gušterače.
Jetra mora proći kroz sve masti iz hrane i na nju imaju štetan učinak. Gušterača mora negde „vezati“ sve ugljene hidrate i glukozu primljene s hranom - jer njen nivo mora biti stabilan. Tako tijelo pretvara višak ugljikohidrata u masti i opet se pojavljuje štetan učinak masti na jetri! A gušterača se iscrpljuje, prisiljena je da proizvodi sve više homona i enzima. Do određenog trenutka, kada se u njoj razvije upala. A jetra, konstantno oštećena, ne upali se do određene točke.
Kada su oba organa oštećena i upala, razvija se takozvani metabolički sindrom. Kombinira 4 glavne komponente: steatozu jetre i steatohepatitis, dijabetes melitus ili oslabljenu otpornost na glukozu, oslabljen metabolizam masti u tijelu i oštećenja srca i krvnih žila.
Sve dobivene masti sadrže holesterol, trigliceride i različite lipoproteine. Akumuliraju se u jetri u velikim količinama, mogu uništiti stanice jetre i izazvati upalu. Ako višak masnoće ne može u potpunosti neutralizirati jetra, on se krvotokom prenosi u druge organe. Taloženje masti i holesterola na krvnim žilama dovodi do razvoja ateroskleroze, dalje izaziva razvoj koronarne bolesti srca, srčanih i moždanih udara. Taloženje masti i holesterola oštećuje gušteraču, remete metabolizam glukoze i šećera u tijelu i na taj način doprinose razvoju šećerne bolesti.
Masnoće sakupljene u jetri izložene su slobodnim radikalima i započinje njihova peroksidacija. Kao rezultat, nastaju izmijenjeni aktivni oblici tvari koji imaju još veći razorni učinak na jetru. Aktiviraju određene stanice jetre (zvjezdane stanice) i normalno jetreno tkivo počinje zamjenjivati vezivnim tkivom. Razvija se fibroza jetre.
Dakle, čitav niz promjena povezanih s metabolizmom masti u tijelu oštećuje jetru, vodeći do razvoja:
- steatoza (prekomerno nakupljanje masti u jetri),
- steatohepatitis (upalne promjene u jetri masne prirode),
- fibroza jetre (stvaranje vezivnog tkiva u jetri),
- ciroza jetre (oslabljena sva funkcija jetre).
Prije svega, morate početi zvučati alarm onima koji su već dijagnosticirani. Ovo može biti jedna od sljedećih dijagnoza: ateroskleroza, dislipidemija, koronarna bolest srca, angina pektoris, infarkt miokarda, postinfarktna ateroskleroza, arterijska hipertenzija, hipertenzija, dijabetes melitus, oslabljena tolerancija na glukozu, otpornost na inzulin, metabolički sindrom,.
Ako imate jednu od gore navedenih dijagnoza, posavjetujte se s liječnikom kako biste provjerili i pratili stanje jetre, kao i odredili liječenje.
Ako ste kao rezultat pregleda utvrdili odstupanja jednog ili više laboratorijskih parametara u krvnom testu, na primjer, povišen holesterol, trigliceridi, lipoproteini, promjene glukoze ili glikoziliranog hemoglobina, kao i porast pokazatelja koji karakteriziraju rad jetre - AST, ALT, TSH, alkalna fosfataza , u nekim slučajevima i bilirubin.
Ako je razina jednog ili više parametara povišena, također se posavjetujte s liječnikom kako bi se razjasnilo zdravstveno stanje, provela dalja dijagnoza i propisala liječenje.
Ako imate jedan ili više simptoma ili faktora rizika za razvoj bolesti, također morate potražiti liječnika koji će preciznije procijeniti rizik, utvrditi potrebu za pregledom i propisati liječenje. Čimbenici rizika ili simptomi metaboličkog sindroma su prekomjerna težina, visok struk, periodično ili stalno povećanje krvnog tlaka, upotreba velike količine masne ili pržene hrane, slatkog, brašna, alkohola.
U svakom slučaju, u prisustvu bolesti ili prisutnosti povećanih pokazatelja u analizama ili prisutnosti simptoma i faktora rizika, potreban je savjet stručnjaka!
Morate kontaktirati nekoliko stručnjaka odjednom - terapeuta, kardiologa, endokrinologa i gastroenterologa. Ako je u ovoj situaciji stanje jetre najviše zainteresirano, možete se obratiti gastroenterologu ili hepatologu.
Liječnik će odrediti težinu povreda ili težinu bolesti, ovisno o tome, u slučaju stvarne potrebe, propisat će vam pregled i reći vam šta će tačno u ovom pregledu biti važno za procjenu rizika.
Prije, nakon ili tokom pregleda liječnik može propisati liječenje, to će ovisiti o težini otkrivenih simptoma i poremećaja.
Najčešće se koristi nekoliko lijekova za liječenje masne bolesti jetre u kombinaciji sa šećernom bolešću, odnosno u prisutnosti metaboličkog sindroma: za popravljanje stanja jetre, za snižavanje kolesterola, za vraćanje osjetljivosti tijela na glukozu, za snižavanje krvnog pritiska, za smanjenje rizika od srčanih napada i udaraca i neke druge.
Sigurno je samostalno eksperimentirati s modifikacijom liječenja ili odabirom lijekova! Posavetujte se sa lekarom!