Intenzivna insulinska terapija za dijabetes
Indikacije za terapiju insulinom:
Ketoacidotska koma (sve faze), značajna dekompenzacija bilo koje vrste šećerne bolesti s razvojem ketoze ili ketoacidoze
Šećerna bolest tipa 1 (apsolutni endogeni nedostatak inzulina)
Trudnoća, porođaj, dojenje
Ozljede i hirurške intervencije kod pacijenata sa šećernom bolešću bilo koje vrste (posebno trbušne)
Akutni infarkt miokarda
Akutna cerebrovaskularna nesreća
Bolesti krvi (leukemija, trombocitopenija, uključujući anemiju)
Organski stadij mikroangiopatije
Akutne zarazne i upalne bolesti
Pogoršanje hroničnih bolesti (hronični bronhitis, holecistitis, peptična ulkusna bolest itd.)
Dugotrajne upalne bolesti (tuberkuloza, itd.)
Teške distrofične i zarazne upalne bolesti kože (trofični ulkusi, nekrobioza, provale, karbune)
Bolesti jetre i bubrega praćene povredom njihove funkcije
Otpornost na upotrebu oralnih hipoglikemijskih lekova (nedostatak hipoglikemijskog efekta prilikom propisivanja maksimalne dnevne doze)
Teška manja težina
Treba naglasiti da je imenovanje inzulina apsolutno indicirano za dijabetes tipa 1, uz razvoj dijabetičkog (hiperglikemijskog) com, ketoacidoze, u toku trudnoće, porođaja i dojenja, hirurških intervencija.
Trenutno se kod bolesnika s dijabetesom koji primaju inzulinsku terapiju primjenjuju rekombinantni genetski inženjerni humani inzulin i njegovi analozi koji se ne razlikuju od ljudskog u kemijskoj strukturi, ali se razlikuju redoslijedom aminokiselina i farmakokinetikom.
Karakteristike inzulinskih preparata:
Međunarodno generičko ime
Trgovački naziv registrovan u Ruskoj Federaciji
Ultrakratko djelovanje (analozi ljudskog inzulina)
Nakon 5-15 minuta
Rastvorljivi ljudski genetski inzulin
Nakon 20-30 minuta
Srednje trajanje
Isofan - Human Genetic Engineering Insulin
Nakon 6-10 sati
Dugo djelovanje (humani analozi inzulina)
Smjese inzulina kratkog djelovanja i NPH-inzulina
Ljudsko-genetski dvofazni inzulin
Insuman Comb 25
Isti je kod inzulina kratkog djelovanja i NPH-inzulina, u smjesi djeluju odvojeno
Mješavine ultrazvučnih analoga inzulina i protaminiranih analoga inzulina
Lizpro bifazni inzulin
Humalog Mix 25
Humalog Mix 50
Isto kao kod analoga ultra kratkog djelovanja i NPH-inzulina, u smjesi djeluju odvojeno
Dvofazni inzulin Aspart
U fiziološkim uvjetima zdrava osoba proizvede od 23 do 60 jedinica inzulina dnevno, što je od 0,6 do 1,0 jedinica / kg tjelesne težine. Izlučivanje bazalnog inzulina javlja se tokom dana i iznosi 1-2 jedinice inzulina na sat. Pored toga, za svaki obrok opaža se i vršno ili bolusno lučenje inzulina, koje iznosi 1,0-0-2,0 jedinica na svakih 10-12 g ugljikohidrata.
Zadatak inzulinske terapije je usko modelirati fiziološku sekreciju inzulina kod bolesnika sa šećernom bolešću. Za to se koriste sve dostupne vrste inzulina.
Postoje dva najčešća režima terapije insulinom:
- intenzivno (osnovno - bolus)
U intenzivnoj terapiji inzulinom, dvije injekcije inzulina srednjeg djelovanja (IDI) najčešće se koriste za modeliranje bazalne sekrecije prije doručka i prije večere, ili prije spavanja ili jedna injekcija inzulina s produženim djelovanjem prije spavanja. Izlučivanje inzulina hranom simulira se potkožnim davanjem kratkotrajnog ili ultra kratkog inzulina prije glavnih obroka (doručak, ručak, večera). Ovaj režim liječenja insulinom preporučuje se pacijentima koji imaju dijabetes tipa 1 i 2. Njegovim imenovanjem moguće je održati najoptimalniju kompenzaciju za metabolizam ugljikohidrata, pod uvjetom da je pacijent osposobljen i samo-nadzirati, međutim ova metoda ima i nedostatke, naime povećava se rizik od razvoja hipoglikemije kod pacijenata.
U tradicionalnoj terapiji inzulinom injekcije inzulina kratkog i srednjeg trajanja daju se samo prije doručka i večere. Inzulin kratkog djelovanja (ICD) prije ručka ovim režimom se ne primjenjuje u očekivanju da se postprandijalna hiperglikemija nadoknađuje djelovanjem pola produljenog inzulina, koji se daje za doručak. Ovim režimom davanja inzulina obično nije moguće postići dobru kompenzaciju za metabolizam ugljikohidrata. Takva shema se ne koristi često i u pravilu je u starijih bolesnika s dijabetesom tipa 2, kod kojih životni vijek nije visok, a primjena intenzivne inzulinske terapije je neprihvatljiva zbog rizika od hipoglikemije.
Primjer izračuna indikativne šeme intenzivne inzulinske terapije:
Pacijent A., star 20 godina, težina 65 kg, visina - 178 cm, primljen je u bolnicu sa pritužbama od žeđi, poliurije (do 4-6 litara dnevno), općom slabošću, gubitkom težine od 8 kg tjedno. Ovi simptomi su zabilježeni oko sedmicu dana. Objektivnim pregledom otkrivena je suhoća kože i vidljivih sluznica. Za organe bez patologije. Glikemija na testu je 16,8 mmol / L, aceton u urinu je pozitivan. Na osnovu kliničkih i laboratorijskih podataka dijagnosticiran je dijabetes tipa 1.
1. Približna dnevna doza inzulina kod pacijenta s novodijagnosticiranim dijabetes melitusom određuje se iz izračuna 0,3-0,5 U / kg tjelesne težine: 650,5 = 32 U
Sa novo dijagnosticiranim dijabetesom tipa 1 obično se propisuje samo inzulin kratkog djelovanja (ICD), koji se daje frakcijski 3-6 puta dnevno, ovisno o težini hiperglikemije i prisustvu acetonurije u razmaku od 3-4 sata. U slučaju trostruke primjene, ICD se propisuje prije glavnog obroka u dozama ovisno o broju krušnih jedinica (XE) - 1 XE 2,0 -1,5-1,0 IU inzulina (respektivno, prije doručka, ručka i večere) i nivo glikemije prije jela. Kod razine glukoze koja nije viša od 6,7 mol / L, inzulin se daje u dozi izračunatoj na količini XE; pri višim vrijednostima, prilagođavanje doze inzulina temelji se na pretpostavci da 1 U inzulina smanjuje glikemiju za oko 2,2 mmol / L. U slučajevima kada se otkrije acetonurija, broj injekcija inzulina povećava se na 4-6 zbog dodatnog podkoloka koji se postavlja između glavnih injekcija (doza ICD-a s dodatnim injekcijama obično je 4-6 jedinica).
Većina dnevne doze inzulina (2/3) propisuje se u prvoj polovici dana, ostatak - u 2. polovini i, ako je potrebno, noću. U skladu s podacima glikemijskog profila koji se svakodnevno provode tijekom odabira dnevne doze inzulina, prilagođava se doza inzulina. Kako se glukoza u krvi normalizira i eliminira acetonurija, pacijentu s dijabetesom tipa 1 propisana je rutinska intenzivna inzulinska terapija, uključujući injekcije ICD-a i ISD. Pretpostavimo da je u našem primjeru procijenjena dnevna doza inzulina (32 PIECES) bila dovoljna da nadoknadi poremećaje ugljikohidrata i nije bilo potrebno ispravljanje. Iz ove doze treba izračunati broj ICD-a i ISD-a.
2. Dnevna doza inzulina kratkog djelovanja (ICD) je 2/3 ukupne dnevne potrebe: 322 / 3 = 21ED
3. Dnevna doza inzulina srednjeg djelovanja (ISD) je 1/3 ukupne dnevne potrebe: 321 / 3 = 11 PIECES
4. U jutarnjim satima daje se 2/3 ukupne dnevne doze ISD-a: 112 / 3 = 7 PIECES. a uveče 1/3 - 4 jedinice
5. Doza ICD-a raspodjeljuje se kako slijedi:
u večernjim satima (večera) ј dnevna doza ICD-a: 211 / 4 = 5 jedinica
za doručak i ručak ukupno - 3/4 dnevne doze ICD-a: 21/3/4 = 16 PIECES. Raspodjela za svaku injekciju je 50% (8 jedinica) ili za ručak 2–4 jedinice, jer obično se konzumira više ugljikohidrata za ručak nego za doručak (6 jedinica i 10 jedinica)
Dakle, izračunavanje doze inzulina trebalo bi završiti izradom režima terapije inzulinom, koji je zabilježen u anamnezi i popisu recepata:
8.30 - 6 PIECES S.Actrapidi HM + 7 PIECES S. Protafani HM
13.30 - 10 JEDINICA S.Actrapidi HM
32 jedinice / dan, sc
Imenovanje tradicionalnog režima inzulinske terapije trenutno je najviše opravdano samo za starije bolesnike s drugom vrstom dijabetes melitusa, kod kojih liječenje dijetalnim i tabletama nije efikasno ili su u početku bolesti otkrili kršenja jetre, bubrega, vaskularne komplikacije organskog stadija. Tradicionalni režim terapije insulinom treba razumjeti kao unošenje inzulina u „dvije“ injekcije: prije doručka, ICD u kombinaciji s ISD-om i prije večere, slična kombinacija.
Primjer izračuna indikativne šeme tradicionalne inzulinske terapije:
Pacijent K., star 72 godine, težine 70 kg, primljen je na endokrinološko odjeljenje na smjeru okružnog endokrinologa s direktnom dijagnozom: prvo otkriven dijabetes melitus tipa 2. Glikoza u krvi na glasu bila je 9,1 mmol / L, aceton u urinu je bio negativan. Kada smo ga ispitivali, pokazalo se da pacijenta najviše brine smanjenje vidne oštrine. Opća slabost, umor, blaga suha usta, pojačana žeđ uznemiruju se 4-5 godina, ali nisu se posavjetovali s liječnikom. Optometrist na fundusu otkrio je više krvarenja duž žila, novoformiranih žila, „pamuka“ i čvrstih eksudata makularne regije, te je dijagnosticirana proliferativna faza dijabetičke retinopatije.
Indikacija za propisivanje inzulinske terapije ovom pacijentu je organski stadij retinopatije.
1. Dnevna potreba za inzulinom kod pacijenta s novodijagnosticiranim dijabetes melitusom (koji prethodno nije primao inzulinsku terapiju) iznosi 0,3-0,5 U / kg tjelesne težine: 70-0,3 = 21 U. Kao i u prethodnom slučaju, prije glavnih obroka u početku se propisuje samo ICD. Nakon toga, s obzirom na odabir konačne dnevne doze inzulina, izračunava se doza ICD-a i ISD-a. Pretpostavimo da u našem slučaju dnevna potreba za inzulinom iznosi 28 jedinica.
2. 2/3 dnevne doze inzulina daje se ujutro: 282 / 3 = 18ED.
3. Omjer ICD: ISD u jutarnjim satima trebao bi biti približno 1: 2, tj. 6 jedinica i 12 jedinica, respektivno.
4. 1/3 dnevne potrebe za inzulinom daje se u večernjim satima 281 / 3 = 10ED.
5. Omjer ICD: ISD u večernjim satima može biti 1: 1 (to jest, 5 jedinica i 5 jedinica, respektivno) ili 1: 2.
Proračun doze inzulina trebao bi završiti pripremom režima terapije inzulinom, koji je zabilježen u anamnezi i popisu recepata:
Terapija inzulinom

Terapija inzulinom To je skup mjera usmjerenih na postizanje kompenzacije za poremećaje metabolizma ugljikohidrata unošenjem inzulinskih pripravaka u pacijentovo tijelo. U kliničkoj se praksi koristi uglavnom za liječenje dijabetesa melitusa različite etiologije, kao i nekih mentalnih i drugih bolesti.
Liječenje inzulinom usmjereno je na maksimalno moguće nadoknadu za poremećaje metabolizma ugljikohidrata, prevenciju hiperglikemije i prevenciju komplikacija dijabetesa. Davanje inzulina je od vitalne važnosti za ljude koji imaju dijabetes tipa 1 i može se koristiti u nekim situacijama za osobe sa dijabetesom tipa 2.
Indikacije
Trenutno postoji veliki broj inzulinskih pripravaka, koji se razlikuju u trajanju djelovanja (ultra kratka, kratka, srednja, dugotrajna), u pogledu pročišćenja (monopik, monokomponent), specifičnosti vrsta (ljudski, svinjski, goveđi, genetski modifikovani i drugi)
U Rusiji je inzulin dobiven od goveda povučen iz upotrebe, to je zbog velikog broja nuspojava prilikom upotrebe. Vrlo često se s njihovim uvođenjem javljaju alergijske reakcije, lipodistrofije, razvija se inzulinska rezistencija.
Inzulin je dostupan u koncentracijama od 40 IE / ml i 100 IE / ml. U Rusiji je trenutno najčešća koncentracija od 100 IE / ml, inzulin se distribuira u bočicama od 10 ml ili u spremnicima sa 3 ml špriceva.
Indikacije uredi |
Režimi terapije insulinom
Ulogu „prehrambenog“ inzulina, koju proizvodi gušterača kod zdravih ljudi kao odgovor na unos hrane, obavlja kratki ili ultratajni inzulin. Ovi inzulini nastaju kada je potrebno brzo djelovanje inzulina prije obroka kako bi se spriječilo povećanje šećera u krvi nakon jela. Stoga se ovi inzulini daju najmanje 3 puta dnevno - prije doručka, prije ručka i prije večere.
Kratki i ultra kratki inzulin
Insulin kratko delujućeg insulina (jednostavan inzulin ili brzo delujući inzulin) je bistra i bezbojna tečnost. Ima brzo pokretanje i kratko trajanje akcije.
Ako koristite neku od jednostavnih kratkih inzulina, sjetite se sljedećeg.
- Zbog sporog početka djelovanja ove vrste inzulina potrebno je promatrati interval od 20-40 minuta između ubrizgavanja i unosa hrane. Potrebno je da se vrhunac djelovanja inzulina podudara sa vrhom povećanja šećera u krvi.
- Ako je napravljena injekcija inzulina, nakon 20-40 minuta potrebno je jesti strogo definiranu količinu hrane za koju je dizajnirana doza inzulina. Manja količina hrane dovest će do pada razine šećera (hipoglikemija), a veća će dovesti do porasta (hiperglikemija).
- Između glavnih obroka, grickalice su potrebne (2. doručak, popodnevna užina, 2. večera). To je zbog činjenice da je vrijeme djelovanja jednostavnog inzulina mnogo duže od vremena za povećanje razine šećera u krvi nakon jela i 2-3 sata nakon jela dolazi period kada je u krvi još uvijek dovoljno inzulina i nema rezerve šećera. Kako biste spriječili hipoglikemiju u ovom periodu, potrebna je užina.
Insulini ultra kratkog djelovanja (Humalog i Novorapid) u svom djelovanju podsjećaju na reakciju tijela na povećanje šećera u krvi nakon jela, apsorbirane paralelno s unosom hrane.
Stoga njihova upotreba kao prehrambeni inzulin ima sljedeće prednosti.
- Brzi početak djelovanja omogućava vam ubrizgavanje inzulina neposredno prije jela, kad već znate kolika je količina siromaštva koja će se sada pojesti.
- U nekim slučajevima, kada je teško odrediti ovu količinu hrane unaprijed, uključujući i malu djecu, može se izvršiti injekcija nakon obroka, odabirom doze ovisno o količini hrane.
- Zbog činjenice da trajanje djelovanja ultrazvučnih inzulina približno odgovara vremenu povećanja razine šećera u krvi nakon jela, ne možete jesti između glavnih obroka.
Zahvaljujući ovim osobinama, Humalog i Novorapid su povoljniji, posebno u adolescenciji kada želite imati više slobode da se sastanete sa prijateljima, posjetite diskoteke i bavite se sportom.
Koje su razlike između ovih inzulina?
Insulini srednjeg trajanja (Humulin N, Protafan) postoje u obliku zamućene suspenzije (zbog dodavanja tvari inzulinu koji usporavaju njegovu apsorpciju i pojačavaju učinak).
Ovaj inzulin počinje djelovati 1,5-2 sata nakon injekcije, njegovo djelovanje traje duže od kratkog inzulina. Bazalni inzulin je potreban za održavanje normalnog šećera u krvi između obroka i noću. Budući da svi inzulini produljenog djelovanja koji se koriste u djece traju najviše 14 sati kako bi stvorili ravnomjernu količinu inzulina tijekom dana, moraju se davati najmanje 2 puta dnevno - prije doručka i prije večere. Da bi se osigurala ujednačena koncentracija inzulina, suspenzija se mora temeljito izmešati pre injekcije.
Insulini dugog djelovanja (Lantus, Levemir), nasuprot srednjim trajanjem, su bistra tekućina. Ti se inzulini nazivaju i analogima ljudskog inzulina, zbog činjenice da se razlikuju u kemijskoj strukturi od inzulina koji proizvodi ljudski gušterača (zbog čega se postiže trajanje njihovog djelovanja).Trajanje djelovanja Lantusa traje 24 sata, tako da je dovoljna jedna injekcija dnevno. Još jedna značajna karakteristika ovog inzulina je nedostatak vršnog djelovanja.
Trajanje djelovanja Levemira je 17-20 sati, tako da su u većini slučajeva potrebne 2 injekcije ovog inzulina dnevno. Za razliku od Protafana, on ima značajno manju varijabilnost djelovanja.
Zbog toga je Levemir našao široku upotrebu kod male dece, kada se Lantus ne može koristiti zbog različitih potreba bazalnog inzulina tokom dana i noćnih sati (u pravilu je manje noću i više tokom dana).
Interval usisavanja i ubrizgavanja
Mora se imati na umu da trajanje djelovanja primijenjenog inzulina ovisi o njegovoj dozi, tj. ako se daje velika doza inzulina, tada će djelovati nešto duže od manje doze.
Ovisno o vrsti korištenog kratkog inzulina (jednostavnog ili ultrazračnog) i razine šećera u krvi prije obroka, postoje razlike u intervalu "ubrizgavanje - unos hrane" (tablica 9).
Tabela 9. Interval "ubrizgavanje - gutanje" ovisno o vrsti inzulina i početnom nivou glikemije
| Glikemija prije jela, mmol / l | Inzulin kratkog djelovanja | Ultra inzulin kratkog djelovanja |
| Ispod 5.5 | Injekcija - 10-15 minuta - obrok | Prehrana - ubrizgavanje |
| 5,5-10,0 | Injekcije - 20-30 minuta - jesti | Injekcije - odmah jesti |
| Preko 10.0 | Injekcija - 30-45 min - obrok | Injekcija - 15 min - obrok |
| Preko 15.0 | Injekcija - 60 min - obrok | Injekcija - 30 min - obrok |
Imajte na umu da prilikom upotrebe jednostavnog kratkog inzulina, bez obzira na razinu šećera u krvi, prije jela, ubrizgavanje inzulina treba obaviti SAMO PRIJE obroka, a kada koristite Humalog ili Novorapid, i PRIJE i nakon obroka!
Primjer izračuna indikativne šeme intenzivne terapije insulinom
Pacijent A., star 20 godina, tjelesna težina 70 kg, visina - 176 cm, primljen je u bolnicu sa pritužbama žeđi, poliurije (do 3-4 litre dnevno), općom slabošću, gubitkom težine od 3 kg tjedno. Ovi simptomi su zabilježeni oko 5 dana, povezuje njihov izgled s prenesenim ARVI.
Objektivnim pregledom otkrivaju se znakovi dehidratacije u organima bez patologije. Glikemija na testu je 9,8 mmol / L, aceton u urinu je negativan.
1) Dnevna potreba za inzulinom kod pacijenta s novodijagnosticiranim dijabetes melitusom je 0,3-0,5 U / kg tjelesne težine: 70x0,5 = 35 U.
2) Dnevna doza kratko delujući inzulin (ICD) čini 2/3 ukupne dnevne potrebe: 35x2 / 3 = 23 jedinice.
3) Dnevna doza Inzulin srednjeg trajanja (ISD) je 1/3 ukupne dnevne potrebe: 35x1 / 3 = 12 PIECES.
4) U jutarnjim satima daje se 2/3 ukupne dnevne doze ISD-a: 12x2 / 3 = 8 PIECES, a u večernjim satima 1/3 - 4 PIECES.
5) U početku je doza ubrizgava ICD:
- u večernjim satima (večera)% dnevne doze ICD-a: 23x1 / 4 = 5 PIECES,
- za doručak i ručak ukupno - 3/4 dnevne doze ICD-a: 23x3 / 4 = 18 PIECES.
Raspodjela za svaku injekciju je 50% (9 jedinica) ili za ručak, 2-4 jedinice više, jer obično više ugljikohidrata nego doručak (8 jedinica i 10 jedinica).
Dakle, izračunavanje doze inzulina trebalo bi završiti izradom režima terapije inzulinom, koji je zabilježen u anamnezi i popisu recepata:
8.30 - 8 PIECES S. Actrapidi HM + 8 PIECES S. Protaphani HM
13.30 - 10 PIECES S.Actrapidi HM
17.30 - 5 jedinica S. actrapidi HM + 4 jedinice S. protaphani HM
35 jedinica / dan, sc
Sa istinskom intenzivnom terapijom inzulinom, doza ICD-a ovisi o količini ugljikohidrata koja je zapravo potrošena planiranom za konzumaciju i o razini glikemije.
Primjer izračuna indikativne šeme tradicionalne inzulinske terapije
Pacijent K., 62 godine, tjelesne težine 70 kg, primljen je u bolnicu s pritužbama na značajno smanjenje oštrine vida, zbog čega se prije nekoliko dana obratio optičaru. Nakon pregleda fundusa, gdje su otkrivena višestruka krvarenja duž žila, novoformirani žile, pamuk i čvrsti eksudati, uglavnom makularna regija, pacijentu je dijagnosticirana dijabetička preproliferativna retinopatija.
Preporučuje se istraživanje metabolizma ugljenih hidrata. Razina glikemije na glavi bila je 9,1 mmol / l, aceton u urinu je bio negativan. Uz detaljno ispitivanje, ispostavilo se da slabost, umor, lagana suha usta, povećana žeđ (do 2,5 litre dnevno) uznemiruju 4-5 godina i nisu se posavjetovali s liječnikom.
Indikacija za propisivanje inzulinske terapije ovom pacijentu je organski stadij retinopatije.
1) Dnevna potreba za inzulinom kod pacijenta s novodijagnosticiranim dijabetes melitusom (koji prethodno nije primao inzulinsku terapiju) iznosi 0,5 U / kg tjelesne težine: 70x0,5 = 35 U
2) 2/3 dnevne potrebe za inzulinom daje se ujutro: 35x2 / 3 = 23 jedinice.
3) Omjer ICD: inzulina s prosječnim trajanjem djelovanja izjutra treba biti 1: 2-1: 3, tj. 6-8 U ICD i 14-16 U ISD.
4) 1/3 dnevne potrebe za inzulinom daje se u večernjim satima 35x1 / 3 = 12 PIECES.
5) Omjer ISD: ICD u večernjim satima trebao bi biti 1: 1, (tj. 6 jedinica i 6 jedinica, respektivno) ili 1: 2, (tj. 4 jedinice i 8 jedinica, respektivno).
Ponekad se u klinici izračunavanje prve doze primijenjenog inzulina temelji na podacima o dnevnoj glukozuriji. Trenutno je preporučljivo koristiti ove informacije za podešavanje doze administriranog inzulina. Ovaj je materijal detaljnije opisan u odjeljku posvećenom ovom problemu.
Proračun doze inzulina trebao bi završiti pripremom režima terapije inzulinom, koji je zabilježen u anamnezi i popisu recepata:
8.30 - 6 jedinica S. Actrapidi HM + 16 jedinica S. Protaphani HM
17.30 - 4 PIECES S. Actrapidi HM + 8 PIECES S. Protaphani HM
34 jedinica / dan, sc
Prilagođavanje doze terapije insulinom
Korekcija doze inzulina u klinici se često izvodi (sa tradicionalnom inzulinskom terapijom), uzimajući u obzir gubitak glukoze svakodnevnim urinom. Za to se izračunava broj grama glukoze izlučene u urinu. (Tradicionalna inzulinska terapija pretpostavlja da je pacijent na strogoj dijetalnoj terapiji s unaprijed programiranim unosom hljebnih jedinica, te ne može samostalno proširiti dijetu).
Na primjer, volumen izlučenog urina dnevno bio je 4 litre, 1,5% glukoze je određeno u urinu, a dnevna glukozurija 60 grama. Za iskorištavanje 4-5 grama glukoze potrebno je 1 jedinicu inzulina. U toj je situaciji potrebno povećati dnevnu dozu inzulina za 15 jedinica.
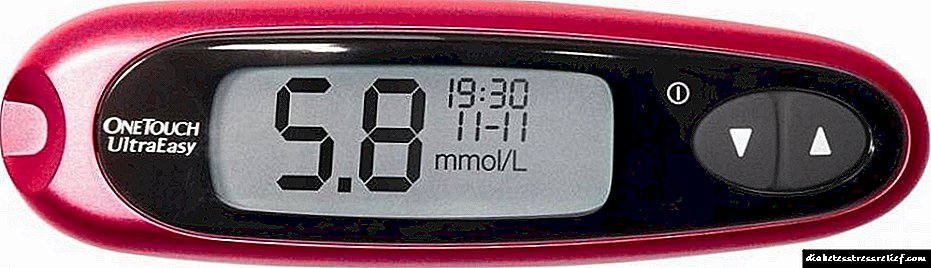
Najčešće, ako je potrebno točnije prilagođavanje doze terapije inzulinom, liječnik koristi podatke o razini glikemije proučene u različitim razdobljima dana (glikemijski profil). Korekcija doze inzulina koja se daje u skladu sa glikemijskim profilom obično je moguća samo u bolničkom okruženju ili ako pacijent ima sredstva za samokontrolu - mjerač glukoze u krvi.
Korekcija doze inzulina koja se daje bolesnicima sa šećernom bolešću tipa 1 kod pacijenata koji su podvrgnuti intenzivnoj insulinskoj terapiji zbog glukozurije nije prihvatljiva. To je zbog činjenice da:
1) glukozurija odražava samo informaciju da je kod ovog bolesnika glikemija prelazila bubrežni prag (prilično je promjenjiva u različitim grupama bolesnika: stariji pacijenti 13,9 mmol / l ili više, trudnice 5,6-6,7 mmol / l, fiziološki smanjenje, pri brzini od 8,9-10 mmol / l),
2) ne odražava prisustvo hipoglikemije,
3) moderne ciljne postavke za postizanje kompenzacije za metabolizam ugljikohidrata (na prazan želudac 5-6 mmol / l i 7.5-8 mmol / l nakon obroka kod pacijenata sa šećernom bolešću tipa 1) kod većine bolesnika, očito manje od glikemije, koji će premašiti bubrežni prag.
Dakle, oslanjajući se samo na podatke o dnevnoj glukozuriji, liječnik neće moći odabrati dozu inzulina radi postizanja kompenzacije metabolizma ugljikohidrata, odnosno glavni cilj liječenja bolesnika s dijabetesom neće biti postignut.
U slučajevima intenzivne terapije inzulinom, korekcija se vrši samo prema glikemiji, uzimajući u obzir jedeni jedinice za hljeb (XE), fizička aktivnost, doba dana. Dakle, pri korištenju "ekstra" XE u jutarnjim satima potrebno je unijeti 1,3-2,5 IU inzulina kratkog djelovanja, dnevno 1 IU, uveče 1-1,5 IU. Uz to, potrebno je uzeti u obzir i rezultate samokontrole glikemije koja se (u slučaju proširenja prehrane) provodi prije svake injekcije.
Izračun doze inzulina, ovisno o početnoj razini glikemije, podrazumijeva smanjenje doze inzulina u odnosu na izračunatu, ako je glikemija prije obroka bila 3, 3 mmol / l, povećanje sve dok nije dostignuta normoglikemija u slučaju 6 ili više mmol / l, podudaranje doze inzulina s prihvaćenim jedinice za hljeb, ako je glikemija 3,4-5,6 mmol / l.
Primjeri korekcije dnevne doze inzulina glikemijskim profilom u najčešćim situacijama
Pacijent A., 22 godine, (visina 165 cm, tjelesna težina 70 kg) pati dijabetes melitus tipa 1 (SD-1) 15 godina prima terapiju inzulinom po šemi:
8.30 - 6 PIECES S. Actrapidi HM + 14 PIECES S. Protaphani HM
13.30 - 8 jedinica S. Actrapidi HM
17.30 - 8 PIECES S. Actrapidi HM + 8 PIECES S. Protaphani HM
54 PIECES / DAY.
U istraživanju glikemijskog profila dobijeni su sljedeći glikemijski pokazatelji (bez narušavanja ishrane):
6,00 - 6,5 mmol / l,
13,00 - 14, 3 mmol / l,
17,00 - 8,0 mmol / l,
22,0 - 7,5 mmol / L
Da bi se postigla normoglikemija u 13 sati, moguće je povećati dozu inzulina produženog djelovanja koja se daje ujutro za 4-6 jedinica i / ili prije ručka povećati dozu inzulina kratkog djelovanja za 2-4 jedinice.
Pacijent K., star 36 godina, boluje od DM-1, prima inzulinsku terapiju prema shemi u zadnje 3 nedelje:
8.30 - 10 PIECES S. Insumani Rapidi + 14 PIECES S. Insumani Basali
13.30 - 8 jedinica S. Insumani Rapidi
17.30 - 6 PIECES S. Insumani Rapidi + 18 PIECES S. Insumani Basali
54 PIECES / DAY.
U istraživanju glikemijskog profila dobijeni su sljedeći glikemijski pokazatelji (bez narušavanja ishrane):
6,00 - 18,1 mmol / l,
13,00 - 6,1 mmol / l,
17,00 - 6,7 mmol / l,
22,00 - 7,3 mmol / l.
Korekcija doze terapije insulinom kod ovog pacijenta uključuje isključenje fenomena „jutarnje zore“ i fenomena Somoji.
Fenomen Somoji - Ovo je posthipoglikemijska hiperglikemija. Razvija se kao rezultat prevelike doze inzulina, uzrokuje hipoglikemiju, kao odgovor na to se glukagon (po β-ćelijama gušterače), a zatim i ostali protu-hormonski hormoni (glukokortikoidi, adrenalin, somatotropni hormon, adrenokortikotropni hormon) nadoknađuju, pokrećući proces pretvaranja mišićnog glikogena u glukozu.
Mehanizmi za održavanje homeostaze glukoze uvijek djeluju, daleko prelazeći potrebnu razinu povećanja glukoze, izazivajući tako posthipoglikemijsku hiperglikemiju. Ako se hipoglikemijsko stanje razvilo u snu (klinički sumnjaju u slučaju pritužbi pacijenata na strašne snove), tada će vrijednosti glikemije nakon posta biti vrlo visoke.
U tom je slučaju potrebno pregledati nivo glukoze u noći, u 2-3 sata ujutro. Ako je glukoza niska, jutarnja hiperglikemija posljedica je fenomena Somogy. Doza inzulina dugog djelovanja koja se daje u večernjim satima mora se smanjiti.
U slučaju da su pokazatelji noćne glikemije visoki, fenomen Somoji je isključen. Trebao bi razmisliti o fenomenu "jutarnje zore". Fenomen "jutarnje zore" nastaje zbog pojedinačne visoke aktivnosti kontransularnih hormona u jutarnjim satima. Korekcija doze inzulina primijenjena u ovom slučaju uključuje prvo odvajanje vremena primjene kratkog i produženog inzulina u večernjim satima, odnosno humulin R se i dalje primjenjuje pola sata prije večere, a humulin NPH što je moguće kasnije prije spavanja, u 21-22 sata. Ako je glikemija na glavi i dalje visoka, doza humulinskog NPH se postupno povećava sve dok pokazatelji ne ispune kriterije za nadoknadu.
Pacijent K., star 36 godina (visina 168 cm, tjelesna težina 85 kg), boluje od SD-1, prima inzulinsku terapiju prema šemi u posljednjih šest mjeseci:
8.30 - 14 PIECES S. Humulin R + 24 PIECES S. Humulin NPH
13.30 - 14 PIECES S. Humulin R
17.30 - 8 PIECES S. Humulin R + 14 PIECES S. Humulin NPH
76 PIECES / DAY.
Hipoglikemijska stanja bilježena su periodično noću, tokom pola godine povećanje tjelesne težine iznosilo je 9 kg.
U istraživanju glikemijskog profila dobijeni su sljedeći glikemijski pokazatelji (bez narušavanja ishrane):
6,00 - 16,5 mmol / l,
13,00 - 4,1 mmol / l,
17,00 - 4,5 mmol / l,
22,00 - 3,9 mmol / l,
2,00 - 2,9 mmol / L
Uzrok dekompenzacije metabolizma ugljikohidrata kod ovog pacijenta bila je hronična predoziranje inzulina, što je uzrokovalo nagli porast tjelesne težine, kao i česta hipoglikemijska stanja, uključujući noću i posthipoglikemijsku hiperglikemiju na tešče.
U ovom slučaju, korekcija terapije inzulinom (koja se provodi samo u bolnici) podrazumijeva smanjenje dnevne doze za najmanje 1/3 i izračunavanje rasporeda primjene prema gornjim pravilima. Daljnja korekcija provest će se uzimajući u obzir rezultate glikemijskog profila istraživanih nakon imenovanja novog režima intenzivne terapije inzulinom.
Propisivanje terapije samo kratko delujućim inzulinom
Imenovanje terapije samo kratko delujućim insulinom je neophodno i moguće u sledećim situacijama:
- razvoj dekompenzacije metaboličkih procesa s ketozom (za bilo koju vrstu dijabetesa),
- razvoj ekstremnog stepena dekompenzacije metaboličkih procesa s ketoacidozom (sa bilo kojom vrstom dijabetesa melitusa),
- ekstremni stepen dekompenzacije metaboličkih procesa sa razvojem bilo koje varijante hiperglikemijske kome (sa bilo kojom vrstom dijabetes melitusa),
- razvitak alergijske reakcije na inzulin zahtijeva imenovanje ljudskog monokomponentnog inzulina kratkog djelovanja,
- hitne i planirane hirurške intervencije, ozljede,
- dostava.
U tom slučaju uvođenje inzulina kratkog djelovanja izvršit će se u 6-10 injekcija, frakcijski, u malim dozama (s komom po satu).
Ako je glikemija mala, unos inzulina treba kombinirati s uvođenjem otopina glukoze.
Komplikacije inzulinske terapije
Trenutno terapiju inzulinom prati mnogo manji broj komplikacija. Dakle, nakon široke upotrebe visoko pročišćenih ljudskih inzulina genetski proizvedenih, teški oblici lipodistrofije gotovo su nestali.
Među najčešćim komplikacijama, vodeće mjesto, naravno, pripada hipoglikemijskim stanjima i hipoglikemijskim komama. Hipoglikemijske kome su najopasnije komplikacije.
Takođe je važna komplikacija poput alergijske reakcije, koja može biti i lokalna i opća. Lokalna alergijska reakcija jasno je vidljiva na mjestu ubrizgavanja i može se očitovati svrabom, hiperemijom i sabijanjem. Generalizirana alergijska reakcija može se pojaviti u obliku Quinckeovog edema, urtikarije, anafilaktičkog šoka (izuzetno je rijedak).
U slučaju razvoja alergije, prethodno korištene vrste inzulina treba zamijeniti inzulinom kratkog djelovanja (adekvatno povećavajući dnevnu dozu), humulin će biti lijek izbora. Teški oblici alergija zahtijevaju posebnu terapijsku (ponekad i oživljavajuću) intervenciju i imenovanje glukokortikosteroida, antihistaminika. Liječenje treba provesti u specijaliziranoj bolnici.
Niska imunogenost modernih inzulina, odsutnost visokih titra antitijela na njih, omogućili su brojnim američkim naučnicima da govore u prilog nepostojanju termina koji se prije upotrebljavao kao inzulinska rezistencija (imunološka).
Visoka dnevna potreba za inzulinom u današnje vrijeme najvjerojatnije je posljedica privremene otpornosti na inzulin povezane s tim da pacijent ima visoku razinu kontra-hormonskih hormona u stanjima kao što su teške purulentno-upalne i zarazne bolesti, operacije velikih šupljina, hiperlipoproteinemija, dehidracija, pretilost. .
Šta je osnovna bolus terapija insulinom
Terapija dijabetesa inzulinom može biti tradicionalna ili osnovna bolus (pojačana). Da vidimo o čemu se radi i kako se razlikuju.Preporučljivo je pročitati članak „Kako inzulin regulira šećer u krvi kod zdravih ljudi i šta se mijenja s dijabetesom.“ Što bolje razumijete ovu temu, to ćete biti uspješniji u liječenju dijabetesa.
U zdrave osobe koja nema dijabetes, mala, vrlo stabilna količina inzulina uvijek cirkuliše u krvi koja posti. To se naziva bazalna ili bazalna koncentracija inzulina. Sprečava glukoneogenezu, tj. Pretvaranje zaliha proteina u glukozu. Da nije bilo bazne koncentracije inzulina u plazmi, osoba bi se "rastopila u šećer i vodu", kako su drevni ljekari opisali smrt od dijabetesa tipa 1.
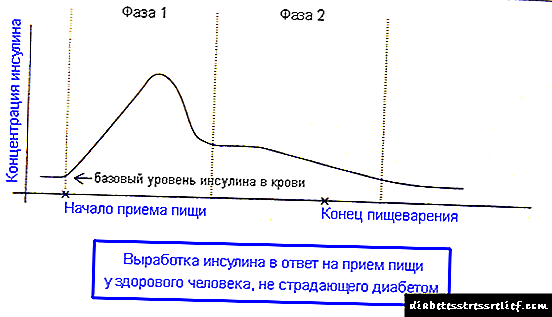
Na prazan stomak (tokom spavanja i između obroka), zdrav pankreas proizvodi inzulin. Dio se koristi za održavanje stabilne bazne koncentracije inzulina u krvi, a glavni dio se čuva u rezervi. Ova zaliha se naziva prehrambeni bolus. Biće mu potrebno kada osoba počne jesti kako bi se asimilirala pojedenim hranjivim sastojcima i istovremeno spriječila skok šećera u krvi.
Od početka obroka i nakon otprilike 5 sati, tijelo prima bolus inzulin. Ovo je oštro oslobađanje od gušterače gušterače, koje je pripremljeno unaprijed. Nastaje sve dok sva dijetalna glukoza ne apsorbuje tkiva iz krvotoka. Istovremeno, hormoni kontraregulacije djeluju i na taj način da šećer u krvi ne pada previše nisko i ne nastaje hipoglikemija.
Basis-bolusna terapija insulinom - znači da se „početna“ (bazalna) koncentracija inzulina u krvi stvara ubrizgavanjem inzulina srednjeg ili dugog delovanja noću i / ili ujutro. Također, bolusna (vršna) koncentracija inzulina nakon obroka stvara se dodatnim injekcijama inzulina kratkog ili ultra kratkog djelovanja prije svakog obroka. To omogućava, iako otprilike, imitiranje funkcioniranja zdravog gušterače.

Tradicionalna inzulinska terapija uključuje unošenje inzulina svaki dan, tačno određeno u vremenu i dozi. U tom slučaju pacijent s dijabetesom rijetko mjeri glukoterom u krvi razinu glukoze u krvi. Pacijentima se savjetuje da svakodnevno konzumiraju istu količinu hranjivih sastojaka s hranom. Glavni problem s tim je što ne postoji fleksibilno prilagođavanje doze inzulina trenutnoj razini šećera u krvi. A dijabetičar ostaje "vezan" za ishranu i raspored za ubrizgavanje inzulina. U tradicionalnom režimu terapije inzulinom obično se daju dvije injekcije inzulina dva puta dnevno: kratko i srednje trajanje djelovanja. Ili se mješavina različitih vrsta inzulina ubrizgava ujutro i navečer jednom injekcijom.
Očito je da je tradicionalna terapija inzulinom protiv dijabetesa lakša od bolusne osnove. Ali, nažalost, to uvijek dovodi do nezadovoljavajućih rezultata. Nemoguće je postići dobru kompenzaciju za dijabetes, odnosno približavanje nivoa šećera u krvi normalnim vrijednostima tradicionalnom inzulinskom terapijom. To znači da se brzo razvijaju komplikacije dijabetesa, koje dovode do invaliditeta ili rane smrti.

Tradicionalna inzulinska terapija koristi se samo ako je nemoguće ili nepraktično davati inzulin po intenziviranoj šemi. To se obično događa kada:
- stariji dijabetičar, ima nizak životni vek,
- pacijent ima mentalnu bolest
- dijabetičar nije u stanju da kontroliše nivo glukoze u krvi,
- pacijentu je potrebna vanjska njega, ali nemoguće je pružiti kvalitetu.
Da biste liječili dijabetes inzulinom pomoću efikasne metode osnovne terapije bolusom, potrebno je mjeriti šećer glukometrom nekoliko puta u toku dana. Takođe, dijabetičar bi trebao biti u mogućnosti izračunati dozu produženog i brzog inzulina kako bi prilagodio dozu inzulina trenutnoj razini šećera u krvi.
Kako zakazati terapiju inzulinom za dijabetes tipa 1 ili 2
Pretpostavlja se da već imate rezultate potpune samokontrole šećera u krvi kod pacijenta koji boluje od dijabetesa 7 dana uzastopno. Naše preporuke su za dijabetičare koji slijede dijetu s malo ugljikohidrata i primjenjuju metodu laganog opterećenja. Ako slijedite "uravnoteženu" prehranu, preopterećenu ugljikohidratima, tada možete dozirati inzulin izračunati na jednostavnije načine od onih opisanih u našim člancima. Jer ako dijeta za dijabetes sadrži višak ugljikohidrata, onda još uvijek ne možete izbjeći šlice šećera u krvi.

Kako izraditi režim terapije insulinom - korak po korak:
- Odlučite trebate li injekcije produženog inzulina preko noći.
- Ako vam trebaju injekcije produženog inzulina noću, izračunajte početnu dozu pa je prilagodite narednih dana.
- Odlučite treba li vam injekcije produženog inzulina ujutro. Ovo je najteže, jer za eksperiment trebate preskočiti doručak i ručak.
- Ako vam trebaju injekcije produženog inzulina ujutro, tada izračunajte početnu dozu inzulina za njih, a zatim prilagodite nekoliko tjedana.
- Odlučite da li vam trebaju injekcije brzog inzulina prije doručka, ručka i večere i ako jeste, prije kojih obroka je potrebno, a prije kojih - ne.
- Izračunajte početne doze kratkog ili ultra kratkog inzulina za injekcije prije jela.
- Prilagodite doziranje kratkog ili ultra kratkog inzulina prije jela, na osnovu prethodnih dana.
- Provedite eksperiment da biste tačno utvrdili koliko minuta prije jela trebate ubrizgati inzulin.
- Naučite kako izračunati dozu kratkog ili ultra kratkog inzulina za slučajeve kada je potrebno da normalizirate visoki šećer u krvi.
Kako ispuniti tačke 1-4 - pročitajte u članku „Lantus i Levemir - inzulin produženog djelovanja. Normalizirajte šećer ujutro na prazan stomak. " Kako ispuniti bodove 5-9 - pročitajte u člancima „Ultrashort insulin Humalog, NovoRapid i Apidra. Ljudski kratki inzulin “i„ injekcije inzulina prije jela. Kako sniziti šećer na normalu ako poraste. " Prije toga morate proučiti i članak „Liječenje dijabetesa inzulinom. Koje su vrste inzulina. Pravila skladištenja insulina. " Još jednom podsjećamo da se odluke o potrebi injekcija produženog i brzog inzulina donose neovisno jedna o drugoj. Jednom dijabetičaru je potreban samo produženi inzulin noću i / ili ujutro. Ostali pokazuju samo injekcije brzog inzulina prije jela, tako da šećer ostaje normalan nakon jela. Treće, istodobno je potreban produženi i brzi inzulin. Ovo se utvrđuje rezultatima potpune samokontrole šećera u krvi tokom 7 dana uzastopno.
Pokušali smo objasniti na pristupačan i razumljiv način kako pravilno sastaviti režim terapije insulinom za dijabetes tipa 1 i 2. Da biste odlučili koji inzulin ubrizgati, u koje vrijeme i u kojim dozama, morate pročitati nekoliko dugih članaka, ali oni su napisani na najrazumljiviji jezik. Ako imate bilo kakvih pitanja, postavite ih u komentarima, a mi ćemo brzo odgovoriti.
Lečenje dijabetesa tipa 1 sa injekcijama insulina
Svi pacijenti s dijabetesom tipa 1, osim onih koji imaju jako blago stanje, trebali bi primati brze injekcije inzulina prije svakog obroka. Istovremeno, trebaju im injekcije produženog inzulina noću i ujutro kako bi održali normalan šećer na gladu. Ako kombinirate produženi inzulin ujutro i navečer s injekcijama brzog inzulina prije obroka, to vam omogućuje manje ili više preciznog simuliranja gušterače zdrave osobe.

Pročitajte sve materijale u bloku „Inzulin u liječenju dijabetesa tipa 1 i 2“. Obratite posebnu pažnju na članke „Prošireni inzulin Lantus i Glargin. Srednji NPH-inzulin Protafan ”i“ Injekcije brzog inzulina prije jela. Kako sniziti šećer na normalu ako je skočio. " Morate dobro razumjeti zašto se koristi produženi inzulin i šta je brzo. Naučite koja je metoda niskog opterećenja održavanje savršeno normalnog šećera u krvi, a istovremeno koštati niske doze inzulina.
Ako imate pretilost u prisutnosti dijabetesa tipa 1, tada bi tablete Siofor ili Glucofage mogle biti korisne za smanjenje doziranja inzulina i olakšavanje gubitka kilograma. Uzmite ove tablete sa svojim liječnikom, ne prepisujte ih sami.
Inzulin i tablete dijabetesa tipa 2
Kao što znate, glavni uzrok dijabetesa tipa 2 je smanjena osjetljivost stanica na djelovanje inzulina (inzulinska rezistencija). U većini bolesnika s ovom dijagnozom gušterača i dalje proizvodi vlastiti inzulin, ponekad čak i više nego u zdravih ljudi. Ako vam šećer u krvi skoči nakon jela, ali ne previše, tada možete pokušati zamijeniti injekcije brzog inzulina prije jela sa Metformin tabletama.

Metformin je supstanca koja povećava osjetljivost ćelija na inzulin. Sadržan je u tabletama Siofor (brzo djelovanje) i Glucophage (produženo oslobađanje). Ova mogućnost izaziva veliko oduševljenje kod pacijenata sa dijabetesom tipa 2, jer je vjerojatnije da će uzimati tablete nego injekcije inzulina, čak i nakon što su savladali tehniku bezbolne injekcije. Prije jela, umjesto inzulina, možete pokušati uzimati brzo djelujuće Siofor tablete, postepeno povećavajući njihovu dozu.
Možete početi jesti ne ranije od 60 minuta nakon uzimanja tableta. Ponekad je prikladnije ubrizgati kratki ili ultra kratki inzulin prije jela, tako da možete početi jesti nakon 20-45 minuta. Ako se unatoč uzimanju maksimalne doze Siofora, šećer diže nakon obroka, tada su potrebne injekcije inzulina. Inače će se razviti dijabetesne komplikacije. Uostalom, već imate više nego dovoljno zdravstvenih problema. Nije im bilo dovoljno dodati amputaciju nogu, sljepoću ili zatajenje bubrega. Ako postoje dokazi, onda liječite dijabetes inzulinom, nemojte biti glupi.
Kako smanjiti doze inzulina sa dijabetesom tipa 2
Za dijabetes tipa 2, trebate koristiti tablete s inzulinom ako imate prekomjernu težinu, a doza produženog inzulina preko noći je 8-10 jedinica ili više. U ovoj situaciji, prave tablete za dijabetes olakšat će otpornost na inzulin i pomoći u smanjenju doziranja inzulina. Činilo bi se, u čemu je dobra? Uostalom, i dalje morate raditi injekcije, bez obzira koja je doza inzulina u šprici. Činjenica je da je inzulin glavni hormon koji potiče taloženje masti. Velike doze inzulina uzrokuju porast tjelesne težine, inhibiraju gubitak težine i dodatno povećavaju otpornost na inzulin. Stoga će vam zdravlje biti od velike koristi ako možete smanjiti dozu inzulina, ali ne po cijenu povećanja šećera u krvi.
Kakav je režim upotrebe tableta sa inzulinom za dijabetes tipa 2? Prije svega, pacijent noću počinje uzimati Glucofage tablete, zajedno sa svojim ubrizgavanjem produženog inzulina. Doza Glucofagea postepeno se povećava i oni pokušavaju smanjiti dozu produženog inzulina preko noći ako mjerenja šećera ujutro na prazan stomak pokazuju da se to može učiniti. Noću se preporučuje uzimanje glukofaga, a ne Siofor, jer on duže traje i traje čitavu noć. Glukofag je također mnogo rjeđi od Siofora koji će izazvati probavne smetnje. Nakon što se doza glukofaga postepeno povećava, može se dodati i pioglitazon. Možda će ovo pomoći da se dodatno smanji doza inzulina.

Pretpostavlja se da uzimanje pioglitazona protiv injekcija inzulina malo povećava rizik od kongestivnog zatajenja srca. Ali dr. Bernstein vjeruje da potencijalna korist nadmašuje rizik. U svakom slučaju, ako primijetite da su vam noge barem malo otečene, odmah prestanite uzimati pioglitazon. Glukofag vjerojatno neće izazvati ozbiljnije nuspojave osim probavnih tegoba i to rijetko. Ako kao rezultat uzimanja pioglitazona nije moguće smanjiti dozu inzulina, on se tada ukida. Ukoliko i pored uzimanja maksimalne doze Glucofagea noću, uopšte nije bilo moguće smanjiti dozu produženog inzulina, tada se i ove tablete otkazuju.
Ovdje je prikladno podsjetiti da tjelesno obrazovanje povećava osjetljivost ćelija na inzulin mnogostruko moćnije od bilo koje pilule protiv dijabetesa. Naučite kako s užitkom vježbati kod dijabetesa tipa 2 i počnite se kretati. Tjelesna edukacija je čudo lijek za dijabetes tipa 2, koji je na drugom mjestu nakon dijeta sa niskom razinom ugljikohidrata. Odbijanje od injekcija inzulina dobija se kod 90% pacijenata s dijabetesom tipa 2, ako slijedite dijetu s niskim udjelom ugljikohidrata i istovremeno se bavite tjelesnim odgojem.
Nakon čitanja članka naučili ste kako sastaviti režim inzulinske terapije dijabetesa, odnosno donijeti odluke o tome koji će inzulin ubrizgati, u koje vrijeme i u kojim dozama. Opisali smo nijanse liječenja inzulinom za dijabetes tipa 1 i dijabetes tipa 2. Ako želite postići dobru kompenzaciju za dijabetes, odnosno kako bi se šećer u krvi što više približio normalnoj vrijednosti, morate pažljivo razumjeti kako za to koristiti inzulin. Morat ćete pročitati nekoliko dugih članaka u bloku „Insulin u liječenju dijabetesa tipa 1 i 2“. Sve su ove stranice napisane što je moguće jasnije i dostupnije ljudima bez medicinskog obrazovanja. Ako imate bilo kakvih pitanja, onda ih možete postaviti u komentarima - i mi ćemo odgovoriti odmah.

Zdravo Moja majka ima dijabetes tipa 2. Ima 58 godina, 170 cm, 72 kg. Komplikacije - dijabetička retinopatija. Kako je propisao ljekar, uzimala je Glibomet 2 puta dnevno 15 minuta prije jela. Prije 3 godine, ljekar je propisao inzulin protafan ujutro i navečer 14-12 jedinica. Razina šećera na sat iznosila je 9-12 mmol / L, a do večeri bi mogla dostići 14-20 mmol / L. Primjetio sam da je nakon imenovanja protafana retinopatija počela napredovati, a prije toga slijedila ga je druga komplikacija - dijabetičko stopalo. Sad joj noge ne smetaju, ali skoro ne vidi. Imam medicinsko obrazovanje i radim sve postupke za sebe. U svoju prehranu uključio sam čajeve koji smanjuju šećer i bio suplemente. Razina šećera počela je padati do 6-8 mmol / L ujutro i 10-14 uveče. Tada sam odlučio smanjiti njene doze inzulina i vidjeti kako se mijenja nivo šećera u krvi. Počeo sam smanjivati dozu inzulina za 1 jedinicu sedmično, povećao sam dozu Glibomet-a na 3 tablete dnevno. I dan danas sam je ujutro i navečer ubodio u 3 jedinice. Ali najzanimljivije je da je razina glukoze ista - 6-8 mmol / L ujutro, 12-14 mmol / L uveče! Ispada da se dnevna norma Protafana može zamijeniti bio dodacima? Kad je nivo glukoze viši od 13-14, ubrizgavam AKTRAPID 5-7 IU i razina šećera brzo se vraća u normalu. Molim vas, recite mi da li je uopće bilo uputno davati terapiju inzulinom. Takođe, primijetila sam da joj dijeta terapija puno pomaže. Želio bih znati više o najefikasnijim lijekovima za liječenje dijabetesa tipa 2 i retinopatije. Hvala!
> Kako je propisao ljekar, uzela je Glibomet
Glibomet uključuje glibenklamid. Odnosi se na štetne tablete protiv dijabetesa, kojih preporučujemo da odustanete. Prebacite se na čisti metformin, tj. Siofor ili Glucofage.
> da li je to uopšte bilo prikladno
> upravljati joj inzulinskom terapijom?
Preporučujemo da odmah započnete terapiju inzulinom ako šećer nakon obroka skoči iznad 9,0 mmol / L barem jednom i iznad 7,5 mmol / L na dijeti sa niskim udjelom ugljikohidrata.
> saznajte više o najefikasnijim lijekovima
Evo članka „Lijekovi za dijabetes“, o čemu ćete saznati sve. Što se tiče retinopatije, najbolji način je normalizacija šećera u krvi prateći naš program liječenja dijabetesa tipa 2. Tablete i, ako je potrebno, laserska koagulacija krvnih žila - propisuje oftalmolog.
Zdravo Moja kćerka ima dijabetes tipa 1. Ima 4 godine, visina 101 cm, težina 16 kg. Na terapiji inzulinom 2,5 godine. Injekcije - Lantus 4 jedinice ujutro i humalog za jelo za 2 jedinice. Šećer ujutro 10-14, uveče šećer 14-20. Ako se pred spavanje ubode još 0,5 ml humaloga, ujutro se šećer diže još više. Pokušali smo pod nadzorom ljekara povećati dozu lantusa 4 jedinice i humaloga za 2,5 jedinice.Onda nakon sutra i večere u povećanim dozama inzulina, uveče smo imali aceton u mokraći. Prešli smo na lantus 5 jedinica i humalog od 2 jedinice svaka, ali šećer je i dalje visok. Uvek nam iz bolnice otpremaju sa šećerom u 20. Istodobna bolest - hronični crevni kolitis. Kod kuće se počinjemo iznova prilagođavati. Djevojčica je aktivna, nakon fizičkog napora šećer općenito počinje spuštati vagu. Trenutno uzimamo dodatke prehrani za snižavanje šećera u krvi. Recite mi kako postići normalne šećere? Možda inzulin s dugotrajnim djelovanjem jednostavno nije prikladan za nju? Ranije su u početku bili na protofanu - od njega je dijete imalo grčeve. Kako se ispostavilo, alergije su. Zatim su se prebacili na levemir - šećeri su bili stabilni, došlo je do toga da levemir stavljaju samo noću. I kako je prenošen u lantus - šećer je stalno visok.
> Recite mi kako postići normalne šećere?
Prije svega, prijeđite na dijetu s malo ugljikohidrata i smanjite dozu inzulina u smislu šećera u krvi. Izmjerite šećer glukometrom najmanje 8 puta dnevno. Pažljivo proučite sve naše članke pod naslovom insulin.
Nakon toga, ako imate pitanja, pitajte.
Dok dijete sa dijabetesom tipa 1 jede "kao i svi drugi", razgovarati o nečemu besmisleno je.
Činilo mi se da imate malo informacija o dijabetesu poput LADA. Zašto se to događa ili je gledam negdje na pogrešnom mjestu?
> ili gledam negdje na pogrešnom mjestu?
Detaljan članak o LADA dijabetesu tipa 1 u blagom obliku možete pronaći ovdje. Sadrži jedinstvene vrijedne podatke za pacijente koji imaju ovu vrstu dijabetesa. Na ruskom jeziku nigde drugde nema.
Zdravo
Imam dijabetes tipa 2. Prije 3 sedmice prešao sam na strogu dijetu s malo ugljikohidrata. Uzimam i ujutro i navečer Gliformin 1 tabletu 1000 mg. Šećer ujutro na prazan stomak, prije i nakon jela i prije spavanja gotovo je isti - od 5,4 do 6, ali težina se ne smanjuje.
Moram li u svom slučaju preći na inzulin? Ako da, u kojim dozama?
Hvala!
> težina se ne smanjuje
ostavi ga na miru
> Trebam li u svom slučaju
> prebacite se na inzulin?
Zdravo Imam 28 godina, visina 180 cm, težina 72 kg. Bolesna sam od dijabetesa tipa 1 od 2002. Inzulin - Humulin P (36 jedinica) i Humulin P (28 jedinica). Odlučio sam provesti eksperiment - da vidim kako će se moj dijabetes ponašati. Ujutro je, ne pijući ništa, izmerio šećer - 14,7 mmol / l. Ubrizgavao je inzulin R (3 jedinice) i nastavio ubrzano dalje, pio je samo vodu. Do večeri (18:00) izmjeren je šećer - 6,1 mmol / l. Nisam davao insulin. Nastavio sam piti samo vodu. U 22.00 mi je šećer već bio 13 mmol / L. Eksperiment je trajao 7 dana. Cijelo vrijeme posta popio je jednu vodu. Za sedam dana ujutro, šećer je bio oko 14 mmol / L. Do 18:00 pobijedio je inzulin Humulin R na normalnu vrijednost, ali već za 22 sata šećer je porastao na 13 mmol / l. Tokom cijelog perioda posta nije postojala hipoglikemija. Želio bih znati od vas razlog ponašanja mojih šećera, jer ništa nisam jeo? Hvala
Želio bih znati od vas razlog ponašanja mojih šećera
Hormoni stresa koji izlučuju nadbubrežne žlijezde uzrokuju šare šećera u krvi čak i tijekom posta. Zbog dijabetesa tipa 1 nemate dovoljno inzulina da biste ove glatke skokove izgladili.
Morate se prebaciti na dijetu s niskim udjelom ugljikohidrata i što je najvažnije, proučiti i koristiti metode za tačno izračunavanje doza inzulina. Inače, krznena životinja je odmah iza ugla.
Činjenica je da su u početku, kad sam se razbolio, šećeri bili u granicama normale, a koštale su minimalne doze inzulina. Nakon nekog vremena, jedan „pametan doktor“ savetovao je metodu posta, a navodno se glad može izlečiti od dijabetesa. Prvi sam put gladovao 10 dana, drugi već 20. Šećer je gladovao oko 4,0 mmol / L, nije se dizao iznad, uopšte nisam ubrizgavao inzulin. Nisam liječio dijabetes, ali doziranje inzulina je smanjeno na 8 jedinica dnevno. Istovremeno se poboljšalo i cjelokupno zdravlje. Nakon nekog vremena ponovo je stradao od gladi. Prije početka popila sam veliku količinu soka od jabuke. Bez ubrizgavanja inzulina, postao je gladan 8 dana. Tada nije bilo mogućnosti za mjerenje šećera. Kao rezultat toga, hospitaliziran sam s acetonom u urinu +++, a šećerom 13,9 mmol / L. Nakon tog incidenta uopće ne mogu bez inzulina, bez obzira da li sam jeo ili ne. U svakom slučaju potrebno je probušiti. Recite mi, molim vas, šta se dogodilo sa mojim tijelom? Možda pravi razlog nisu hormoni stresa? Hvala
šta se dogodilo sa mojim tijelom?
Nisi pio dovoljno tekućine tokom posta, što je uzrokovalo da se stanje toliko pogoršalo, da je bila potrebna hospitalizacija
Dobar dan Trebam tvoj savjet. Mama boluje od dijabetesa tipa 2 već oko 15 godina. Sada ima 76 godina, visina 157 cm, težina 85 kg. Prije šest mjeseci, tablete su prestale održavati razinu šećera u normalu. Uzela je maninil i metformin. Početkom juna glikovani hemoglobin bio je 8,3%, a sada u septembru 7,5%. Pri mjerenju glukometrom šećer je uvijek 11-15. Nekad je bio prazan želudac 9. Biohemija krvi - pokazatelji su normalni, osim holesterola i TSH lagano povećanih. Endokrinolog je majku prebacio na inzulin Biosulin N 2 puta dnevno, ujutro 12 jedinica, uveče 10 jedinica, a takođe je manipulisane tablete ujutro i naveče prije jela. Unosimo insulin nedelju dana, dok šećer "pleše". To se događa 6-15. U osnovi, pokazatelji 8-10. Pritisak se periodično povećava na 180 - liječi se Noliprel forteom. Noge se neprestano provjeravaju zbog pukotina i čireva - dok je sve u redu. Ali noge me boli.
Pitanja: Da li je moguće da se u njenoj dobi strogo pridržava dijeta s niskim udjelima ugljikohidrata? Zašto šećer „skače“? Nepravilna tehnika umetanja, igle, doza? Ili bi tek trebalo doći vrijeme za normalizaciju? Netačno izabrani insulin? Stvarno se radujem vašem odgovoru, hvala.
je li moguće da se u njenoj dobi striktno pridržava dijeta s niskim udjelom ugljikohidrata?
To ovisi o stanju njenih bubrega. Za više informacija pogledajte članak „Dijeta za bubrege koji imaju dijabetes”. U svakom slučaju, prebacite se na ovu dijetu ako ne želite ići majčinim putem.
Jer ne radite sve kako treba.
Pratimo sva uputstva endokrinologa - ispostavilo se da doktor piše pogrešan tretman?
Kako to učiniti ispravno? Izuzeti maninil, dodati inzulin?
Propisuje li liječnik pogrešno liječenje?
Postoji čitav sajt o domaćim lekarima koji pogrešno leče dijabetes 🙂
Prije svega provjerite bubrege. Nadalje pogledajte članak o liječenju dijabetesa tipa 2 + injekcije inzulina su potrebne jer je slučaj zanemaren.
Odaberite odgovarajuću dozu inzulina kako je navedeno u člancima na web mjestu. Preporučljivo je koristiti odvojeno produžene i brze vrste inzulina, a ne ono što vam je propisano.
Hvala Mi ćemo proučavati.
Pozdrav, da li pravilno unosim inzulin ujutro 36 jedinica protafana, a navečer čak i actrapid za hranu 30 jedinica, preskočio sam šećer i sada ne pičim hranu, ali pijem je odjednom, pokucao sam 1 i šećer i jutros napravio bolji.
Zdravo. Moj suprug ima dijabetes tipa 2 od 2003. Suprug star 60 godina stalno je uzimao tablete raznih lijekova koje su preporučili ljekari (siofor, glukofag, pioglar, onglise,). Svake godine se liječio u bolnici, ali je šećer stalno rasteo. U posljednje 4 godine, šećer je bio iznad 15 i dostigao je 21. Za inzulin nisu prenijeli svoj, bio je 59. Tijekom proteklih 1,5 godina izgubio sam 30 kg kada sam uzimao Victozu (ubrizgavao ga u trajanju od 2 godine) kako mi je propisao liječnik. I uzeo sam onglise i glikofag 2500. Šećer nije pao ispod 15. Sljedeći tretman u novembru propisao je inzulin ACTRAPID u 8 jedinica 3 puta dnevno, a noću LEVOMIR 18ED. U bolnici je otkriven aceton +++ na pozadini cijelog liječenja, on je oklijevao. Propisano je 15 jedinica s tragovima acetona i šećera. Aceton se stalno drži unutar 2-3 (++) Pije vodu dnevno 1,5-2 litre. Prije tjedan dana, ponovo su se obratili za konsultacije u bolnici, umjesto Actrapida propisano je NOVO RAPID i dozu bi trebali pokupiti sami, a doktor aceton ne bi trebao obratiti pažnju na aceton. Moj muž se ne osjeća dobro. Vikendom želimo preći na NOVO RAPID. U kojoj dozi mi možeš reći. Bio bih vrlo zahvalan. Muž nema loše navike.
Što znači smisao prehrane sa niskim udjelom ugljikohidrata? Kakve gluposti? Ja sam dijabetičar tipa 1 sa 20 godina iskustva. Dopuštam sebi da jedem sve! Mogu jesti kolač za palačinke. Samo radim više inzulina. I šećer je normalan. Razjasni mi tvoju dijetu s malo ugljikohidrata, objasni?
Dobar dan
Imam 50 godina. 4 godine dijabetes tipa 2. Bila je hospitalizirana sa šećerom 25 mmol. Objava: 18 jedinica lantusa noću + metformin 0,5 mg 3-4 tablete dnevno uz obroke. Nakon uzimanja ugljikohidrata (voća, na primjer), dolazi do redovitih perutanja u predjelu potkoljenice i to mi se zapravo ne sviđa. Ali mislio sam da je bez ugljenih hidrata potpuno nemoguće, pogotovo bez voća nema vitamina. Šećer ujutro ne prelazi 5 (5 je izuzetno rijetko, radije oko 4), često ispod norme 3,6-3,9. nakon jela (nakon 2 sata) do 6-7. Kada sam prekršio dijetu bilo je i do 8-9 puta.
Recite mi kako mogu shvatiti u kojem se smjeru krećem ako potpuno odustanem od ugljikohidrata - smanjim tablete ili inzulin? i kako to učiniti ispravno u mojoj situaciji? Liječnici zaista ne žele ništa učiniti. Hvala unaprijed.
Bolestan sam od T2DM već 30 godina, ujutro unosim Levemir 18 jedinica, a uveče pijem metformin + glimepirid 4 ujutro + Galvus 50 mg 2 puta, a šećer ujutro 9-10, tijekom dana 10-15. Postoji li neki drugi režim sa manje tableta? dnevni liječnik sa inzulinom ne preporučuje glikovani hemoglobin 10
Zdravo Imam dijabetes tipa 2. Imam 42 godine i težim 120 kg. visina 170. Liječnik mi je propisao terapiju inzulinom prije jela 12 jedinica Novorapid, a noću 40 jedinica Tujeo. Šećer tijekom dana manje od 12 ne događa se. Ujutro 15-17. Imam li pravi tretman i što možete savjetovati
Dobar dan Ako možete saznati je li meni propisano ispravno liječenje prema analizi C-peptida, rezultat 1,09, inzulin 4,61 µmE / ml, TSH 1,444 µmE / ml, glikohemoglobin 6,4% glukoza 7,9 mmol / L, ALT 18,9 U / L Holesterol 5,41 mmol / L, Urea 5,7 mmol / L Kreatinin 82,8 µmol / L, AST 20,5 u urinu sve je u redu.Glimepirid je propisan 2 g ujutro Metformin 850 uveče, Tioktična kiselina u trajanju od 2 do 3 mjeseca sa povećanjem šećera, dodajte 10 mg mg za trenutno je 8-15 šećera 5,0 ako ne jedem ništa pola dana. Visina 1,72 težine od 65 kg, bila je 80 kg. hvala ti
Režimi davanja inzulina
Među postojećim shemama terapije insulinom izdvaja se 5 glavnih vrsta:
- Jedna ubrizgavanje inzulina dugog ili srednjeg dejstva,
- Dvostruka injekcija intermedijarnog inzulina,
- Dvostruko ubrizgavanje inzulina srednjeg i kratkog dejstva,
- Trostruko ubrizgavanje inzulina kratkog i dugotrajnog djelovanja,
- Osnova je bolus šema.
Proces prirodne dnevne sekrecije inzulina može se predstaviti kao linija koja ima vrhove u trenucima vrha inzulina koji nastaju sat vremena nakon jela (slika 1). Na primjer, ako je osoba uzimala hranu u 7 sati ujutro, 12 dana, 18 i 22 sata, onda će vrhunac inzulina biti u 8 sati ujutro, 13 dana, 19 i 23 sata.
Krivulja prirodne sekrecije ima ravne presjeke, spajanjem kojih dobijamo osnovu - linija. Izravni odjeljci odgovaraju periodima tokom kojih osoba koja ne boluje od dijabetesa ne jede, a inzulin se malo izlučuje. U vrijeme otpuštanja inzulina nakon jela, izravnu liniju prirodne sekrecije dijele planinski vrhovi s oštrim usponom i manje oštrim padom.
Linija sa četiri vrha predstavlja „idealnu“ opciju, koja odgovara oslobađanju inzulina uz 4 obroka dnevno u strogo određeno vreme. U stvari, zdrava osoba može pomeriti vreme obroka, preskočiti ručak ili večeru, kombinirati ručak s ručkom ili uzeti nekoliko zalogaja, u ovom slučaju na krivini se pojavljuju dodatni mali vrhovi inzulina.
Povratak na sadržaj
Jedna injekcija dugog ili srednjeg inzulina

Pojedinačna injekcija nastaje zbog uvođenja dnevne doze inzulina ujutro prije doručka.
Radnja ove sheme je krivulja koja potječe u vrijeme primjene lijeka, dostižući vrhunac u vrijeme ručka i spuštajući se na večeru (graf 2)
Shema je jedna od najjednostavnijih, ima mnogo nedostataka:
- Krivnja jednog puhanja manje je vjerovatno da liči na prirodnu krivu za lučenje inzulina.
- Primjena ove sheme uključuje jedenje nekoliko puta dnevno - lagani doručak zamjenjuje se obilnim ručkom, manje obilnim ručkom i malom večerom.
- Količina i sastav hrane treba da bude povezan sa efikasnošću dejstva inzulina u ovom trenutku i stepenom fizičke aktivnosti.
Nedostaci sheme uključuju visoki postotak rizika od hipoglikemije, i danju i noću. Pojava noćne hipoglikemije, praćena povećanom dozom jutarnjeg inzulina, povećava rizik od hipoglikemije u vrijeme maksimalne efikasnosti lijeka
Unošenje značajne doze inzulina remeti metabolizam masti u tijelu, što može dovesti do stvaranja popratnih bolesti.
Ova shema se ne preporučuje osobama sa dijabetesom tipa 1, dijabetičarima tipa 2, terapija se koristi zajedno s lijekovima za snižavanje šećera, koji se uvode tokom večere.
Povratak na sadržaj
Dvostruka injekcija intermedijarnog inzulina
Ova shema terapije insulinom nastaje zbog unošenja lijekova ujutro prije doručka i uveče prije večere. Dnevna doza inzulina dijeli se na jutarnju i večernju u omjeru 2: 1, odnosno (grafikon 3).
- Prednosti sheme su da je smanjen rizik od hipoglikemije, a odvajanje inzulina u dvije doze doprinosi manjoj dozi koja cirkuliše u ljudskom tijelu.
- Nedostaci sheme uključuju kruti prilog režimu i dijeti - dijabetičar bi trebao jesti manje od 6 puta dnevno. Uz to, krivulja djelovanja inzulina, kao i u prvoj šemi, daleko je od krivulje prirodne sekrecije inzulina.
 Zašto su gljivične bolesti česte kod dijabetičara? Kako se nositi sa njima?
Zašto su gljivične bolesti česte kod dijabetičara? Kako se nositi sa njima?
Liječenje dijabetesa tipa 2 - liječenje hipoglikemijskim lijekovima. Pročitajte više u ovom članku.
Bademi za dijabetes - koristi i štete
Povratak na sadržaj
Dvostruka injekcija inzulina srednjeg i kratkog djelovanja
Jedan od optimalnih režima smatra se dvostrukom injekcijom inzulina srednjeg i kratkog djelovanja. Ovu shemu karakterizira unošenje lijekova ujutro i navečer, ali za razliku od prethodne šeme, postaje moguće varirati dnevnu dozu inzulina, ovisno o nadolazećoj fizičkoj aktivnosti ili unosu hrane.
Ovu shemu karakterizira unošenje lijekova ujutro i navečer, ali za razliku od prethodne šeme, postaje moguće varirati dnevnu dozu inzulina, ovisno o nadolazećoj fizičkoj aktivnosti ili unosu hrane.
Kod dijabetičara, zbog manipulacije doziranjem inzulina, postaje moguće diverzificirati dijabetički meni korištenjem proizvoda s visokim udjelom šećera ili povećati količinu unesene hrane (grafikon 4).
- Ako tijekom dana planirate aktivno provođenje vremena (hodanje, čišćenje, popravljanje), jutarnja doza kratkog inzulina povećava se za 2 jedinice, a intermedijarna doza smanjuje se za 4 - 6 jedinica, jer će fizička aktivnost doprinijeti snižavanju šećera,
- Ako se u večernjim satima planira svečani događaj uz obilnu večeru, dozu kratkog inzulina treba povećati za 4 jedinice, a intermedijarnu dozu treba ostaviti u istoj količini.
Zbog racionalne podjele dnevne doze lijeka, krivulja dvostruke ubrizgavanja inzulina srednjeg i kratkog djelovanja najbliža je krivini prirodne sekrecije, što je čini najoptimalnijom i najprikladnijom za liječenje dijabetesa tipa 1. Količina injiciranog inzulina cirkuliše ravnomjerno u krvi, što smanjuje rizik od hipoglikemije.
Unatoč prednostima, shema nije bez nedostataka, od kojih je jedan povezan s tvrdom dijetom. Ako dvostruka inzulinska terapija omogućava raznolikost asortimana uzete hrane, tada je strogo zabranjeno odstupanje od rasporeda ishrane. Odstupanje od rasporeda od pola sata prijeti pojavom hipoglikemije.
Svakodnevni unos vitamina za dijabetes. Karakteristike za dijabetes
Koji testovi znače primarnu dijagnozu dijabetesa?
Simptomi dijabetesa kod muškaraca. Pročitajte više u ovom članku.
Povratak na sadržaj
Trostruka injekcija kratkog i produženog inzulina

Shema trostruke injekcije inzulina ujutro i popodne poklapa se s prethodnom shemom dvostruke terapije, ali uveče je fleksibilnija, što je čini optimalnom.Shema uključuje unošenje mješavine kratkog i produženog inzulina ujutro prije doručka, doze kratkog inzulina prije ručka i male doze produženog inzulina prije večere (slika 5). Shema je fleksibilnija jer omogućuje promjenu vremena za večernje obroke i smanjenje doze produženog inzulina. Krivulja trostrukog ubrizgavanja najbliža je krivini prirodne sekrecije inzulina u večernjim satima.
Povratak na sadržaj
Osnove - Bolus shema
Osnova - bolusni režim terapije insulinom ili intenzivni najobećavajućiji, jer je što je moguće bliže krivulji prirodne sekrecije inzulina.
Uz početni-bolus režim primjene inzulina, polovina ukupne doze pada na dugo djelujući inzulin, a polovina na „kratki“. Dvije trećine produženog inzulina daje se ujutro i popodne, a ostatak uveče. Doza "kratkog" inzulina ovisi o količini i sastavu hrane koju uzimate. Male doze inzulina ne uzrokuju rizik od hipoglikemije, pružajući potrebnu dozu lijeka u krvi.