Dijabetes melitus i koronarna bolest srca: potraga za rješenjem Tekst znanstvenog članka iz specijalnosti - Medicinska endokrinologija
Učestalost kardiovaskularnih bolesti među pacijentima sa šećernom bolešću (9,5–55%) značajno prelazi onu u opštoj populaciji (1,6–
- d%). Prema rezultatima epidemiološkog istraživanja provedenog u Moskvi 1994. godine, prevalencija (IHD) i arterijska hipertenzija u bolesnika s NIDDM 10 godina nakon dijagnoze dijabetesa bila je 46,7 i 63,5%, respektivno. Petogodišnje preživljavanje nakon infarkta miokarda kod pacijenata sa šećernom bolešću iznosi 58%, a kod ljudi bez dijabetesa - 82%. U bolesnika sa dijabetesom učestalost lezija donjih ekstremiteta sa razvojem gangrene i naknadnom amputacijom naglo je povećana. Arterijska hipertenzija doprinosi i napredovanju nefropatije i retinopatije. Udio smrtnosti od arterijske hipertenzije u općoj strukturi smrtnosti iznosi 20-50%, dok je među pacijentima s dijabetesom taj pokazatelj 4-5 puta veći. Kršenja metabolizma ugljikohidrata i lipida karakteristična za arterijsku hipertenziju kod dijabetesa povećavaju rizik i ubrzavaju razvoj ateroskleroze; rizik od koronarne bolesti srca kod takvih bolesnika povećava se za 14 puta tijekom 10 godina života.
Ateroskleroza koronarnih arterija kod dijabetesa karakteriše mnogo raniji razvoj i širenje. Dobro poznati čimbenici rizika za nastanak koronarne srčane bolesti (hiperholesterolemija, arterijska hipertenzija, pretilost i pušenje) kod pacijenata s dijabetesom dovode do smrti 3 puta češće nego u općoj populaciji. Čak i u nedostatku ovih faktora, veća učestalost i brže napredovanje ateroskleroze kod dijabetesa sugeriraju dodatne mehanizme za njegov razvoj. Povećanje rizika od razvoja i napredovanja ateroskleroze kod dijabetesa povezano je s faktorima kao što su hiperinsulinemija, hiperglikemija i kršenje sistema zgrušavanja krvi. Najviše se pažnje obraća na poremećaje metabolizma lipida. Utvrđena je uzročno-posljedična veza između dislipidemije i razvoja kardiovaskularne patologije, prije svega koronarne bolesti srca. Povećanje koncentracije lipoproteina niske gustine (LDL) smatra se glavnim patogenetskim faktorom u aterosklerozi. Jednako važna veza u njegovoj patogenezi je smanjenje sadržaja lipoproteina visoke gustoće (HDL) sa antiaterogenim svojstvima.
Uloga triglicerida u razvoju koronarne bolesti srca je manje proučavana. Uz iznimku primarne hiperlipidemije tipa III, hipertrigliceridemija se smatra sekundarnim kršenjem metabolizma lipida. Međutim, sekundarna hipertrigliceridemija kod dijabetesa može igrati važniju ulogu u razvoju ateroskleroze u odnosu na hiperholesterolemiju.
Poremećaji metabolizma lipida u šećernoj bolesti ovise o nekoliko faktora i prvenstveno o stupnju hiperglikemije, otpornosti na inzulin, gojaznosti, mikroalbuminuriji, kao i prehrani. Priroda dislipidemije određena je vrstom dijabetesa. Uz IDDM, nedostatak inzulina uzrokuje smanjenje aktivnosti lipoprotein lipaze, što dovodi do hiperlipidemije, hipertrigliceridemije i povećanja koncentracije p-lipoproteina.
U tom je slučaju poremećena sinteza endotelnog opuštajućeg faktora i pojačana adhezija leukocita na površinu endotela. Važne u kršenju mikrocirkulacije jesu promjene i reološka svojstva krvi povezana s povećanom adhezijom trombocita. Vjeruje se da pojačana proizvodnja slobodnih radikala dovodi do razaranja azotnog oksida, glavnog vazodilatatora kojeg proizvode endotelne ćelije. Oštećenje endotela, zadebljanje vaskularne stijenke zbog hipertrofije i hiperplazije stanica glatkih mišića doprinose smanjenju usklađenosti i prilagodljivosti kapaciteta krvnih žila, a kršenje hemostaze ubrzava stvaranje aterosklerotskih plakova u koronarnim žilama. Produljena hiperinzulinemija izaziva hipertrofiju mišićnih stanica. Kombinacija ovih faktora određuje razvoj ateroskleroze.
Patogeneza. Mehanizmi razvoja arterijske hipertenzije kod IDDM i NIDDM su različiti. Uz IDDM, krvni tlak obično raste nakon 10-15 godina od početka bolesti, a obično ga uzrokuje dijabetička nefropatija. Samo u malom procentu slučajeva porast krvnog pritiska povezan je s drugim bubrežnim bolestima. U bolesnika s NIDDM, porast krvnog tlaka možda nije izravno povezan s dijabetesom i češće je uzrokovan hipertenzijom, bubrežnom kamenom bolešću, kroničnim pijelonefritisom, gihtom ili rjeđim uzrocima - tumorima bubrega, paraneoplastičnim sindromom. Dijabetička nefropatija u bolesnika s NIDDM tek je treća među uzrocima povišenog krvnog pritiska. Takav porast krvnog pritiska može biti posljedica drugih endokrinih bolesti povezanih sa dijabetesom (tirotoksikoza, akromegalija, Itsenko-Cushingova bolest ili sindrom, Connov sindrom, feokromocitom itd.). Potrebno je uzeti u obzir mogućnost postojanja i okluzivnih lezija žila - koarktacija aorte, stenoza bubrežne arterije. Prilikom prikupljanja anamneze potrebno je obratiti pažnju na upotrebu kontracepcijskih sredstava ili kortikosteroida koji mogu povećati krvni pritisak.
Jedan od patogenetskih mehanizama hipertenzije kod dijabetesa može biti direktno djelovanje inzulina na reapsorpciju natrija u nefronu, kao i indirektno djelovanje hormona kroz sistem simpatički-nadbubrežne i renin-angiotenzin-aldosteron, povećavajući osjetljivost vaskularnog glatkog mišića na agense presora i stimulirajući proizvodnju faktora rasta.
Enzim za konverziju angiotenzina (ACE), dipeptidil karboksi peptidaza, pod utjecajem kojeg se angiotenzin I pretvara u aktivni oktapeptid, angiotenzin II, ima maloljetničku ulogu u funkcioniranju renin-angiotenzinskog sustava. Vezujući se za specifične receptore na staničnim membranama, angiotenzin II povećava rad srca, izaziva vazokonstrikciju koronarnih arterija, hiperplaziju i hipertrofiju stanica glatkih mišića i potiče oslobađanje kateholamina.
Lokalno formirani angiotenzin II, čija se proizvodnja povećava s produljenom hipertenzijom, djeluje na autokrini način kao lokalni koronarni konstriktor. ACE smanjuje sposobnost vaskularne stijenke da proizvodi N0 (endotelni faktor opuštanja).
Posljednjih godina dokazano je postojanje genetske predispozicije za razvoj arterijske hipertenzije. Ova predispozicija povezana je s genetskom defektom u transmembranskom transportu kationa i polimorfizmom gena koji reguliraju sintezu ACE.
Pronađena je i korelacija između polimorfizma gena za paraoksonazni enzim i aterosklerotskih promjena u koronarnim žilama pacijenata s NIDDM. Paraoksonaza u HDL inaktivira lipidne perokside u LDL-u, što je prirodni anti-aterogeni faktor.
IHD kod pacijenata sa šećernom bolešću manifestacija je dijabetičke makroangiopatije: imaju aterosklerozu ne samo koronarnih arterija, već i arterija mozga, donjih ekstremiteta i drugih većih žila. Morfološke karakteristike ateroskleroze u šećernoj bolesti mogu se pripisati mnoštvu lokalizacije ateroma.
Dijagnoza. Potrebno je utvrditi prosječnu vrijednost krvnog pritiska u najmanje dva mjerenja. Krvni pritisak treba izmjeriti na obje ruke s pravilnim položajem ruku i manžeta u pacijentovom položaju, sjedeći i ležeći. Potrebno je uzeti u obzir mogućnost ortostatskog smanjenja krvnog pritiska zbog disfunkcije simpatičkog nervnog sistema.
Prema preporukama WHO-a, normalan krvni pritisak ne smije prelaziti 145/90 mm Hg. Međutim, kod pacijenata sa šećernom bolešću mladog doba, kriteriji (posebno u slučaju mikroalbuminurije ili početnih promjena u fundusu) trebali bi biti stroži - 135/85 mm Hg Razina i stabilnost krvnog pritiska su od posebnog značaja za prevenciju kardiovaskularnih komplikacija. 1992. Nacionalni komitet za identifikaciju, procenu i lečenje visokog krvnog pritiska SAD predložio je razmatranje normalnog krvnog pritiska od 130 i 85 mm Hg, hipertenziju - stadijum I (blaga) 140-159 / 90-99 mm Hg, II stadijum (umjeren) 160–179 / 100–109 mm Hg, III stadij (težak), 180–209 / 110–119 mm Hg, faza IV (vrlo težak), 210/120 mm Hg .
Dijagnoza hipertenzije i dalje se temelji na računu vaskularnih i organskih lezija, čija se klasifikacija temelji na učenjima G.F. Lang-a i A.P. Myasnikov-a.
Klinička slika. Kod šećerne bolesti hipertenzija ima uobičajene manifestacije za ovu patologiju. Često, posebno s „blagim“ oblikom hipertenzije, pacijenti se ne žale. U drugim slučajevima postoje pritužbe na glavobolju (koja dugo ostaje jedini simptom), umor, smanjenu radnu sposobnost, bolove u grudima, osjećaj „prekida“, itd. Fizički pregled otkriva širenje granica relativne i apsolutne srčane tupljivosti na lijevu stranu, pojačani apikalni impuls, naglasak II ton nad aortom.
Kliničke manifestacije često su uzrokovane prisutnošću ishemijske bolesti srca, ateroskleroze, koronarnih ili moždanih žila. Na EKG-u su obično vidljivi znakovi hipertrofije lijeve komore: odstupanje električne osi srca na lijevo, povećanje amplitude QRS kompleksa u vodovima V5-V6, karakteristična depresija segmenta ST i deformacija vala T. Uzorak fundusa obično ovisi o uzrocima arterijske hipertenzije ili komplikacijama šećerne bolesti (bubrežna retinopatopatija). dijabetička retinopatija). Kod hipertenzije primjećuje se fenomen križanja Salus-Hunn (zapečaćene arterije komprimiraju vene), skleroza arteriola, neujednačenost njihovog kalibra, edem mrežnice itd.
Simptomi koronarne srčane bolesti kod bolesnika sa šećernom bolešću malo se razlikuju od tipičnog napada bola, ali puno češće (do 20-30% slučajeva) angina pektoris i infarkt miokarda nastaju bez boli. Među pacijentima sa šećernom bolešću u dobi od 35 do 50 godina, infarkt miokarda i iznenadna smrt čine do 35% smrtnosti.
Sa „tihom“ miokardijalnom ishemijom, opaža se smanjenje koronarne rezerve u nedostatku znakova povećanja mase leve komore. Značajke tijeka IHD-a i infarkta miokarda u bolesnika sa šećernom bolešću prije svega su povezane s autonomnom dijabetičkom neuropatijom koja uzrokuje značajno narušavanje funkcionalnog stanja miokarda i središnju hemodinamiku, tj. smanjenje moždanog i moždanog volumena krvi, srčani indeks, snaga leve komore, povećani rad srca i ukupni periferni otpor. Konstantna tahikardija (nema razlike u brzini otkucaja srca danju i noću) ukazuje na kršenje parasimpatičke inervacije.
U bolesnika sa šećernom bolešću često se primjećuje kombinacija ishemijske srčane bolesti, srčane neuropatije (autonomna neuropatija), kardiomiopatije, to značajno mijenja kliničku sliku osnovne bolesti, dovodi do kardiovaskularnog zatajenja i otežava dijagnozu. Razvoj autonomne dijabetičke neuropatije povlači za sobom kršenje prilagodljivih sposobnosti tijela, smanjenje tolerancije na vježbanje.
Posljednjih godina izdvojene su „bolesti malih posuda“ kao uzrok smanjenja koronarne rezerve i ishemije miokarda. Kombinacija hipertenzije, gojaznosti, hipertrigliceridemije, inzulinske rezistencije kombinuje se sa konceptom „metaboličkog sindroma“ ili „sindroma X“. Pacijenti s ovim sindromom posebno su podložni razvoju koronarne srčane bolesti i infarkta miokarda.
Anamneza, pritužbe pacijenata, objektivni podaci i opće metode kliničkog pregleda omogućuju dijagnosticiranje koronarne srčane bolesti i arterijske hipertenzije kod dijabetesa bez upotrebe složenih dijagnostičkih metoda. Dijagnoza „tihe“ ishemije miokarda i latentnih poremećaja ritma često je teška, pa se koriste složene metode istraživanja (biciklistička ergometrija, EKG praćenje, scintigrafija miokarda tokom vježbanja i test dipiridamolom). Radionuklidna ventrikulografija sa obeleženim talijem i MRI može razjasniti prirodu i stepen oštećenja miokarda, kapilarnog korita i koronarnih žila.
U složenim slučajevima, u vezi s nadolazećim operativnim metodama liječenja (bajpas koronarnih arterija, plastičnim operacijama na balonima), koronarografija se koristi za utvrđivanje lokalizacije oštećenja. Međutim, visoki troškovi dijagnostičke opreme ograničavaju široku upotrebu takvih metoda. Holterovo praćenje jedna je od najčešće korištenih metoda dijagnosticiranja „tihe“ ishemije.
Proučavanje povezanosti genskog polimorfizma s vaskularnim komplikacijama kod pacijenata s dijabetesom procijenit će rizik i predvidjeti razvoj i napredovanje takvih komplikacija mnogo prije njihovih kliničkih manifestacija.
Lečenje. Optimalna metabolička kontrola glikemije i lipemije, glavnih pokazatelja stanja mikrocirkulacije, temeljna je u svim fazama liječenja bolesnika sa šećernom bolešću. Terapija bi trebala biti usmjerena na snižavanje krvnog tlaka kako bi se spriječile komplikacije dijabetesa i hipertenzije ili usporio njihov razvoj. U praksi treba težiti snižavanju krvnog pritiska na 140/90 mm Hg. Daljnje smanjenje, posebno u starijih osoba, povećava rizik od pogoršanja CHD. U mlađoj dobi kriteriji mogu biti strožiji. Potrebno je pravilno mjeriti krvni pritisak: nemaju svi pacijenti s dijabetesom uspravni položaj, jer može doći do ortostatskog snižavanja krvnog tlaka zbog autonomne neuropatije. Ovo se također mora uzeti u obzir prilikom razvijanja indikacija za antihipertenzivne terapije i za vrijeme njegove primjene.
Antihipertenzivna terapija lijekovima treba biti patogenetska, provoditi se kontinuirano dugi niz godina. Ozbiljan problem je što pacijent ne osjeća uvijek subjektivne simptome. Spremnost za uzimanje lijekova smanjuje se ako lijekove uzrokuju nuspojave. Uz uzimanje u obzir indeksa krvnog pritiska u antihipertenzivnoj terapiji, potrebno je uzeti u obzir i druge faktore: spol (muškarci češće trebaju farmakološke pripravke), genetske karakteristike (u slučaju postojanja vaskularnih bolesti u porodičnoj anamnezi, farmakoterapija hipertenzije započinje ranije). Uz koronarnu srčanu bolest ili infarkt miokarda neophodna je intenzivna terapija arterijske hipertenzije. U bolesnika sa šećernom bolešću i koronarnom srčanom bolešću, u kombinaciji s pretilošću, hiperliproteinemijom ili zatajivanjem bubrega, hipertrofijom lijeve komore, niskom razinom tjelesne aktivnosti potrebno je posebno pažljivo smanjenje krvnog tlaka. Liječenje antihipertenzivnim lijekovima kod pacijenata s dijabetesom treba započeti čak i s blagom hipertenzijom. Lijekovi smanjuju rizik od moždanih udara. Dakle, Šved
Studija 7–2050 pokazala je da smanjenje krvnog pritiska iznosi samo 20/8 mm Hg. smanjuje mogućnost kardiovaskularnih komplikacija za 40%.
Učinak lijekova u velikoj mjeri određuje njihova kombinacija s nefarmakološkim agensima. Treba uzeti u obzir neke opće preporuke: individualni izbor antihipertenzivnih lijekova, dostupnost, trajanje učinka. Preferirani retardni (dugo djelujući) oblici. U procesu liječenja obavljaju se oftalmoskopski pregledi, obavlja se EKG-a, određuje se nivo lipida u krvi, obavljaju potrebni nefrološki pregledi.
Preporučljivo je započeti liječenje monoterapijom (3-6 mjeseci), a uz njenu nedovoljnu efikasnost indicirano je kombinirano liječenje. Većina autora smatra da je monoterapija simpatolitičkim lijekovima (klonidin, dopegit, pripravci rauolfija) nepoželjna zbog niske učinkovitosti, velikog broja nuspojava i smanjenja kvalitete života. . *
Savremena antihipertenzivna sredstva podeljena su u sledeće grupe: 1) ACE inhibitori, 2) antagonisti kalcijuma, 3) blokatori p-adrenoreceptora, 4) diuretici.
ACE inhibitori su lijekovi izbora za kombinaciju dijabetes melitusa i arterijske hipertenzije s ishemijskom srčanom bolešću, infarktom miokarda, zatajivanjem srca, oslabljenom funkcijom sinusa, plućnom hipertenzijom i Raynaudovom bolešću. Kada se koriste ta sredstva, postoje naznake obrnutog razvoja hipertrofije lijeve klijetke i poboljšanja njegove perfuzije. Kontraindicirani su kod težih oblika mitralne i aortne stenoze, stenoze karotidnih i bubrežnih arterija. Neželjeni lekovi ove grupe u trudnoći i zatajivanju bubrega. ACE inhibitori dobro podnose pacijente. Nuspojave uključuju suv kašalj. Za razliku od drugih antihipertenzivnih lijekova, ovi lijekovi ne djeluju negativno na metabolizam ugljikohidrata, lipida ili purina, mogu se kombinirati sa diureticima, p-blokatima, antagonistima kalcija. ACE inhibitori pozitivno utiču na metabolizam ugljikohidrata, povećavajući osjetljivost tkiva na inzulin.
Antianginalna aktivnost lijekova ove grupe u odnosu na onu antagonista kalcijuma je nešto niža. Istovremeno, produljena upotreba ACE inhibitora u bolesnika nakon infarkta miokarda omogućava odgađanje ponovnog razvoja potonjeg. Kapoten pripada ACE inhibitorima prve generacije, čiji je aktivni princip kaptopril. Uobičajena dnevna doza je 50 mg u 2-3 doze. Kapoten blokira aktivna mesta ACE i inhibira stvaranje angiotenzina
- koji je najmoćniji vazokonstriktor u ljudskom tijelu. Kapoten nema direktan vazodilatacijski efekat.
Ramipril (Hechst Tritace) također blokira renin-angiotenzinski sustav, smanjujući nivo angiotenzina II i aldosterona u plazmi, a također potencira djelovanje bradikinina, što dovodi do smanjenja perifernog vaskularnog otpora. Preporučuje se propisivanje ramiprila pacijentima koji imaju dijabetes melitus, posebno kada prevladavaju klinička hemodinamika i poremećaji mikrocirkulacije, jer ima izraženiji vazodilatacijski učinak na arterije srednjeg i malog kalibra, arteriole i kapilarne mreže. Važno pozitivno
Kvaliteta ovog lijeka je mogućnost njegove upotrebe u malim dozama (od 1 do 5 mg dnevno).
Renitec (enalapril maleat, MSD) je produženi oblik ACE inhibitora. Ovaj lijek je indiciran za pacijente sa šećernom bolešću i ishemijskom bolešću srca. Doprinosi povećanju rada srca i bubrežnog protoka krvi, ima nefroprotektivni učinak i povoljno utječe na spektar lipoproteina u plazmi. Terapijska doza je od 5 do 40 mg jednom dnevno.
Nova generacija ACE inhibitora uključuje Prestarium (Servier farmaceutska grupa), koji pomaže u smanjenju hipertrofije stanica glatkih mišića i poboljšava odnos elastina / kolagena u vaskularnoj stijenci. Pokazan je njegov blagotvorni učinak na koronarni rezervat. Terapeutska doza lijeka je 4-8 mg dnevno.
Poslednjih godina je otkriveno da ACE inhibitori samo djelomično oslabljuju kardiovaskularne efekte aktivacije renin-angiotenzinskog sustava.
Antagonist angiotenzina II - losartan (cozaar) predstavnik je nove klase antihipertenzivnih lijekova. Posebno blokira angiotenzin II receptore i ima dugotrajan i ujednačen hipotenzivni učinak. Po hemijskoj strukturi pripada derivatima imidazola. Liječenje cozaarom preporučuje se započeti s 25 mg jednom dnevno, njegova se doza može povećati na 50-100 mg / dan. Glavni način uklanjanja ovog lijeka i njegovog aktivnog metabolita je jetra, lijek nije kontraindiciran kod zatajenja bubrega.
Kao antianginalna sredstva koja poboljšavaju koronarni krvotok i smanjuju periferni vaskularni otpor, koriste se antagonisti kalcijuma. Pripravci ove grupe inhibiraju ulazak Ca2 + u miofibrile i smanjuju aktivnost miofibrilarne Ca ^ + - aktivirane ATPaze. Među tim lijekovima razlikuje se skupina verapamila, diltiazima, nifedipina. Antagonisti kalcijuma ne povećavaju glikemiju i nemaju negativan uticaj na metabolizam lipida. Kod duže upotrebe verapamila primjećuje se poboljšanje perfuzije miokarda.
Akutni infarkt miokarda, sinusna bradikardija, atrioventrikularni blok, slabost sinusnog čvora, sistolički oblik zatajenja srca - to su stanja u kojima je bolje koristiti ne verapamil i diltiazem, već nifedipinske lijekove. Tretman sa kratko delujućim antagonistom kalcijuma nifedipin grupe kontraindiciran je kod akutne koronarne insuficijencije - akutnog infarkta miokarda i nestabilne angine. Lijekovi dugog djelovanja (adalat) ne uzrokuju nagli pad krvnog tlaka refleksnim povećanjem razine kateholamina, što je karakteristično za nifedipin. Primjenjuju se u 10 mg (1 kapsula) 3 puta dnevno ili 20 mg (u tabletama) 2 puta dnevno.
Produljeni dozni oblici antagonista kalcijuma značajno proširuju fizičke mogućnosti pacijenta. Uz „tihu“ miokardijalnu ishemiju, omogućuju vam da „štitite“ miokard svakog sata, što pomaže u sprečavanju iznenadne smrti.
U bolesnika s proteinurijom povezanom s arterijskom hipertenzijom i dijabetes melitusom ili hroničnim zatajivanjem bubrega (CRF), antagonisti kalcijeve skupine dihidropiridinske skupine manje su efikasni od verapamila ili diltiazema.
Blokatori p-adrenergičkih receptora dijele se prema selektivnosti djelovanja na pg i p2-adrenergičke receptore. Lijekovi koji selektivno blokiraju rg receptore (atenolol, metoprolol itd.) Nazivaju se kardioselektivima. Ostali (propranolol ili anaprilin, timolol itd.) Djeluju istovremeno na pp i p2 receptore.
Beta-blokatori smanjuju učestalost i trajanje „tihih“ i epizoda boli kod koronarne srčane bolesti, a takođe poboljšavaju životnu prognozu zbog svog antiaritmičkog dejstva. Antianginalni efekat ovih lijekova objašnjava se smanjenjem energetskog trošenja srca, kao i preraspodjelom koronarnog protoka krvi u ishemijskim žarištima. Antihipertenzivni učinak povezan je sa smanjenjem srčanog iznosa. Uz to, p-blokatori mogu smanjiti lučenje inzulina i smanjiti toleranciju na glukozu, kao i blokirati simpatodadrenalni odgovor na hipoglikemiju. Neselektivni p-blokatori uz produženu upotrebu povećavaju razinu slobodnih masnih kiselina i pojačavaju resintezu triglicerida u jetri. U isto vrijeme, oni snižavaju HDL. Ovi štetni učinci su manje karakteristični za kardioselektivne p-blokatore. Nije prikazano imenovanje p-blokatora kod pacijenata s teškom autonomnom neuropatijom. U slučaju oštećenja bubrežne funkcije, njihovu dozu treba smanjiti, jer se izlučuju preko bubrega. p-blokatori su tretman izbora za dijabetes melitus sa srčanim aritmijama, hipertrofičnom kardiomiopatijom, stenozom otvora aorte.
Alfa | -adrenergički blokatori (prazosin) pozitivno utiču na metabolizam lipida. Međutim, kod produljenog dijabetesa melitusa sa autonomnom neuropatijom, treba ih koristiti vrlo oprezno, jer izazivaju ortostatske reakcije.
Diuretici za arterijsku hipertenziju i koronarnu bolest srca rijetko se koriste kao monoterapija, češće se koriste u kombinaciji s gore navedenim lijekovima. Između različitih skupina diuretika (tiazid, petlja, kalijum koji štedi, osmotski), poželjno je koristiti lijekove koji ne narušavaju toleranciju na glukozu i metabolizam lipida. U slučaju oštećenja bubrežne funkcije, nije prikazano imenovanje diuretika koji štede kalijum. Trenutno se prednost daje diureticima petlje (furosemid, etakrilna kiselina), koji imaju slabiji učinak na metabolizam ugljikohidrata i lipida. Lijek arifona nove generacije (indapamid) je lijek izbora kod pacijenata sa šećernom bolešću. Ova supstanca ne mijenja holesterol, ne utječe na metabolizam ugljikohidrata i ne narušava bubrežnu funkciju. Lijek propisuje
- mg (1 tableta) dnevno.
U složenom liječenju bolesnika sa šećernom bolešću s ishemijskom bolešću srca i arterijskom hipertenzijom potrebno je težiti normalizaciji metabolizma lipida. Randomizirana kontrolirana ispitivanja snažno sugeriraju da snižavanje kolesterola u bolesnika s koronarnom srčanom bolešću sprečava ponavljajući infarkt miokarda i smanjuje smrtnost od koronarne srčane bolesti i drugih krvožilnih bolesti.
Principi terapije i prevencije ateroskleroze uključuju uklanjanje faktora rizika za ovo stanje, kompenzaciju za nedostatak inzulina i terapiju lijekovima. Kao potonji se upotrebljavaju: a) derivati fibrojske kiseline - fibrati koji smanjuju jetrenu sintezu VLDL, podstiču aktivnost lipoprotein lipaze, povećavaju HDL holesterol i niži nivo fibrinogena, b) anionske smole (kolestiramin), koje stimulišu sintezu žuči, c) probukol, koji ima antioksidativni učinak i povećava jetrena eliminacija LDL, d) inhibitori hidroksimetil-glutaril-koenzima A-reduktaze (ključni enzim za sintezu kolesterola) - lovastatin (mevacor), e) lipostabil (esencijalni fosfolipidi) e).
Prevencija kardiovaskularnih komplikacija kod pacijenata sa koronarnom bolešću sastoji se prvenstveno u uklanjanju ili smanjenju faktora rizika. Promjena načina života ili poboljšanje kvalitete života povezana je s nefarmakološkim pristupima liječenju ove kategorije pacijenata i uključuje smanjenje indeksa tjelesne mase (BMI) i ograničenje kuhinjske soli na 5,5 g / dan. Učinak antihipertenzivnih lijekova pojačan je i dijetom koja sadrži malo soli, uključivanjem mikronutrijenata, multivitamina, dijetalnih vlakana, fizičke aktivnosti, prestanka pušenja i alkohola. Najniža stopa smrtnosti od kardiovaskularnog zatajenja opažena je kod ljudi koji uopšte ne piju alkohol. Treba uzeti u obzir učinak kontracepcijskih sredstava i nesteroidnih protuupalnih lekova na krvni pritisak. Arterijska hipertenzija značajno pogoršava prognozu bilo kojih bubrežnih lezija.
Potreba za preventivnim smjerom posebno je vidljiva kada su u pitanju bolesnici sa šećernom bolešću s arterijskom hipertenzijom. Učinkovitost specifične terapije u velikoj mjeri ovisi o razumijevanju važnosti kontrole krvnog pritiska. Potrebno je usaditi pacijentu vještine samostalnog mjerenja krvnog pritiska, razgovarati s pacijentom o svim fazama liječenja, načinu života, načinima smanjenja tjelesne težine itd.
U Sjedinjenim Državama, više od 20 godina djeluje savezni obrazovni program za kontrolu krvnog pritiska, koji je doprinio smanjenju kardiovaskularnih komplikacija dijabetesa za 50–70%. Odgovarajući obrazovni program u Rusiji bio bi važna mjera za prevenciju kardiovaskularnih komplikacija dijabetesa.
- Edem miokarda i nedostatak daha tokom pokreta.
- Bol u zahvaćenom području.
- Promjena lokacije oboljelih područja.
- Povećane kontrakcije srca ili sinusna tahikardija. Kontrakcije se javljaju i u mirnom i u uzbuđenom stanju. Učestalost kontrakcija je od devedeset do sto dvadeset kontraktilnih pokreta u minuti. U težim slučajevima broj doseže stotinu i trideset.
- Otkucaji srca su neovisni o disanju. Dubokim dahom kreće se u zdrave osobe. U bolesnika se disanje ne mijenja. Simptom je uzrokovan kršenjem parasimpatičkih živaca odgovornih za učestalost kontrakcija.
- Bol, karakteristična za dijabetičare, uzrokovana u čeljusti, ramenima klavikule i vrata, neutralizira se uz pomoć lijekova. Uz infarkt miokarda tablete ne pomažu.
- Povraćanje uzrokovano neobičnom mučninom. Lako je razlikovati od trovanja hranom.
- Bol u grudima neobične snage.
- Otkucaji srca variraju.
- Plućni edem.
- Angina pektoris nije uzrokovana dijabetes melitusom, već dugotrajnom srčanom bolešću.
- Dijabetičari dobijaju anginu dvostruko brže od osoba sa normalnim šećerom u krvi.
- Dijabetičari ne osjećaju bol uzrokovanu anginom pektoris, za razliku od zdravih ljudi.
- Srce počinje nepravilno raditi, ne poštujući normalan ritam.
Koronarna bolest srca sa dijabetesom
Dijagnoza koronarne srčane bolesti s dijabetesom često je teška. Preventivne mjere bez lijekova, izbor antianginalne i anti ishemijske terapije s kombinacijom šećerne bolesti i koronarne srčane bolesti također imaju niz važnih značajki.
Dijabetes melitus je značajan i neovisan faktor rizika za koronarnu bolest srca. U gotovo 90% slučajeva dijabetes nije ovisan o insulinu (dijabetes melitus tipa 2). Kombinacija šećerne bolesti sa koronarnom srčanom bolešću prognostički je nepovoljna, posebno kod nekontrolirane glikemije.
Tekst naučnog rada na temu „Dijabetes melitus i koronarna bolest srca: pronalaženje rješenja“
■ Dijabetes i koronarna bolest srca: Pronalaženje rješenja
■ An. A. Alexandrov, I.Z. Bondarenko, S.S. Kuharenko,
M.N. Yadrikhinskaya, I.I. Martyanova, Yu.A. Saltworks
E.N. Drozdova, A.Yu. Majori. '
Kardiološka obloga Endokrinološkog naučnog centra I * (doktor medicinskih nauka - akademik RAS i RAMS II I. Dedov) RAMS, Moskva I
Smrtnost od koronarne srčane bolesti u populaciji ljudi koji pate od dijabetesa melitusa tipa 2 (DM 2) i dalje raste u cijelom svijetu, uprkos stalnom porastu troškova liječenja i prevencije kardiovaskularnih bolesti kod pacijenata sa šećernom bolešću.
Visok rizik od vaskularnih komplikacija kod dijabetesa tipa 2 dao je Američkom udruženju za kardiologiju razlog da dijabetes klasificira kao kardiovaskularnu bolest.
Kardiološki odjel, čiji je glavni cilj pronalaženje načina za smanjenje kardiovaskularne smrtnosti kod pacijenata sa šećernom bolešću, stvoren je u ESC RAMS-u 1997. Iskustvo stečeno od osoblja ESC RAMS E. L. Kilinsky, L. S. Slavina, E. S. Mayilyan iz područja kardiologije, rezimiran je 1979. godine u monografiji „Srce sa endokrinim bolestima“, koja je dugo vremena bila referentna knjiga praktičnih ljekara u našoj zemlji, koja je opisala klinički tijek srčane patologije.
Vodeća pozicija ESC RAMS-a u razvoju problema s dijabetesom u Rusiji ogledala se u stvaranju unutar ESC RAMS-a modernog odjela za kardiologiju, specijaliziranog za kardiološku patologiju bolesnika sa šećernom bolešću. Prema inicijatoru ovog projekta, akad. RAS i RAMS I.I. Dedova, ogromni financijski i administrativno-kadrovski problemi u stvaranju odjela trebali bi se isplatiti efikasnim razvojem novih modernih metoda dijagnosticiranja i liječenja koronarne srčane bolesti (CHD) u bolesnika sa šećernom bolešću.
Trenutno je poznato da su kod bolesnika sa šećernom bolešću angina pektoris, infarkt miokarda, kongestivno zatajenje srca i druge manifestacije koronarne ateroskleroze mnogo češći nego kod pojedinaca koji nemaju dijabetes. U istraživanju na ljudima starijim od 45 godina utvrđeno je da se u prisustvu dijabetesa tipa 1 vjerovatnoća za razvoj IHD-a kod pacijenata povećava za 11 puta u usporedbi s pacijentima bez dijabetesa.
Dijabetes melitus ima vrlo složen i višeslojan učinak na stanje srca. Klinička i eksperimentalna istraživanja pokazala su veliku ulogu u formiranju kliničke slike bolesti specifičnih poremećaja metabolizma energije u miokaru
dijalize srčanih ćelija. Klinička upotreba pozitronske emisione tomografije otkrila je da je značajno smanjenje rezerve koronarnog protoka krvi u bolesnika sa šećernom bolešću značajno povezano s oštećenjem mikrovaskularnog kreveta.
Međutim, visoka razina srčane smrtnosti kod dijabetesa tipa 2 povezana je prije svega s ubrzanim razvojem ateroskleroze velikih epikardijalnih koronarnih arterija srca. Pokazalo se da dijabetička dislipidemija, čija je glavna karakteristika hipertrigliceridemija, doprinosi stvaranju velikog broja lako puknutih aterosklerotičnih plakova u intimi koronarnih žila. Ova karakteristična karakteristika aterosklerotskog procesa s teškim poremećajima metabolizma ugljikohidrata dovela je do nastanka dijabetes melitusa kao bolesti "eksplodirajućih" plakova. .
Nestabilna aterosklerotična plaketa koja je sklona suzama trenutno se smatra ključnim mehanizmom za razvoj akutnog koronarnog sindroma u obliku nestabilne angine pektoris ili akutnog infarkta miokarda.Akutni infarkt miokarda je uzrok smrti kod 39% pacijenata sa šećernom bolešću. Smrtnost u roku od godinu dana nakon prvog infarkta miokarda dostiže 45% kod muškaraca sa dijabetesom i 39% žena, što značajno premašuje odgovarajući
Sl. 1 Dijagram razvoja „dijabetičnog“ srca.
pokazatelji (38% i 25%) kod osoba bez dijabetesa. Do 55% bolesnika sa šećernom bolešću umire u roku od 5 godina nakon akutnog infarkta miokarda, u usporedbi s 30% među pacijentima bez dijabetesa, a recidivirajući srčani udar razvija se kod bolesnika s dijabetesom 60% češće nego kod bolesnika koji nemaju dijabetes. U bolesnika sa šećernom bolešću nakon infarkta miokarda smrtnost je gotovo 2 puta veća, a kongestivno zatajenje srca razvija se 3 puta češće u usporedbi s populacijom bolesnika koji nemaju dijabetes.
Potreba za ranom dijagnozom koronarne srčane bolesti u bolesnika sa šećernom bolešću određuje se izuzetno teškim tijekom i stabilno visokom smrtnošću. Brzo pogoršanje tijeka IHD-a kod bolesnika sa šećernom bolešću ubrzo nakon kliničke manifestacije kardiovaskularnih lezija sugerira dugo razdoblje asimptomatske progresije koronarne ateroskleroze kod većine bolesnika sa šećernom bolešću. Međutim, kod dijabetesa postoje objektivne poteškoće u ranoj dijagnozi koronarne srčane bolesti.
U uobičajenoj populaciji bolesnika, općenito prihvaćena taktika dijagnosticiranja koronarne srčane bolesti fokusirana je na prisutnost, učestalost i intenzitet boli - glavni kriterij prisutnosti i težine koronarne bolesti srca. Podaci mnogih obdukcijskih, epidemioloških i kliničkih studija potvrdili su da ova taktika nije primjenjiva u bolesnika sa šećernom bolešću.Uza stereotipne "napade stabilne angine, kod dijabetes melitusa uobičajene su i neklasične varijante tijeka koronarne ateroskleroze - bezbolni i atipični oblici IHD-a.
Atipični tijek koronarne srčane bolesti u bolesnika s dijabetesom karakterizira prisutnost pritužbi povezanih s fizičkom aktivnošću, kao što su kratkoća daha, kašalj, gastrointestinalni događaji (žgaravica, mučnina), jak umor, koji se ne smatra znacima angine pektoris ili njegovih ekvivalenata. Diferencijalna dijagnoza s takvim pritužbama kod pacijenta s dijabetesom čini se vrlo teškom i moguća je samo provjerom posebnim dijagnostičkim testovima.
Bezbolni oblik koronarne srčane bolesti, koji se u literaturi češće naziva „bezbolna ishemija miokarda“, objektivno je detektiran prolazni poremećaj perfuzije miokarda koji nije praćen anginom pektoris ili njenim ekvivalentima. ,
Fenomen širokog asimptomatskog tečaja IHD-a kod pacijenata sa šećernom bolešću prvi je put opisao 1963. R.F. Bradley i J.0 Partarnian koji su, prema obdukciji, pronašli značajan dio pacijenata s dijabetesom koji su umrli od prvog akutnog infarkta miokarda,
znakovi barem jednog prethodnog infarkta miokarda.
Podaci iz literature o učestalosti bezbolne ishemije miokarda kod bolesnika sa šećernom bolešću prilično su kontradiktorni.
U studiji Waller i sur. prema morfologiji, do 31% bolesnika sa šećernom bolešću bez intravitalnih manifestacija koronarne srčane bolesti imalo je izraženu stenozu najmanje jedne koronarne arterije. R.F. Bradley i J.O. Partarnian je otkrio znakove ranije bezbolnog infarkta miokarda u oko 43% obdukcija.
Prema oglednim epidemiološkim i kliničkim studijama, učestalost bezbolne ishemije kreće se od 6,4 do 57%, ovisno o kriterijima za odabir pacijenata i osjetljivosti korištenih dijagnostičkih metoda, zbog različitih metodoloških pristupa proučavanju i obradi materijala.
Na kardiološkom odeljenju ESC RAMS-a za ranu dijagnozu koronarne srčane bolesti kod pacijenata sa dijabetesom tipa 2 koristimo testiranje stresne ehokardiografije. Istodobno, ispitujemo spiroergometričke pokazatelje za izravno fiksiranje praga anaerobnog opterećenja, što ukazuje na postizanje dijagnostički značajne razine ispitivanja.
Otkrili smo da kod bolesnika sa dijabetesom tipa 2 s visokim rizikom od koronarne srčane bolesti, stres ehokardiografija omogućava više od 1,5 puta (32,4% u odnosu na 51,4%) da povećaju otkrivanje bezbolnih oblika koronarne srčane bolesti u usporedbi sa standardnim testom stresa. Pomoću stresne ehokardiografije uspjeli smo otkriti koronarnu bolest srca čak i kod onih bolesnika koji nisu imali karakteristične promjene EKG-a na maksimalnom nivou vježbanja. To se može dogoditi samo ako je osjetljivost EKG-a na otkrivanje ishemije iz nekog razloga smanjena. U ovom slučaju može pomoći ehokardiografija, koja fiksira prisustvo ishemije pojavom diskinezije pojedinih odjeljenja miokarda. Dakle, kod 19% bolesnika sa šećernom bolešću s visokim rizikom od koronarne srčane bolesti, ali bez njegovih kliničkih manifestacija, otkrivena je koronarna bolest srca koja nije samo tekla u bezbolnom obliku, nego nije imala negativne znakove i na EKG-u.
Prema tome, prema našim podacima, visoka učestalost EH-negativnih oblika IHD-a može se pripisati značajkama IHD-a u dijabetes melitusu. Očigledno, to je zbog kršenja mehanizma nastanka transmembranskog akcijskog potencijala u kardiomiocitima kod šećerne bolesti. U fiziološkim uvjetima, glavni razlog stvaranja transmembranskog akcijskog potencijala je promjena ravnoteže između unutarćelijskih i izvanstaničnih koncentracija jona natrijuma i kalija. Uz dijabetes, metaboličke poremećaje
glukoza u miokardu najbrže se manifestuje kršenjem jonske homeostaze ćelije miokarda. U dijabetičkom miokardu neprestano se otkriva suzbijanje Ca2 + ionske pumpe ca / josh-retikuluma Ca, Ca + / K + pumpa, sarkolemalna Ca3 + pumpa i Na + -Ca2 +, što dovodi do izrazitog viška kalcija unutar dijabetičkog miokarda.
Lijekovi za snižavanje šećera, prije svega sulfonylamidi, također doprinose promjeni protoka jona u kardiomiocitu. Poznato je da preparati sa sulfonilurejom blokiraju kanale koji zavise od ATP-a u membrani ćelija različitih tkiva, uključujući srce. Trenutno je poznato da je promjena aktivnosti K + ATP-ovisnih kanala izravno povezana sa pomakom 8T segmenta iznad ili ispod konture za vrijeme miokardijalne ishemije.
Udaljeni smo za otkrivanje ovisnosti elektro-kardiografskih znakova ishemije o stupnju kompenzacije šećerne bolesti. Pronađeno je značajna negativna veza između dubine depresije segmenta 8T i nivoa glikoziranog hemoglobina (g = -0,385, p = 0,048). Što je lošija dijabetesa nadoknađena, to su se manje tipične promjene ishemije odrazile na EKG-u.
Asimptomatska priroda miokardijalne ishemije zabilježena je kod više od 1/3 oboljelih od dijabetesa s dokazanom bolešću koronarnih arterija, što je omogućilo Koordinacijskom odboru Američkog udruženja za srce da identificira bolest koronarnih arterija u bolesnika sa šećernom bolešću da preporuče elektrokardiografski stres test kao prvi obavezni korak. Prema našem mišljenju, ako postoji klinička slika angine naprezanja ili njegovih analoga, dijagnoza koronarne srčane bolesti kod većine ovih bolesnika s dijabetesom zaista se može potvrditi standardnim EKG testom stresa. U bolesnika sa šećernom bolešću s nedostatkom kliničke i elektrokardiografske slike koronarne srčane bolesti, za ranu dijagnozu miokardijalne ishemije stresnu ehokardiografiju treba koristiti već u prvoj fazi pregleda. Nepostojanje kliničke slike koronarne srčane bolesti ne bi trebalo umanjiti budnost ljekara na ovu bolest kod pacijenata s dijabetesom tipa 2, jer se bezbolni oblici koronarne srčane bolesti mogu otkriti kod 34-51% bolesnika s dijabetesom tipa 2 s dva ili više faktora rizika za koronarnu bolest srca.
Podaci o učinku hipoglikemijske terapije na dijagnozu i tijek koronarne srčane bolesti u bolesnika sa šećernom bolešću postavljaju pitanje izbora najprikladnijih lijekova za pacijente sa dijabetesom tipa 2 koji pate od koronarne bolesti srca. Posebno bliska pažnja istraživača na
povlače za sobom srčane efekte sulfonamida. Posljedice upotrebe preparata sulfonilureje pokazuju da se, s gledišta, kardiovaskularni učinci sulfonamida ne mogu smatrati homogenom skupinom i to se mora uzeti u obzir prilikom predviđanja njihove terapijske primjene. Napominje se da kardiovaskularna aktivnost preparata sulfonilureje ne mora nužno biti u korelaciji s veličinom njihovog učinka na smanjenje šećera.
Cilj kardiološkog odjela ESC RAMS-a bio je procijeniti učinak uzimanja nove generacije preparata sulfonilureje za snižavanje šećera na ishemijsku bolest srca kod pacijenata s dijabetesom tipa 2 s koronarnom srčanom bolešću. Utvrđeno je da je nakon 30 dana monoterapije glimepiridom nivo apsorpcije kisika (MET) koji su postigli pacijenti na vrhuncu fizičke aktivnosti bio značajno veći nego prije nego što je bio uzet. Povlačenje lijeka bilo je popraćeno značajnim smanjenjem vršnog unosa kisika.
Poboljšanje „ishemijskog praga“ kod pacijenata sa dijabetesom tipa 2 sa koronarnom srčanom bolešću pod uticajem sulfonamida nove generacije nije bilo povezano sa promenom stepena kompenzacije metabolizma ugljenih hidrata. To nam je omogućilo da preporučimo ovu skupinu sulfonamida kao najprikladniji izbor za kompenzaciju metabolizma ugljikohidrata kod bolesnika sa šećernom bolešću s ishemijskom bolešću srca. 2003. godine, kada su ovi materijali prijavljeni na kongresu 1PO u Parizu, ovo gledište odražavalo je samo položaj kardiološkog odeljenja ESC. Na prvom IO kongresu 2005. u Atini, vodeći istraživači Velike Britanije, Danske i drugih evropskih zemalja izrazili su analgetsko stajalište u pogledu sulfanilamida nove generacije.
Bezbolna miokardijalna ishemija, karakteristična za bolesnike sa šećernom bolešću, zahtijeva odgovarajuću terapiju. Do poslednjeg vremena
ne mogu da nađem ono što ti treba? Isprobajte uslugu odabira literature.
Veza između dijabetesa i srčanih bolesti
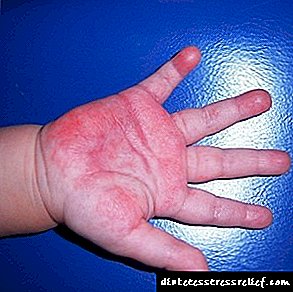
Dugo će pronaći odgovor na pitanje. Bolest pankreasa i funkcija srca usko su povezani. Pedeset posto pacijenata ima problema sa srcem. Čak i u ranoj dobi srčani napadi nisu isključeni. Postoji bolest koja se zove dijabetička bolest srca. Kako dijabetes utiče na srce?
Insulin koji luči gušterača je tijelu potreban za prijenos glukoze iz krvnih žila u tjelesna tkiva. Dijabetes melitus karakteriziraju velike mase glukoze u krvnim žilama. To uzrokuje probleme u tijelu. Rizik od zatajenja srca - oslobađanje holesterola na površini krvnih žila - povećava se. Javlja se ateroskleroza.
Ateroskleroza uzrokuje ishemijske bolesti. Zbog velike količine šećera u tijelu, bol u predjelu bolesnog organa izuzetno je teško podnijeti. Ateroskleroza izaziva pojavu krvnih ugrušaka.
Dijabetičari imaju visok krvni pritisak u arterijama. Nakon srčanog udara mogući su problemi u vidu aneurizme aorte. Ožiljak nakon infarkta može se oporaviti, što dovodi do opetovanih napada srčanog udara.
Šta znači izraz "dijabetično" srce?
Dijabetička kardiomiopatija je bolest izražena pogoršanjem rada srca kao rezultat razvoja dijabetesa melitusa. Javlja se disfunkcija miokarda - najveći sloj srca. Simptomi su odsutni. Pacijenti primjećuju snažnu bol u problematičnom području. Slučajevi tahikardije i bradikardije su uobičajeni. Uz disfunkciju miokarda se ponekad smanjuje. Dolazi do srčanog udara, što dovodi do smrti.
Glavna funkcija srca je transport krvi kroz krvne žile, pumpanjem. Dijabetička kardiomiopatija je teška u tekućem procesu. Srce od prekomjernog opterećenja povećava se u volumenu.
Pažnja! U mladoj dobi simptomi se često ne javljaju.
Dijabetička neuropatija
Produljeni tijek dijabetesa uzrokuje simptome povezane s dijabetičkom autonomnom neuropatijom. Bolest je oštećenje živaca srca zbog visokog šećera u krvi. Srčani ritam je poremećen, praćen simptomima.
Bolnica uzima funkcionalne testove za otkrivanje bolesti. Oni utvrđuju stanje neuroregulacije kardiovaskularnog sistema. Dijabetička neuropatija liječi se lijekovima koji usporavaju simpatički sistem.
Nervni sistem se sastoji od vegetativnog i somatskog sistema. Somat je podložan ljudskim željama. Vegetativno djeluje odvojeno, neovisno regulira rad unutrašnjih organa.
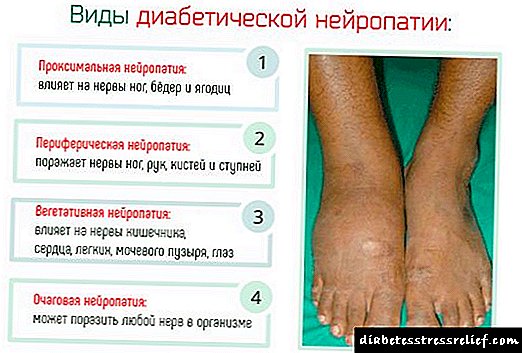
Vrste dijabetičke neuropatije
Autonomni nervni sistem podijeljen je na simpatički i parasimpatički sustav. Prvo ubrzava rad srca, drugo usporava. Oba sistema su u ravnoteži. Uz dijabetes, parasimpatički čvorovi pate. Niko ne usporava simpatički sistem. Zbog toga nastaje tahikardija.
Poraz parasimpatičkog sistema prouzrokuje ishemijsku bolest srca - koronarnu bolest srca. Postoje slučajevi slabljenja ili potpunog odsustva boli u bolesti. Postoje bezbolni srčani udari.
Važno! Ishemija bez simptoma boli izaziva osjećaj blagostanja. Uz redovnu tahikardiju srca hitno se posavjetujte s liječnikom kako biste spriječili razvoj neuropatije.
Da bi se normalizirao parasimpatički sistem, izvode se operacije. Za operaciju je potrebno unošenje opojnih droga u organizam. Uz dijabetes su takvi lijekovi opasni. Mogući zastoj srca i iznenadna smrt. Prevencija je glavni zadatak ljekara.
Dijabetička distrofija miokarda
Miokardna distrofija kod dijabetesa je poremećaj rada srca. Metabolizam je poremećen zbog nedovoljnog šećera u srčanom mišiću. Miokard prima energiju kroz razmjenu masnih kiselina. Stanica nije u mogućnosti da oksidira kiselinu, što uzrokuje nakupljanje masnih kiselina u ćeliji. Uz ishemijsku bolest i distrofiju miokarda nastaju komplikacije.
Kao rezultat distrofije miokarda dolazi do oštećenja sitnih žila koje hrane srce, što krši srčani ritam. Liječenje srčanih bolesti dijabetičara počinje normalizacijom šećera u krvi. Bez toga je prevencija komplikacija nemoguća.
Infarkt miokarda
Koronarne bolesti su opasne za dijabetičare. Izazivaju srčane udare koji rezultiraju smrću. Infarkt miokarda jedan je od najopasnijih. Ima karakteristike.
Pacijenti ne umiru od dijabetesa, već od bolesti koje ga uzrokuju. Ponekad ljudi dobiju hormonalnu bolest nakon srčanog udara. Oni su uzrokovani velikom količinom šećera u krvi, koji se formira zbog stresnih situacija.Hormonske supstance ispuštaju se u krvne žile, uzrokujući kršenje metabolizma ugljikohidrata, što dovodi do nedovoljne sekrecije inzulina.
Angina pectoris
Angina pektoris izražena je slabim fizičkim oblikom, nedostatkom daha, pojačanim znojenjem, osjećajem palpitacije. Za liječenje je važno znati karakteristike bolesti.
Zaključak
Dijabetes melitus je strašna bolest koja dovodi do neispravnosti kardiovaskularnog sistema. Važno je stalno pratiti nivo šećera u krvi kako biste spriječili nastanak srčanih bolesti. Mnoge bolesti nemaju simptome, tako da je važno redovno pregledati liječnika.

Zovem se Andrey, dijabetičar sam više od 35 godina. Hvala što ste posetili moju stranicu. Diabei o pomoći ljudima koji imaju dijabetes.
Pišem članke o različitim bolestima i osobno savjetujem ljude u Moskvi kojima je potrebna pomoć, jer kroz decenije svog života vidio sam mnogo stvari iz ličnog iskustva, probao mnogo sredstava i lijekova. U ovoj godini, 2019. tehnologija se jako razvija, ljudi ne znaju za mnoge stvari koje su u ovom trenutku izmišljene za lagodan život dijabetičara, pa sam pronašao svoj cilj i pomoći ljudima koji boluju od dijabetesa, koliko je to moguće, žive lakše i sretnije.