Dijabetes i unutrašnje bolesti: komplikacije i liječenje
Incidencija dijabetesa raste eksponencijalno, što se može nazvati globalnom epidemijom. Od svih bolesnika, 90% je šećerna bolest tipa 2, što uzrokuje gojaznost, nisku fizičku aktivnost i genetsku predispoziciju.
Ti isti faktori doprinose razvoju bolesti srca, bubrega, gušterače. Pojava suvremenih bolesti kod dijabetesa melitusa pogoršava stanje pacijenata.
Dijabetes smanjuje regenerativne i reparativne procese u tijelu, imunološku odbranu. U ovom slučaju treba liječenje bilo koje bolesti uskladiti sa hipoglikemijskom terapijom.
Dijabetes i kardiovaskularne bolesti
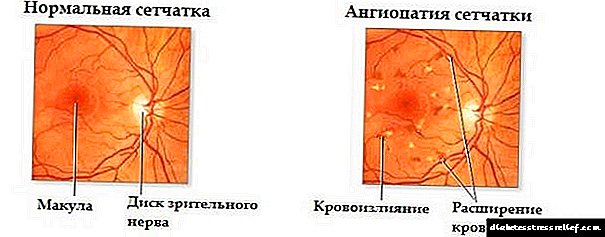
 Uloga šećerne bolesti i bolesti unutrašnjih organa u povećanju smrtnosti kod starijih pacijenata najočitija je u vaskularnoj patologiji. Srčani udar i moždani udar u bolesnika sa šećernom bolešću razvijaju se 6 puta više nego u ostalih kategorija bolesnika.
Uloga šećerne bolesti i bolesti unutrašnjih organa u povećanju smrtnosti kod starijih pacijenata najočitija je u vaskularnoj patologiji. Srčani udar i moždani udar u bolesnika sa šećernom bolešću razvijaju se 6 puta više nego u ostalih kategorija bolesnika.
Čimbenici rizika za srčane bolesti, poput arterijske hipertenzije, gojaznosti i poremećenog metabolizma lipida kod dijabetičara su vrlo česti. Sam dijabetes je faktor rizika za infarkt miokarda kod koronarne srčane bolesti (CHD).
Mnogi kardiolozi i endokrinolozi vide dijabetes kao ekvivalent srčane ishemije. Zbog toga se prilikom pregleda pacijenata sa šećernom bolešću mora propisati dodatni set istraživanja srca i pokazatelja metabolizma masti, čak i kad nema kliničke slike koronarne srčane bolesti.
Uzroci razvoja srčanih i krvožilnih bolesti dijabetesa su:
- Hiperholesterolemija - povećanje holesterola za 1 mmol / l povećava rizik od kardiovaskularnih bolesti za 60%.
- Smanjen lipoprotein visoke gustine u krvi
- Hiperglikemija i povećani glikozilirani hemoglobin.
- Povećanje krvnog pritiska za 10 mm. Hg. Čl. povećava rizik od koronarne bolesti srca za 15%.
- Pušenje povećava vaskularnu patologiju za 41% u odnosu na nepušače.
Glavni smjer prevencije srčanih i krvožilnih bolesti je snižavanje šećera u krvi na 5-7 mmol / l, nakon dva sata do 10. Štaviše, glikozilirani hemoglobin ne bi trebao biti veći od 7%. To se može postići stalnim nadzorom nivoa glukoze i upotrebom hrane s niskim glikemijskim indeksom.
 Svrhu lijekova za snižavanje šećera treba provoditi uzimajući u obzir njihove nuspojave na kardiovaskularni sistem (Glibenklamid, Tolbutamid, Klorpropamid). Pacijentima koji se ne mogu nadoknaditi tabletama za dijabetes prikazan je inzulin i u kombiniranoj terapiji i kao glavni lijek.
Svrhu lijekova za snižavanje šećera treba provoditi uzimajući u obzir njihove nuspojave na kardiovaskularni sistem (Glibenklamid, Tolbutamid, Klorpropamid). Pacijentima koji se ne mogu nadoknaditi tabletama za dijabetes prikazan je inzulin i u kombiniranoj terapiji i kao glavni lijek.
Krvni pritisak treba održavati na razini nižoj od 130/80 mm RT. Čl. Takvi pokazatelji značajno smanjuju rizik od infarkta miokarda i šloga, kao i smrtnosti i invalidnosti pacijenata.
Svrha lijekova za smanjenje pritiska u bolesnika sa šećernom bolešću trebala bi se temeljiti na njihovom utjecaju na metabolizam ugljikohidrata i masti, zaštititi bubrežno tkivo i ne utjecati na manifestacije hipoglikemije. Za to se koriste sljedeće grupe lijekova:
- ACE inhibitori (angiotenzin-pretvarajući enzim) propisani su kada se protein pojavi u urinu, njihova upotreba smanjuje rizik od dijabetesa tipa 2 (povećava osjetljivost na inzulin. To uključuje: Enap, Ramipril, Lisinopril, Captopril.
- Blokatori receptora za angiotenzin 2. Posjeduju svojstva prethodne skupine lijekova, štite zidove krvnih žila i bubrega. To su lijekovi Teveten, Aprovel, Cozaar, Lorista, Mikardis, Valsacor, Exforge.
- Blokatori kalcijumovih kanala - Verapamil, Nifidepin, Diltiazem.
- Diuretici - Furosemid, Tryphas.
- Stimulanti receptora imidiazolina smanjuju aktivnost simpatičkog nervnog sistema i istovremeno povećavaju osjetljivost tkiva na inzulin. Tu se ubrajaju Fizioteni i Albarel.
Najčešće se koristi kombinirana terapija lijekovima iz različitih skupina.
Za liječenje dislipidemije bolesnicima se savjetuje da u svojoj prehrani ograniče životinjske masnoće - svinjetinu, janjetinu, iznutricu, masnu kiselu pavlaku, vrhnje i sir, smanjuju potrošnju maslaca i istovremeno jedu više svježeg povrća, nezaslađenog voća, uključuju u hranu prehranu, mekinje, ribu i biljno ulje.
Da bi se spriječilo napredovanje dijabetesa i vaskularnih lezija, potrebno je održavati takve pokazatelje (u mmol / l): liproproteini male gustine ispod 2,6, visoki - više od 1,1, trigliceridi - manji od 1,7.
Ako dijeta nije uspjela postići takve pokazatelje, tada se dodatno propisuju pripravci sa statinom: Zokor, Krestor, Liprimar.
Gojaznost i dijabetes

Veza između dijabetesa tipa 2 i pretilosti povezana je s čestim uzrokom njihove pojave i uzajamnim porastom simptoma. Visoka uloga nasljednosti i prehrambenih navika, zajednički metabolički procesi razvoja dovode do zaključka o smanjenju prekomjerne težine u liječenju dijabetesa.
Akumulacija masti napreduje razvojem otpornosti tkiva na inzulin. Što je veći stupanj otpornosti, gušterača proizvodi više inzulina, čime povećava tjelesne rezerve masti.
Pored povećanog nakupljanja masti, nedostatak serotonina može se genetski prenijeti. To doprinosi stalnom osjećaju depresije, depresije, čežnje i gladi. Prijem ugljikohidratne hrane poboljšava raspoloženje i ublažava bolne simptome na neko vrijeme. Prejedanje slatke i škrobne hrane povećava rizik od dijabetesa i pretilosti.
Vodeći mehanizmi u održavanju poremećaja metabolizma su loša prehrana, nepravilna prehrana, stres i prejedanje nakon njih, nedostatak sna i nedostatak fizičke aktivnosti.
Pored kozmetičkog oštećenja, gojaznost remeti i rad unutrašnjih organa, što se manifestuje u obliku:
- Koronarna bolest srca i miokadiopatija.
- Digestivni poremećaji - žučna bolest i pankreatitis.
- Masna degeneracija jetre.
- Bolesti zglobova.
- Odsustvo menstruacije kod žena.
- Smanjena potencija kod muškaraca.
- Težak tijek hipertenzije.
Opasnost od jednostavnih ugljikohidrata kod pretilosti i dijabetesa je stvaranje ovisnosti i poteškoće da ih ograničite u prehrani. Formira se začarani krug: žudnja za slatkišima - prejedanje - povećana glukoza u krvi - oslobađanje inzulina - taloženje ugljikohidrata u masnim rezervama uz sudjelovanje inzulina - pad glukoze - želja za jelom slatkiša.
Jedan od načina za prevazilaženje ovisnosti o ugljikohidratima je uzimanje hrom pikolinata u trajanju od 3-4 tjedna. Pored toga, koriste se lijekovi za snižavanje šećera - Metformin, Glucobay. Pacijenti s visokom produkcijom vlastitog inzulina, čak i s velikom hiperglikemijom, nisu indicirani za nadomjesnu terapiju inzulinom.
Najefikasniji način smanjenja težine i šećera u krvi je dijeta sa niskim udjelom ugljikohidrata. Uključuje takve proizvode: nemasno meso, perad, jaja, sir. Osnova jelovnika treba biti kuhana ili pečena riba, morski plodovi, povrće.
Najkorisnije je pripremiti svježe salate od kupusa, začinskog bilja, krastavaca, paradajza i slatke paprike iz povrća.
Masna jetra i dijabetes

Jetra sa promjenom sastava krvi - nakupljanjem toksina bakterijskog, medicinskog ili metaboličkog porijekla, na njih reagira taloženjem masti u ćelijama. Takav proces se može dogoditi za vrijeme gladovanja, strogog vegetarijanstva, malapsorpcije u crijevima, alkoholske intoksikacije.
Uz dijabetes, pojačano stvaranje ketonskih tijela razvija se kao rezultat kršenja metabolizma ugljikohidrata. Oni se mogu akumulirati u tkivima jetre. Višak masnih kiselina koje se apsorbuju u crevima i uđu u krvotok, a potom u jetru, mogu uticati na taloženje masti.
U zdravih ljudi masne kiseline koriste se za proizvodnju energije, a kod dijabetesa tipa 2 inzulin koji se u gušterači proizvodi u velikim količinama inhibira ovaj proces i potiče nagomilavanje masnoće u jetri.
Uz pretilost povezana s dijabetesom, masna hepatoza javlja se mnogo češće, te je jedan od znakova dismetaboličkog sindroma. Zbog sposobnosti jetre da akumulira masnoću, poremećena je probava i reakcija na lijekove.
Klinički simptomi masne hepatoze često se ne pojavljuju. Ozbiljnost u desnom hipohondriju, pogoršana fizičkim naporom, može biti uznemirujuća. Uz palpaciju, bol se može javiti samo brzim nakupljanjem masti u slučaju dekompenziranog dijabetesa.
Dijagnoza se postavlja na osnovu sljedećih simptoma:
- Ultrazvuk, računarska tomografija - heterogena struktura, povećanje veličine.
- Pojačana je aktivnost jetrenih enzima u serumu.
- Povećani holesterol i trigliceridi u krvi.
Liječenje masne hepatoze izvodi se prehranom s uključenjem lipotropnih proizvoda: zobene pahuljice, ribe, skute, morskih plodova, soje, kefira, jogurta, hladno prešanog biljnog ulja. Pomaže uklanjanju hrane s viškom masnoće i holesterola s vlaknima i pektinom. Zbog toga u ishrani treba biti mnogo povrća. S tendencijom ka opstipaciji, poželjno je jelima dodati mekinje.
Od lijekova koji se koriste hepatoprotektori - Gepabene, Essentiale, Essliver, Glutargin i Berlition.
Zarazne bolesti kod dijabetesa

Dijabetes se javlja smanjenjem imunološkog odgovora, što pacijente čini ranjivim na bakterije i viruse, gljivične infekcije. Takve bolesti karakteriziraju česti i teški tokovi. U ovom slučaju, infekcije uzrokuju destabilizaciju dijabetesa.
Postoje zarazne bolesti koje se nikada ne javljaju kod pojedinaca bez poremećaja metabolizma ugljikohidrata - maligni vanjski otitis, emfizematozni holecistitis, pijelonefritis i cistitis te dijabetičko stopalo.
Pacijenti s dijabetesom pate od zaraznih bolesti 1,5 puta češće od ostalih. To je zbog općeg i lokalnog oštećenja zaštite od infekcije. Uobičajena su kršenja funkcija bijelih krvnih zrnaca za uništavanje bakterija - smanjenje kretanja, fagocitoza i aktivnosti T-ubica.
Lokalni faktori povezani su s razvojem vaskularnih oštećenja - mikro i makroangiopatija, neuropatija, koja smanjuju čišćenje i obnavljanje oštećenih organa od mikroba i njihovih toksina.
Teški tijek bolesti je također posljedica oslabljenog odgovora na antimikrobna sredstva. Uz povišenu razinu lipoproteina, kolesterola i masnih kiselina, vezuju se za proteine u krvi koje lijekovi moraju prenijeti. Stoga se kod pacijenata s dijabetesom smanjuje dostava antibiotika do lezije.
Značajka upale pluća kod dijabetesa je rizik od bakteremije, koja dovodi do smrti. Uzročnici su najčešće stafilokoki, Klebsiella i streptokoki. Na pozadini upale pluća pacijenti često razvijaju dijabetičku ketoacidozu. U teškim oblicima indicirana je antibiotska terapija primjenom beta-laktama i fluorokinolona.
Pijelonefritis se obično javlja u obliku bilateralnog oštećenja bubrega. Antibiotici se propisuju samo intramuskularno ili intravenski: Ciprofloksacin, Ceftriaxone, Levofloxacin. Obavezno koristite antibiotike sa antifungalnim lekovima za sprečavanje kandidiaze.
Najčešća lokalizacija infekcije mekih tkiva je dijabetičko stopalo. To je zbog takvih razloga:
- Smanjena osjetljivost na oštećenja.
- Česte gljivične infekcije.
- Poremećaji cirkulacije u nogama.

Kad se čir zarazi, mogu postojati dvije mogućnosti za razvoj zaraznog procesa: ne-teška (amputacija nije ugrožena) i teška, što dovodi do potrebe za amputiranjem pogođenog dijela donjeg udova.
Blagi oblik se pojavljuje u obliku površinskog čira s upalom potkožnog tkiva širine manjeg od 2 cm, nema općih simptoma intoksikacije. Prikazani su hirurški tretman rane i imenovanje antibiotika: cefaleksin, kindamicin. Moguće oralno davanje.
Teške infekcije manifestuju se dubokim čirima s velikim oštećenjima okolnih tkiva, općom intoksikacijom i smanjenom cirkulacijom krvi u zahvaćenom području. Nivo glukoze u krvi je obično visok. Da bi se isključio osteomijelitis, vrši se biopsija koštanog tkiva.
Antibiotici se daju intravenski i intramuskularno: Amoksiklav, Vankomicin, Meronem. Trajanje lečenja nije manje od mesec dana. Uz neučinkovitost konzervativnih metoda liječenja, vrši se djelomična ili potpuna amputacija pogođenih tkiva.
Kod šećerne bolesti jedna je od čestih infekcija kandidijaza kože i sluzokože. Najčešća lokalizacija gljivičnih lezija:
- Inguinalna oblast.
- Nabori ispod mliječnih žlijezda.
- Axillaries
Uz nedovoljnu nadoknadu za dijabetes melitus, može se javiti kandidijaza kod dijabetesa usne šupljine u obliku bijelog plaka, praćenog bolom i peckanjem. Ako se proširi na jednjak, može doći do poteškoća s gutanjem. Najčešće se kandidijaza manifestuje u genitalnom području.
Liječenje kandidijaze provodi se lokalno primjenom antifungalnih masti i supozitorija u žena. Lokalna upotreba kombinirana je s uzimanjem kurseva flukonazola. S razvojem otpornosti na njega prelaze na itrakonazol ili ketokonazol.
Uspjeh antibiotske terapije ovisi o stupnju kompenzacije za dijabetes. Kod pacijenata sa zaraznim bolestima drugog tipa dijabetesa, inzulin se propisuje kursevima ili prenosi na njega prije završetka liječenja prateće bolesti. Video u ovom članku dodatno će govoriti o životu s dijabetesom.