Pankreasna nekroza pankreasa
Gušterača je organ čija je bolest čovjeku najčešće nevidljiva u početnom stadijumu, tako da pacijent to sazna nakon napada akutne boli. Stoga, za pravovremen i učinkovit tretman, morate odmah kontaktirati stručnjaka za kvalitetnu dijagnostiku. Jedna od najefikasnijih metoda dijagnosticiranja i lečenja gušterače je laparoskopija.
VAŽNO DA ZNATE! Čak se i zanemareni gastrointestinalni trakt može izlečiti kod kuće, bez operacija i bolnica. Samo pročitajte šta kaže Galina Savina pročitajte preporuku.

Prednosti laparoskopije
Laparoskopija je relativno nova metoda hirurških i dijagnostičkih postupaka. Uz njegovu pomoć pojednostavljuje se proces diferencijalnog istraživanja trbušnih organa, posebno u pogledu komplikacija povezanih s gušteračom. Laparoskopija pojednostavljuje kolangiografiju upotrebom kontrasta, radiografije, biopsije i kolor fotografiranja unutrašnjih organa. Metoda omogućava pronalaženje uzroka bolesti, što je posebno korisno u hitnim slučajevima. Tako se mogu razlikovati prednosti laparoskopije:
- na prednjem dijelu trbuha nema ožiljaka,
- dijagnostički rezultati su tačniji,
- postupak je bezbolan,
- mali gubitak krvi
- broj mogućih komplikacija mnogo je manji
- postoperativni period u bolnici je smanjen,
- razdoblje rehabilitacije nakon operacije je manje.
Ovakve operacije rijetko zahtijevaju transfuziju krvi, za razliku od konvencionalnih, kada je to gotovo uvijek nužno.
Trbušne mišiće moguće je pomicati već dan nakon operacije, pacijent se otpušta nakon otprilike 4 dana, jer je rizik od komplikacija izuzetno mali.
Laparoskopija, kao metoda hirurgije, propisana je za:
- nastajanje pankreasne nekroze u prisustvu akutnog pankreatitisa,
- potreba za ispitivanjem deformiteta gušterače sa pankreatitisom,
- prisutnost cista i različitih novotvorina, kao posljedica hroničnog pankreatitisa.
Laparoskopija se kao metoda istraživanja koristi za:
- žutica koja napreduje kada morate znati njeno porijeklo,
- hepatomegalija čija geneza nije poznata,
- ascites, čije porijeklo se ne može dijagnosticirati na drugi način (često se istovremeno nađu i ciroza jetre ili ćelija raka),
- eliminiranje prisutnosti ćelija raka u žučnoj kesici,
- definicije bolesti mokraćnih puteva.
Laparoskopska dijagnoza omogućava vam da provjerite u kojoj je fazi pankreatitis, njegovu ozbiljnost.
Resekcija pankreasa za maligne tumore
Cistadenomi (benigni tumori pankreasa) najčešće su takvi resekcije, primjena postupka neuroendokrinog tumora koji se nalazi u istom organu je efikasna. Na ovaj način se ne smiju uklanjati zloćudne formacije. Ipak, ako se pridržavate pravila rada sa ćelijama raka, laparoskopska resekcija može se smatrati jednom od najsigurnijih i najpouzdanijih metoda.
 Veliki minus takve resekcije je što je malo ljudi koji su prošli postupak, pa se metoda smatra eksperimentalnom i zahtijeva potvrdu i daljnje proučavanje. Često se laparoskopijom otkrivaju maligni tumori koji su se prije postupka smatrali sigurnim tumorima. Ako se takva situacija dogodila, uzmite u obzir sljedeće činjenice:
Veliki minus takve resekcije je što je malo ljudi koji su prošli postupak, pa se metoda smatra eksperimentalnom i zahtijeva potvrdu i daljnje proučavanje. Često se laparoskopijom otkrivaju maligni tumori koji su se prije postupka smatrali sigurnim tumorima. Ako se takva situacija dogodila, uzmite u obzir sljedeće činjenice:
OVO JE ZNAČNO VAŽNO! Gastrointestinalni trakt se ne može pokrenuti - prijeti rakom. Peni proizvod br. 1 protiv bolova u stomaku. UČITE >>
- koje su povezane bolesti pacijenta,
- postoje li tumorske ćelije na ivici resekcije,
- da li je moguće sprovesti efikasan tretman,
- Treba li još jednu resekciju, ali već prema pravilima onkoloških postupaka.
Ako je pacijentu potrebna takva resekcija gušterače sa pankreatitisom, potrebno je pripremiti se za to, naime:
- vršiti vanjski vizualni pregled,
- provesti laboratorijsku biohemijsku dijagnostiku kako bi se utvrdilo postoji li vjerojatnost da je tumor aktivan na hormonu,
- napraviti CT skeniranje s kriške 0,3-0,4 cm,
- obaviti endoskopski ultrazvuk i biopsiju ako postoji sumnja da je tumor maligni,
- ponekad je potrebno uraditi retrogradnu kolengiopnu kreaografiju.
Biohemijska analiza vrši se selektivno. Dijagnostički parametri određuju se ovisno o simptomima. Ako se podaci o biokemiji pomiješaju, moguć je provokativni test ili istraživanje na određenim mjestima.
Prednosti i indikacije pankreasne laparoskopije
Laparoskopija je relativno nova tehnika hirurške intervencije i dijagnostičkih postupaka. Takva studija pomaže u razlikovanju različitih patologija, posebno što se tiče komplikacija uzrokovanih povredom funkcionalnosti gušterače.
Postupak uvelike pojednostavljuje kolangiografiju upotrebom kontrastnih komponenti, radiografije, biopsije. Tehnika vam omogućava da utvrdite tačan uzrok bolesti, što pomaže u hitnim slučajevima da se brzo započne liječenje.
 Prednosti uključuju nedostatak ožiljaka na prednjem trbušnom zidu, visoka dijagnostička tačnost, bezbolna manipulacija i blagi gubitak krvi. Također, skraćeni period rehabilitacije, minimalan rizik od postoperativnih komplikacija.
Prednosti uključuju nedostatak ožiljaka na prednjem trbušnom zidu, visoka dijagnostička tačnost, bezbolna manipulacija i blagi gubitak krvi. Također, skraćeni period rehabilitacije, minimalan rizik od postoperativnih komplikacija.
Trbušni mišići mogu se pomicati 24 sata nakon intervencije. Hospitalizacija pacijenta vrši se samo 4 dana, nakon otpusta pacijenta kući. Laparoskopija kao hirurška tehnika može se izvesti u sledećim slučajevima:
- Smrt tkiva pankreasa u prisustvu akutnog napada pankreatitisa,
- Potreba za vizualizacijom deformacije unutrašnjeg organa sa upalom gušterače,
- Prisustvo cista i raznih vrsta formacija koje su rezultat kroničnog oblika pankreatitisa.
Laparoskopski postupak se izvodi kao istraživačka metoda. Indikacija je žutica (pomaže u uspostavljanju točne etiologije), patološko povećanje jetre nepoznate etiologije, ascites - ako nije moguće dijagnosticirati uzrok razvoja drugim metodama. Preporučljivo je provoditi sa holecistitisom kako bi se isključila prisutnost ćelija raka, kao i da bi se utvrdilo bolesti mokraćnog trakta.
Laparoskopija za pankreatitis pomaže utvrditi u kojoj fazi je bolest, stepen oštećenja unutrašnjeg organa.
Predoperativna priprema
Prije nego što kažemo koji je pripravak, iskazat ćemo kontraindikacije. Nemoguće je provesti manipulaciju na pozadini tumorskih neoplazmi, ako je prethodno bilo moguće utvrditi njihovu malignu prirodu. Druga kontraindikacija je neiskustvo liječnika u provođenju otvorenih hirurških intervencija na gušterači ili složenih laparoskopskih postupaka.
 Intervencija se obavlja u pravcu lekara. Takođe, takve manipulacije nude privatne medicinske ustanove. Cijena se sastoji od mnogo faktora, uključujući cjenovnu politiku klinike. Minimalni trošak je 35 000 rubalja.
Intervencija se obavlja u pravcu lekara. Takođe, takve manipulacije nude privatne medicinske ustanove. Cijena se sastoji od mnogo faktora, uključujući cjenovnu politiku klinike. Minimalni trošak je 35 000 rubalja.
Prije operacije obavljaju se laboratorijska i instrumentalna dijagnostika. Dodeli opšti test krvi, biohemijski pregled, računarsku tomografiju, MRI, angiografiju, biopsiju.
Nakon dobivanja rezultata ovih studija sastavlja se operativni plan.Priprema neposredno prije postupka:
- Vizualizacija anatomske strukture organa za varenje.
- Biohemijski test krvi za isključenje ovisnosti tumora o hormonima.
- CT skeniranje pomaže u određivanju optimalne lokacije za pristup gušterači tokom operacije.
- Screening za markere raka. Slučaj je indiciran za sve vrste tumora gušterače.
Laparoskopija često otkriva maligne novotvorine koje su se prije operacije smatrale benignim. U tom se slučaju uzimaju u obzir i drugi kriteriji: prateće bolesti, prisustvo / odsustvo stanica na granici resekcije i mogućnost učinkovite terapije.
Također se rješava pitanje treba li provesti drugu operaciju, ali već prema medicinskim protokolima onkoloških zahvata.
Značajke laparoskopije
 Za sprovođenje dijagnostičke laparoskopije obavlja se anestezija. Za to se obavlja premedikacija, potom se pacijent doprema u operacijsku salu na jarbol. Nakon polaganja na operativni stol, odaberite optimalni položaj. Potom se pacijentu daje anestezija, u zub se ubacuje epruveta, a zatim endotrahealna anestezija.
Za sprovođenje dijagnostičke laparoskopije obavlja se anestezija. Za to se obavlja premedikacija, potom se pacijent doprema u operacijsku salu na jarbol. Nakon polaganja na operativni stol, odaberite optimalni položaj. Potom se pacijentu daje anestezija, u zub se ubacuje epruveta, a zatim endotrahealna anestezija.
Kako bi se spriječila takva komplikacija kao tromboflebitis, na svaki donji ud pacijenta postavlja se poseban aparat za isprekidano sabijanje. Prednji zid trbuha tretira se antiseptičkim rastvorom, hirurško područje prekriveno je sterilnim tkivom.
Napravljen je mali rez za umetanje medicinskih instrumenata. Nakon ekscizije tumorske neoplazme, nekroze tkiva, aparat se pažljivo uklanja i šavovi se nanose na rez. Nakon toga se ugrađuje trokar - hirurški instrument koji je potreban za probijanje trbušne šupljine, ako je potrebno za oslobađanje tekućine i plinova.
Laparoskopska distalna pankreatktomija izvodi se tri metode:
- Ekscizijom slezine u jednom bloku
- Sa očuvanjem slezine i krvnih žila u njoj,
- Prelazak preko slezinskih žila, međutim, bez uklanjanja slezine.
U procesu hirurške intervencije liječnik pokušava sačuvati slezenu, jer ovaj unutarnji organ ima posebnu ulogu u borbi protiv patogenih mikroorganizama, što zauzvrat blagotvorno utječe na dugovječnost čovjeka. Ova informacija nije u potpunosti potvrđena, stoga neki ljekari ipak izrezuju slezenu, posebno kada je teško sačuvati krvne žile tijekom laparoskopske manipulacije. Takav postupak je lakši i brži jer ne trebate trošiti vrijeme na mobilizaciju krvnih žila.
Odmah nakon intervencije pacijent se preusmjerava na odjel intenzivnog liječenja, gdje mu se potom utvrđuje stabilno stanje. Uskoro će pacijent biti prebačen na abdominalnu hirurgiju ili na opće odjeljenje, gdje dobija liječenje i ishranu.
Nakon pražnjenja pacijentu se preporučuje profilaktičko promatranje, barem jednom svakih šest mjeseci posjećivanje medicinskog stručnjaka radi kontrolnog ultrazvučnog pregleda. Obavezno propisujte lijekove, dijetsku hranu (držite dijetu od 5 s pankreatitisom najmanje godinu dana), zdrav način života.
Kako se izvodi laparoskopija pankreasa, prikazano je u videu u ovom članku.
LAPAROSKOPIJA U PANCREEKONEKROZI: POKAŽANA ILI KONTRAINDICIRANA?
Savremena medicinska nauka, medicinska dijagnostička i terapijska tehnologija i oprema neprestano se unapređuju. Istovremeno, domaća medicina najkonzervativnija je vrsta naučne i praktične aktivnosti. Mogućnosti suvremene dijagnoze zračenja (ultrazvuk, CT, MRI) i iskustvo korištenja minimalno invazivnih metoda dijagnoze i liječenja pod nadzorom ultrazvuka u potpunosti isključuju laparoskopiju iz procesa liječenja u akutnom pankreatitisu / nekrozi pankreasa (OP / PN).
Dopuštam sebi da izrazim mišljenje da je laparoskopija (zajedno s laparotomijom i lumbotomijom) kontraindicirana u OP / PN:
- Dijagnoza OP / PN može se postaviti suvremenim načinima introskopije u 100% bez upotrebe dijagnostičke laparoskopije (DL).
- Svi zadaci koji se daju medicinskoj laparoskopiji (LL) rješavaju se minimalno invazivnim perkutanim metodama pod nadzorom ultrazvuka.
- Klinička efikasnost DL / LL za OP / PN ne prelazi kliničku efikasnost metoda dijagnostike zračenja i minimalno invazivne dijagnostičke metode i hirurško lečenje pod Uzom.
- Osobitosti izvođenja DL / LL i nastale komplikacije ovih manipulacija pogoršavaju tok OP / PN.
Čak i teški zadaci provjere perforacija šupljeg organa, tromboza sudova trbušne šupljine (crevni infarkt), sanacija trbušne šupljine pankreatogenim peritonitisom, nekrocecestrektomija retroperitonealnih žarišta destrukcije pankreatogena, sanitacija retroperitonealnog flegmona, može se uspješno riješiti bez DL / LL (i bez laparotomije, lumbotomije).
Ukratko, predlažem „Kompleks metoda dijagnostike zračenja sa minimalno invazivnom tehnologijom hirurškog lečenja OP / PN pod UZ ”naziva se minimalno invazivnom hirurgijom pankreatonekroze (IIHP).
KONSOLIDIRANO MIŠLJENJE TRADICIONALNE HIRURGIJE PRIJAVOM DL / LL
Prema MES - Dijagnoza se mora potvrditi tokom prva dva dana hospitalizacije pacijenta u hirurškoj bolnici.
DIJAGNOSTIČKA LAPAROSKOPIJA(INDIKACIJE):
- Diferencijalna dijagnoza peritonitisa različite etiologije (uključujući sumnju na perforaciju šupljeg organa i trombozu sudova trbušne šupljine - crevni infarkt).
- Procijenite opseg i prirodu lezija pankreasa.
- Procijenite opseg i prirodu peritonealne lezije.
- Procijenite razmjere i prirodu lezije vlakna retroperitonealnog tkiva.
- Za provjeru oblika klinički dijagnosticirane nekroze pankreasa.
- Sumnja u akutni holecistitis.
DINAMIČKA LAPAROSKOPNA KONTROLA (INDIKACIJE):
Povećanje količine izliva na drenažu iz trbušne šupljine.
· Promjena intenziteta i / ili prirode boje izljeva kroz drenažu iz trbušne šupljine.
LAPAROSKOPIJSKA TERAPIJA DOSTAVA:
Drenirajte trbušnu šupljinu pankreatogenim peritonitisom.
· Kateterizirati okrugli ligament jetre za produženu primjenu lijekova.
· Primijeniti kolecistostomiju za dekompresiju žučnog mjehura.
· Otvorite vreću za punjenje, zone retroperitonealnog uništavanja, parapankretre i obaviti nekrsecvestrektomiju, drenažu zona uništenja (retroperitoneoskopija).
LAPAROSKOPIJSKO LIJEČENJE (INDIKACIJE):
· Prisutnost destruktivnog pankreatitisa (MES - „Laparoskopija je obavezna metoda dijagnostike i lečenja“)
· Zaražene nekroze pankreasa i / ili pankreatogeni apsces.
· Septički celulitis retroperitonealnih vlakana.
Pankreatogeni (enzimski, abakterijski) peritonitis.
Purulentni peritonitis, bez obzira na stepen poremećaja više organa.
Akutni flegmonozni holecistitis.
· Trajno ili progresivno zatajivanje više organa, bez obzira na činjenicu infekcije, uprkos kompleksnoj intenzivnoj konzervativnoj terapiji u trajanju od 1 do 3 dana, što ukazuje na veliku nekrozu pankreasa i retroperitonealno tkivo ili visok rizik od razvoja pankreatogene infekcije.
· Pacijenti kojima, prema CT angiografiji ima skala nekroze koja prelazi 50% parenhima pankreasa i / ili im je dijagnosticirano širenje nekroze u retroperitonealni prostor, što odgovara visokom riziku od infekcije i fatalnim sistemskim komplikacijama.
OBIM LAPAROSKOPNIH TERAPEUTSKIH INTERVENCIJA:
Laparoskopska drenaža trbuha.
Sanacija trbušne šupljine s pankreatogenim peritonitisom.(Peritonealna dijaliza se ne radi, budući da je neprestana laparoskopska drenaža trbuha s kontrolom dinamike prilično efikasna metoda liječenja enzimskih pankreatogenih peritonitisa.)
Blokada i kateterizacija okruglog ligamenta jetre.
Dekompresija žučnog mjehura.
· Necsesecvestrectomy (endoskopska drenaža i rehabilitacija retroperitonealnog prostora) kroz formiranu omentopancreatobursostomy.
· Ispiranje šupljine vrećice za punjenje.
· Nekrosecvestrektomija (endoskopska drenaža i rehabilitacija retroperitonealnog prostora) kroz lumbalni ekstraperitonealni pristup (lumbostomija).
TRADICIONALNO Hirurško liječenje panceronekroze
(odlomak iz „Standardi za akutni pankreatitis "-Projekt je pripremilo odjeljenje fakultetske hirurgije sa tečajem anesteziologije-reanimacije i tečajem kardiovaskularne hirurgije Federalnog medicinskog univerziteta (voditelj - akademik RAS-a i RAMS-a B.C. Savelyev) Ruskog državnog medicinskog univerziteta, uzimajući u obzir podatke upitnika s kirurških klinika Ruske Federacije.)
„Postoje fundamentalne razlike u principima diferenciranog hirurškog tretmana nekroze pankreasa i njegovih septičkih komplikacija. Odnose se na optimalne pojmove i načine hirurške intervencije, pristup, vrste operacija na gušterači, žučni sustav, metode drenaže retroperitonealnog prostora i trbušne šupljine.
Indikacija za operaciju nekroze pankreasa je:
• Zaražene nekroze pankreasa i / ili pankreatogeni apsces, septički flegmon retroperitonealnog tkiva, gnojni peritonitis, bez obzira na stepen poremećaja više organa.
• Trajno ili progresivno zatajivanje više organa, bez obzira na činjenicu infekcije, uprkos složenoj intenzivnoj konzervativnoj terapiji u trajanju od 1-3 dana, što ukazuje na veliku nekrozu pankreasa i retroperitonealno tkivo ili visok rizik od razvoja pankreatogene infekcije.
• Hirurško liječenje je indicirano za bolesnike kod kojih, prema CT angiografiji, skala nekroze prelazi 50% pankreasnog parenhima i / ili se dijagnosticira širenje nekroze u retroperitonealni prostor, što odgovara visokom riziku od infekcije i fatalnim sistemskim komplikacijama.
• Pankreatogeni (enzimski, abakterijski) peritonitis indikacija je za laparoskopsku debridman i drenažu trbušne šupljine.
Činjenica infekcije nekrotičnih tkiva važan je, ali ne i jedini pokazatelj za operaciju, naročito u ranim fazama bolesti.
Upotreba integrirane ljestvice za procjenu težine pacijenta s destruktivnim pankreatitisom igra veliku ulogu u objektivizaciji indikacija za operaciju.
Metode hirurškog liječenja uveliko variraju što se određuje dinamikom putomorfološkog procesa u TOC-u, retroperitonealnom tkivu i trbušnoj šupljini. Tehničko rješenje stadija nekrosecestrektomije je istog tipa, stoga je potrebno posvetiti posebnu važnost izboru metode drenaže u retroperitonealnom prostoru, jer metoda drenaže odabrana već u prvoj operaciji bitno određuje izbor načina operativne taktike.
Trenutno se koriste tri glavne metode drenažne operacije za nekrozu gušterače, koje pružaju različite uvjete za drenažu retroperitonealnog prostora i trbušne šupljine, ovisno o razmjeru i prirodi lezije gušterače, retroperitonealnog tkiva i trbušne šupljine.
Predloženi postupci drenažnih operacija uključuju određene tehničke metode vanjske drenaže različitih odjeljenja retroperitonealnog tkiva i trbušne šupljine, što nužno uključuje odabir određenih taktičkih načina ponovljenih intervencija:
• programibilne revizije i sanacije svih zona nekrotičnog uništavanja i infekcije u različitim odjelima retroperitonealnog prostora ("prema programu")
• hitne i prisilne ponovljene intervencije („na zahtjev“) zbog postojećih i / ili razvijenih komplikacija (neprestana sekvestracija, neadekvatna drenaža, krvarenje itd.) U dinamici putomorfološke transformacije nekroza / infekcionih zona u retroperitonealnom prostoru i trbušnoj šupljini.
Metode drenažnih operacija retroperitonealnog prostora kod nekroze pankreasa klasificirane su kako slijedi:
I. "Zatvorena" metoda drenažnih operacija uključuje aktivnu drenažu retroperitonealnog tkiva i trbušne šupljine u uvjetima anatomske cjelovitosti omentalnog bursa i trbušne šupljine. To se postiže implantacijom višekanalnih silikonskih drenažnih struktura za unošenje antiseptičkih rastvora frakcijski ili kapanjem na mesto uništenja (infekcije) uz stalnu aktivnu aspiraciju. „Zatvorena“ metoda odvodnje uključuje ponavljane intervencije samo „na zahtjev“. Kontrola mjesta uništenja / infekcije funkcijom odvodnje vrši se prema rezultatima ultrazvuka, CT, video optičke fistulografije.
Preporučljivo je koristiti metode laparoskopske zatvorene bursomentoskopije i rehabilitacije kutije za punjenje. Pomoću laparoskopske tehnike provodi se laparoskopija, dekompresija žučnog mjehura, sanitacija, drenaža trbušne šupljine, a potom se pomoću posebno dizajnirane instrumentacije pregledava gušterača, neccecektktomija se obavlja u potpunosti i formira se pankreatomento-bursostostomija. Počevši od 3-5 dana nakon operacije, s intervalom od 1-3 dana, izvodi se reorganizacija faze. interoperativno razdoblje provodi ispiranje šupljine vrećice za punjenje.
Primijenite metode endoskopske drenaže i rehabilitacije retroperitonealnog prostora kroz lumbalne ekstraperitonealne pristupe. Minimalno invazivne hirurške metode za perkutanu probušenu drenažu parapankreatinske zone i drugih odeljenja retroperitonealnog tkiva, žučnog mjehura pod kontrolom ultrazvuka i CT postaju sve raširenije. Minimalno invazivne intervencije se izvode lako, manje su traumatične i efikasne su uz razumnu indikaciju i u skladu sa metodologijom. Uz neefikasnost gore navedenih metoda drenaže za nekrozu pankreasa, pokazujući laparotomiju.
Glavne indikacije za "otvorenu" i "poluotvorenu" metodu drenaže retroperitonealnog prostora su:
• oblici nekroze pankreasa u kombinaciji sa oštećenjem retroperitonealnog tkiva,
• zaražene nekroze pankreasa i pankreatogeni apsces u kombinaciji sa velikim žarišnim oblicima zaražene nekroze pankreasa,
• relaparotomija nakon neefikasne „zatvorene“ ili „poluotvorene“ metode drenaže.
II. "Otvorena" metoda drenažne operacije za nekrozu gušterače uključuje provođenje programabilnih revizija i sanitacija retroperitonealnog prostora i ima glavna tehnička rješenja, određena prevladavajućom skalom prirode lezije retroperitonealnog prostora i trbušne šupljine. Ova metoda uključuje:
Indikacija za pankreatomentobursostomiju + lumbotomiju je inficirana i sterilna široko rasprostranjena pankreasna nekroza u kombinaciji sa lezijama parapankreatičke, parakolične i karlične vlakne. Pancreato-omentobursostomy nastaje umetanjem fragmenata gastrointestinalnog ligamenta u parietalni peritoneum u gornjoj trećini rane laparotomije tipom marsupializacije i drenaže svih područja nekroze / infekcije Penroseovom drenažom u kombinaciji s multi-lumen cevastim strukturama. Drenaža penroze, koja se u ruskoj literaturi naziva „gumeno-gaznim brisom“, impregnirana je antisepticima i mastima na vodeno-topivoj osnovi („Levosin“, „Levomekol“). Takve hirurške taktike u budućnosti pružaju nesmetan pristup tim područjima i provođenje odgovarajuće nekrsecvestrektomije u programiranom režimu u razmaku od 48-72 sata.Postepena zamjena Penrosovih drenaža eliminira njihov značajan nedostatak povezan s kratkotrajnom drenažnom funkcijom i egzogenom (ponovnom) infekcijom. Kako se retroperitonealno tkivo čisti od nekroze i detritusa, pojavom granulacijskog tkiva prikazan je prelaz u "zatvorenu" metodu drenaže.
S razvojem uobičajenog gnojnog peritonitisa i ekstremnom ozbiljnošću pacijentovog stanja sa raširenom i / ili inficiranom pankreasnom nekrozom (jaka sepsa, septični šok, APACHE II> 13 bodova, Ranson> 5 bodova), laparostomija, programirano saniranje retroperitonealnog tkiva i trbušne šupljine kroz 12- 48 sati.
III. Metoda "poluotvorene" drenaže za nekrozu gušterače uključuje postavljanje cevastih konstrukcija za drenažu s više lumena u kombinaciji sa Penroseovom drenažom. U tim se uvjetima laparotomska rana šava slojevito, a kombinirani dizajn drenaže uklanja se širokom kontraverzom u lumbalno-bočnim dijelovima trbuha (lumbotomija). Takve operacije se nazivaju "tradicionalnim", kada se promjena odvodnih konstrukcija po pravilu odgađa za 5-7 dana. Kod velikih nekroza i sekvestracija, složene topografije formiranih kanala često se stvaraju uvjeti za neadekvatnu drenažu žarišta nekroze / infekcije, a ponovljene operacije kod 30-40% bolesnika izvode se kasno u vremenu po potrebi. Stoga, da bi se spriječile ove komplikacije, potencijal odvodnje retroperitonealnog vlakna može se povećati ako se adekvatna zamjena drenaže provede u "programiranom" načinu rada, tj. barem nakon 48-72 sata, namočite drenažu Penrosa antiseptičkim otopinama, kombinujte sa sorbentima ili mastima na vodeno-topivoj osnovi ("Levosin" / "Levomekol"). Sprovođenje adekvatne hirurške taktike u uvjetima „poluotvorene“ metode vanjske drenaže za pankreasnu nekrozu postiže se izvođenjem samo programabilnih hirurških intervencija. Režim „na zahtev“ u ovoj situaciji treba prepoznati kao neefikasan, a nedostaje mu ni teoretsko ni praktično opravdanje.
Treba posebno istaknuti da predstavljene metode "zatvorene" i "otvorene" drenaže retroperitonealnih vlakana ne konkuriraju, jer su, uz metodologiju i razumne dokaze, osmišljene da osiguraju adekvatnu i potpunu rehabilitaciju svih područja nekrotične destrukcije i pankreatogene infekcije. "
Da bismo vizualizirali i uporedili mogućnosti različitih metoda, kombiniramo DL / LL iMHP u jednoj tabeli:
Šta znači laparoskopija pankreasa?

Laparoskopija je hirurški minimalno invazivni postupak dijagnostike i lečenja koji se izvodi posebnim alatom - laparoskopom. To je teleskopska cijev s nizom leća i dva kanala. Kroz jedan se dovodi svjetlost, a kroz drugi se video slika prenosi na monitor kako bi se u potpunosti kontrolirala manipulacija.
Laparoskop i kirurški instrumenti se ubacuju u trbušnu šupljinu kroz male rupe (ne veće od 1,5 cm), što omogućava provođenje postupka s najmanje ozljeda i smanjuje rizik od komplikacija nakon manipulacije.
Kao medicinska i dijagnostička metoda

Prije se laparoskopija koristila samo za otkrivanje karcinoma gušterače. S razvojem tehnologije mogućnosti korištenja ove metode za dijagnozu i liječenje bolesti parenhimskog organa značajno su se proširile. Kao dijagnostička metoda ne koristi se često, samo u slučajevima kada pomoću ultrazvuka i MRI nije bilo moguće identificirati područje nekroze tkiva, oštećenja tumora ako se rezultati ispitivanja razlikuju.
Treba napomenuti da je zbog osobitosti lokacije gušterače, uske veze s obližnjim organima, rana dijagnoza pankreatitisa vrlo teška.Laparoskopija je visoko informativna metoda dijagnostike s neshvatljivom kliničkom slikom, neefikasnošću drugih, manje invazivnih metoda i nemogućnošću isključenja drugih bolesti koje zahtijevaju hitnu intervenciju.
U pravilu, indikacije za upotrebu ove dijagnostičke metode su:
- Žutica kao simptom hepatitisa ili oštećenja žučnih kanala tumorom, kamenjem.
- Pojašnjenje prirode peritonitisa.
- Potreba za utvrđivanjem opsega, težine i prirode bolesti pankreasa.
- Utvrđivanje oblika nekroze pankreasa.
Ova dijagnoza omogućava vam da pregledate ne samo gušteraču, već i žuč, pankreas, žučni mehur kao i želudac, creva, trbušnu šupljinu.
Budući da se nalaze u blizini, veća je vjerovatnoća da će doći do istodobne lezije ili povratka boli u drugo područje, što može poslužiti kao osnova za lažnu dijagnozu.
Laparoskopija je jedan od najpopularnijih i najčešće korišćenih tretmana za mnoge lezije pankreasa. Uz njegovu pomoć se provodi:
- uklanjanje gnojnih nakupina iz trbušne šupljine s peritonitisom,
- otvaranje, čišćenje područja uništenja, razgradnje oko žlezde i u tkivima samog organa,
- eliminacija faktora kompresije u žučnim i pankreasnim kanalima,
- drenažu cista, u kojoj se stvaraju uslovi za odliv njihovog sadržaja u probavni trakt, zbog čega cista "slegne",
- punkcija ciste, uspostavljanje odliva tečnih formacija u gušterači i njenim kanalima pod nadzorom ultrazvuka, CT.
Prve dvije radnje u medicini nazivaju se i saniranje gušterače, trbušne regije, uklanjanje kompresije - dekompresija.
Akutni pankreatitis može dovesti do razvoja lažnih cista. Lažne ciste se mogu otkloniti, no ako je njihova veličina veća od pet centimetara i ne razrijede se u roku od šest tjedana, provodi se drenaža. Laparoskopija lažnih i pravih cista pankreasa veoma je efikasan postupak u lečenju ove bolesti.
Kao i operacija

Pomoću ove metode su moguće sljedeće hirurške intervencije:
| Uslov | Značajke |
| S pogoršanjem upale gušterače | Laparoskopija u akutnom pankreatitisu se izvodi radi uklanjanja mrtvog tkiva pankreasa. Neophodna je za zaustavljanje procesa infekcije, intoksikacije tijela, što može dovesti do razvoja endotoksičnog šoka pankreasa (bez hitnosti u 50% slučajeva završi smrću). |
| Uklanjanje kamenca iz žučnih kanala | Potrebno je izdvojiti formacije koje začepljuju usta žučnog protoka, pankreasni kanal i lumen dvanaestopalačnog crijeva. |
| Pylorus koji čuva pankreatoduodenalnu resekciju | Operacija uključuje uklanjanje glave pankreasa i očuvanje dvanaesnika. Želudac je sačuvan do područja nakon pilora. Takva intervencija provodi se s kanceroznim oštećenjem glave žlijezde, kao i kod dugotrajnog kroničnog pankreatitisa, kada ne postoji način da se lijekom bolest izliječi ili je organ obrastao ožiljnim tkivom, što otežava lučenje enzima pankreasa. |
| Lijevo obojena resekcija pankreasa | Tijekom ovog postupka istovremeno se mogu ukloniti rep, tijelo gušterače ili dva od tih dijelova. Izvodi se s tumorskom lezijom, kao i sa produženim kroničnim pankreatitisom. |
| Sa rakom | Laparoskopija je efikasna za rak gušterače u slučajevima kada je moguće koristiti laparoskop za pristup tumoru i dobar pregled operiranog dijela tijela. |
Ako tumor zahvaća susjedna tkiva, možda će biti potrebno da ukloni dio želuca, creva, kao i žučni mehur, slezinu.Kada uklanjaju dijelove organa kako bi se normalizirao prolazak hrane, tekućine i tajni kroz probavni trakt, ljekari prave umjetne petlje za povezivanje organa.
U kojim je slučajevima zakazana?
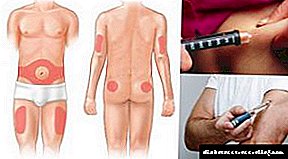
Laparoskopija gušterače se izvodi sa:
- Nekroza tkiva gušterače, praćena razvojem infekcija i apscesa.
- Enzimski peritonitis.
- Zatajenje više organa, koje se razvilo i potraje tri dana nakon konzervativne terapije, jer je to jasan simptom odumiranja žlijezdog tkiva i retroperitonealne zone.
- Na CT ili MRI pronađeno je 50-postotno umanjeno tkivo žlezde.
- Širenje nekroze u retroperitonealnu regiju.
- Formiranje cista.
- Prekomjerni rast žlijezda s ožiljnim tkivom kako bi se vratio odljev probavnih enzima u hroničnom kroničnom pankreatitisu.
- Stvaranje kamenja koje blokira žuč, pankreasni kanal i lumen dvanaesnika.
- Tumorske formacije.
- Periampikularni karcinom.
- Ascites pankreasa.
Prije nego što se odlučite za odabir laparoskopije kao metode liječenja ili hirurške intervencije, potrebno je procijeniti mogućnost i djelotvornost njegove provedbe u određenom slučaju, kako bi se uvjerilo da nema kontraindikacija.
Kontraindikacije za laparoskopiju
Laparoskopija za pankreatitis se ne vrši u takvim slučajevima:
- Nedostatak tehničke opreme, nemogućnost stvaranja maksimalnog pristupa zahvaćenom dijelu organa i pregled operiranog područja.
- Ljepljivi zglobovi u gornjem dijelu trbuha, omentum.
- Gojaznost
- Poremećaj zgrušavanja krvi.
- Sposobnost čišćenja trbušne šupljine na drugi, manje invazivan način.
Uz rak gušterače u nedostatku pristupa pogođenim područjima organa, laparotomija se smatra efikasnijom metodom - uobičajenom operacijom s rezom trbuha.
Također treba napomenuti da se, za razliku od mnogih drugih vrsta karcinoma, preporučuje ne raditi punkciju pankreasa u onkologiji, jer zbog osobitosti njegovog položaja postoji visoki rizik otvaranja krvarenja, ozljeđivanja susjednih organa i stvaranja fistule. Iz tog razloga, kirurzi pokušavaju stvoriti optimalan pristup tijelu i ukloniti tumorsku formaciju.
Negativni efekti
Prije nego što odlučite hoćete li obaviti laparoskopiju, trebali biste se uvjeriti da ne postoji način da se problem riješi drugim, manje invazivnim metodama.
Pošto je postupak, iako manje traumatičan, može dovesti do razvoja nekih komplikacija, naročito ako je izveden loše.
Moguće komplikacije nakon manipulacije uključuju:
- Ozljede krvnih žila, crijeva.
- Podhlađivanje od suvih gasova koji se uvode da naduvaju trbuh.
- Opekline od elektroda.
- Razvoj infekcija.
Veoma je važno naći profesionalnog iskusnog doktora u laparoskopiji, jer od ove polovine zavisi uspeh manipulacije.
Prednosti i nedostaci tehnike

Zbog činjenice da se tijekom laparoskopije prave sitni urezi, sami uređaji su malog promjera i opremljeni su lećama koje vam omogućavaju da dobijete visokokvalitetnu sliku, to ima mnoge prednosti u odnosu na konvencionalnu operaciju koja uključuje veliki dio trbušne šupljine.
Te pogodnosti uključuju:
- manje traumatičnog trbušnog zida i unutrašnjih organa,
- najbolja vizualizacija operiranog područja,
- kratak boravak u bolnici
- rehabilitacija je brža i manje bolna
- nakon postupka ostaju sitni, uredni ožiljci koji zarastaju mnogo brže od tragova velikih ureza tj.
- manja trauma smanjuje rizik od postoperativnih komplikacija.
U isto vrijeme, ova metoda ima i nekih nedostataka:
- zbog upotrebe optike izobličava se percepcija dubine uvođenja laparoskopa - kako bi se izračunala željena dubina i pravilno unijela u uređaj, potrebna je profesionalnost,
- uređaj nije tako fleksibilan i zamršen kao ruke doktora, takva sporost smanjuje opseg postupka,
- teško je izračunati silu pritiska instrumenata na tkanini, jer nema taktilnih senzacija, ovo opet zahtijeva iskustvo i profesionalizam,
- ne postoji način da se izračunaju neke karakteristike organa (na primjer, gustoća tumora),
- tijekom postupka liječnik vidi samo određeno područje na kojem operira i ne može pregledati trbušnu regiju u cjelini (iz tog razloga možete preskočiti prisustvo tumorskih formacija u prostoru koji je izvan vizualiziranog područja).
Šema laparoskopske operacije pankreasa

Da bi se otkrilo da je laparoskopija u određenom slučaju moguća, a nije opasna, pacijent mora proći neka istraživanja. Dodijeljeno:
- Klinička, biohemijska analiza krvi, analiza njegove koagulabilnosti.
- Toksikološka analiza urina i krvi.
- Ultrazvuk trbušnog i retroperitonealnog prostora.
- U posebnim slučajevima, CT i analiza markera tumora.
- Neophodno je obaviti fluorografiju, kardiogram i testirati se na HIV i hepatitis.
Ako je operacija hitna, vrše se ispitivanja krvi, urin testovi, pokazatelji koagulacije, određuje se krvna grupa i rezus. Pozitivnom odlukom propisuje se laparoskopska operacija.
Pripremna faza
Neposredna priprema za operaciju uključuje post osam sati prije manipulacije. Ako je operacija zakazana za jutro, ne preporučuje se jesti poslije 18 sati prethodnog dana, kako bi tijelo imalo vremena da probavi svu hranu. Nedostatak hrane u jednjaku smanjuje rizik od razvoja trbušne infekcije, te pojavu povraćanja tokom anestezije.
Na dan manipulacije, sat vremena prije zahvata, pacijentu se takođe daje klistir za čišćenje, ako je potrebno, ili mu daju lijekove za pročišćavanje crijeva.
Prije postupka, pacijent mora ukloniti nakit, leće, proteze.
Neposredno prije operacije pacijentu se ubrizgavaju lijekovi koji olakšavaju ulazak u anesteziju, sprečavaju razvoj straha, smanjuju lučenje žlijezda i rizik od alergijskih reakcija. Anestezija se obično daje intravenski i kroz respiratorni trakt.
Napredak operacije
Operacija se izvodi prema sljedećem algoritmu:
- Uvođenje ugljičnog dioksida u trbušno područje radi stvaranja slobodnog prostora koji će omogućiti vizualizaciju operiranog područja, slobodno kretanje alata. Gas se akumulira pomoću igle, koja se ubacuje kroz stvorenu rupu u pupku.
- Šuplje cijevi se ubacuju kroz male rezove na trbuhu, što utrkuje put hirurškim instrumentima koji se koriste tokom operacije. U pravilu se ubacuju tri cijevi: jedna za laparoskop (umeće se u prethodno izvedeni pupčani rez), a druge dvije za uvođenje dodatnih instrumenata.
- Umetnut je laparoskop, na kome su fiksirani svjetlosni vodič i video kamera.
- Trbušna šupljina ispituje se na postojanje postojećih lezija, stepen njihovog rasta, prisustvo adhezija i upalnih žarišta.
- Vrše se planirane terapijske akcije (dekompresija, drenaža, sanitacija) ili uklanjanje tkiva, tumora, adhezija ili kamenja.
- Materijal se uzima za histološki i biološki pregled.
- Gnojni sadržaji (ako ih ima) prikazuju se vani.
- Trbušna šupljina se pregledava kako bi se osiguralo da su svi hitni postupci okončani.
- Hirurški instrumenti se uklanjaju.
- Gas se uklanja.
- Na šavove se postavljaju rezovi (obično su samo tri).
Ako su šavovi kozmetički - riješit će se sami, ako su uobičajeni - 10. dana nakon manipulacije uklanjaju se.
Rehabilitacija

U procesu rehabilitacije vrlo je važno spriječiti infekciju šavova, rast vezivnog tkiva na njihovom mjestu, pridržavati se štedljive prehrane. Najvažnije točke rehabilitacije su:
| Faktor | Preporuke |
| Dijeta | Prvog dana nakon operacije preporučuje se odbijanje hrane, možete piti samo malu količinu negazirane negazirane vode. Sljedećeg dana, ovisno o stanju pacijenta i ozbiljnosti operacije, može se primijeniti umjetna prehrana posebnim mješavinama ili se provesti prema štedljivoj prehrani prema petom dijetalnom stolu. |
| Njega šava | Nakon uklanjanja niti dva tjedna, preporučuje se tretiranje uboda sjajnim zelenim / jodom kako bi se spriječila infekcija te povremeno mijenjati obloge. Možete plivati u pravilu treći dan nakon uklanjanja uboda. Mjesec dana nakon operacije, za bolje zacjeljivanje ožiljaka u nedostatku znakova upale, mogu se liječiti posebnim mastima. |
| Teret | Dvije do tri sedmice nakon operacije sugeriraju ograničenje tjelesne aktivnosti. |
| Seksualni život | Uz pozitivnu dinamiku oporavka, seksualna aktivnost može započeti dvije sedmice nakon operacije. |
Prateći ove točke vrlo je važno za brzi oporavak i sprečavanje postoperativnih komplikacija.
 Upotreba manastirske naknade za liječenje pankreatitisa
Upotreba manastirske naknade za liječenje pankreatitisa
Iznenadit ćete se koliko brzo se bolest povlači. Pazite na gušteraču! Više od 10.000 ljudi primijetilo je značajno poboljšanje svog zdravlja samo pijući ujutro ...
 Bionski pankreas razvijen je radi smanjenja opterećenja na oboljelom organu.
Bionski pankreas razvijen je radi smanjenja opterećenja na oboljelom organu.
Stvoreni aparat omogućava ublažavanje stanja pacijenata uočavanjem oslabljenih funkcija bolesnog organa. Izračunava optimalnu dozu inzulina i ubrizgava ga u tijelo, održavajući tako glukozu stabilnom brzinom.
 Kako se obavlja operacija transplantacije gušterače i postoje li rizici u vezi s postupkom?
Kako se obavlja operacija transplantacije gušterače i postoje li rizici u vezi s postupkom?
Napominje se da se kvaliteta i životni vijek pacijenata koji su prošli uspješnu transplantaciju povećavaju nekoliko puta. Nakon jedne do dvije godine, žlijezda donor i dalje djeluje kod otprilike 87% ljudi
 Metode resekcije pankreasa i moguće posljedice i rizik za pacijenta
Metode resekcije pankreasa i moguće posljedice i rizik za pacijenta
Pri obavljanju hirurškog tretmana željeza može se ono ukloniti ili u potpunosti, ili neki njegov dio. Također, iz medicinskih razloga mogu se odsjeći obližnji organi
Uz pomoć laparoskopije lažno cista drenirano. Procedura je prošla brzo i bez komplikacija, ožiljci su iznenađujuće zacelili vrlo brzo.
Prije laparoskopije, vrlo je važno naći dobrog stručnjaka, jer ova operacija iako je manje traumatična, no njezin uspjeh i odsustvo komplikacija snažno ovise o profesionalnosti i iskustvu kirurga.
Laparoskopska distalna pankreatktomija
Indikacije za postupak iste su kao i za drugu operaciju. Ali distalna pankreatktomija se ne koristi za rad sa zloćudnim novotvorinama. Ova metoda je pogodna za uklanjanje pseudocista i tumora u žlijezdi ili njezinu repu. Upotreba ove metode zabranjena je za:
- karcinom pankreasa
- ljekari koji nemaju vještinu otvorene hirurgije ili složenih postupaka koji koriste ovu metodologiju.
Danas su razvijene 3 mogućnosti postupka:
- istovremeno ukloniti slezinu,
- ne narušavaju integritet slezine i njenih žila,
- prelazeći žile, ali ne dirajući slezinu.
Pokušavaju spasiti slezinu zbog činjenice da ona igra važnu ulogu u borbi protiv kapsularnih patogenih mikroorganizama. To povoljno utječe na rad tijela i životni vijek.Ove informacije nisu u potpunosti potvrđene, stoga mnogi kirurzi uklanjaju organ, posebno jer je teško održavati krvne žile tokom laparoskopije. Dakle, postupak je lakši i brži, jer nema potrebe baviti se mobilizacijom krvnih sudova. Ako arterija i vena nisu sačuvani, povećava se rizik od infarkta, što ne predstavlja veliku opasnost. Najčešće on sebe eliminira.
- dati anesteziju
- uraditi endotrahealnu intubaciju,
- stavite Foley kateter,
- položaj pacijenta ovisi o lokaciji tumora,
- stavi kompresijske čarape na noge,
- učiniti trbušnu šupljinu sterilnom.
 Postupak:
Postupak:
- uz pomoć video laparoskopa vrši se pregled trbušne šupljine,
- zbog disekcije doći do gušterače,
- za precizno otkrivanje tumora i velikih žila u pankreasu koristi se laparoskopski ultrazvuk,
- tražite relativno tanku mrlju u žlijezdi,
- posude se mobiliziraju pomoću spenjača, osim onih koji čvrsto prilegnu,
- dio organa se resetira i uzima iz trbuha,
- stavite odvodnu cijev,
- uklonite odvod.
Ova metoda štiti trbušnu šupljinu od infekcije spolja. Vjerojatnost razvoja kile i boli svodi se na nulu. Nakon operacije godinu dana, pacijent se mora strogo pridržavati propisane prehrane. Nakon tog vremena pacijent se u potpunosti oporavlja. Tada bi trebao podvrći ultrazvučnom pregledu jednom svakih pola godine.
Ostale operacije gušterače
Operacija pankreasa se radi različitim metodama. Prije svega, hirurg napravi male posjekotine na trbuhu i ubaci laparoskop. Tako može pregledati organe i utvrditi postoji li metastaza tumora. Vrsta hirurške intervencije ovisi o mjestu gdje se neoplazma nalazi: u glavi - operacija zamah, u repu - distalna pankreatktomija, u tijelu - totalna pankreatktomija:
- Tijekom Whippleove operacije, liječnik uklanja glavu organa, dijelom želudac, tanko crijevo i žučne kanale, njihov integritet s vremenom se vraća.
- Korištenjem laparoskopije provodi se dijagnoza tijekom koje traže lokalizaciju metastaza raka. Ovo je posljednja metoda istraživanja koja daje konačne rezultate o opsegu širenja tumora. Zbog činjenice da danas laparoskopi imaju napredna optička vlakna, uređaje za biopsiju i druge instrumente, mogućnosti laparoskopije su povećane. Ova dijagnostička metoda pomaže da se preciznije odrede taktike buduće terapije pankreasa za pankreatitis.
- Operacija s pseudo-cistom. Korištena metoda: transgastrični pristup. Prolaze do gušterače putem želuca pomoću endoskopa i laparoskopa. Potrošite odvodnju.
- Laparoskopska enukleacija. Koristi se za benigne novotvorine. Metoda zahtijeva minimalnu resekciju. Primjenjuje se na površinske tumore do 20 mm. Da bi se utvrdilo koliko tkanine treba smanjiti, koristi se poseban senzor. Prednja fascija se otvara i tumor se uklanja.
- Pankreaticoduodenektomija. Metoda je eksperimentalna i njena upotreba nije dokazana.
DA LI SE VAS VIDI DA JE TREBA PROMIJENITI GASTROINTESTINAL TRACT?
Sudeći po tome što sada čitate ove redove, pobjeda u borbi protiv bolesti gastrointestinalnog trakta još nije na vašoj strani.
I jeste li već razmišljali o operaciji? To je razumljivo, jer su svi organi gastrointestinalnog trakta vitalni, a njihovo pravilno funkcioniranje ključ je zdravlja i dobrobiti. Česte bolove u trbuhu, žgaravicu, naduvenost, podrigivanje, mučninu, poremećaj stolice. Svi su ti simptomi poznati iz prve ruke.
No, je li moguće liječenje uzroka, a ne posljedica? Preporučujemo vam da pročitate priču Galine Savina, kako je izliječila gastrointestinalne tegobe. Pročitajte članak >>
Indikacije za operaciju
Indikacije za obavljanje laparoskopske operacije za pankreatitis mogu biti takve patologije:
- Dijagnoza neobjašnjivih patologija gušterače,
- Nekroza pankreasa kod akutnog pankreatitisa,
- Nastanak cista i drugih neoplazmi maligne i benigne prirode kod hroničnog pankreatitisa.
Koje se dijagnostičke metode mogu koristiti za propisivanje laparoskopije?
Prije laparoskopije, pacijentu se mogu propisati sljedeće laboratorijske i instrumentalne dijagnostičke metode:
Nakon obavljanja određenog skupa ovih dijagnostičkih postupaka, liječnik donosi odluku o potrebi laparoskopske hirurgije i izrađuje plan za daljnju pripremu pacijenta za postupak.
Dijagnostička laparoskopija se izvodi u rijetkim slučajevima. Na primjer, ako je nemoguće odrediti mjesto tumorskog procesa ili mjesto nekroze pomoću ultrazvuka.
Pod kojom se anestezijom radi laparoskopska operacija koja se izvodi kod bolesti gušterače?
- Za obavljanje dijagnostičke laparoskopije lekar vrši anesteziju.
- Za obavljanje operacije pacijent je sedatiran i isporučen na žljeb u operacijsku salu.
- Oni leže na operacijskom stolu, birajući položaj koji je optimalan za operaciju.
- Nakon toga, liječnik pacijenta uvede u određeni stadij anestezije, a u cev se ubacuje epruveta kako bi se intubirala sapnica i nastavlja endotrahealna anestezija.
Kako se izvodi operacija?
- U svrhu profilaksa na svaku nogu se postavlja poseban uređaj za povremeno prešanje, koji sprečava tromboflebitis.
- Prednji zid trbuha tretiran je antiseptičkim materijalom i prekriven sterilnim platnom.
- Doktorica napravi mali rez i ubaci laparoskopske instrumente u trbušnu šupljinu.
- Nakon uklanjanja nekroze ili neoplazme, liječnik uklanja instrumente i šiva ureze, ugrađujući trokar.
Trajanje operacije određuje se složenošću pristupa lokaciji patologije i dijagnozi pacijenta. U pravilu to traje oko 2,5-3 sata.
Postoperativna njega pacijenata
Nakon završetka operacije pacijent je odveden na odjel intenzivne njege, te je pod kontrolom medicinskog osoblja dok se njegovo opće stanje ne stabilizira. Nakon toga može biti prebačen na odeljenje opšte ili abdominalne hirurgije.
Lekar pacijenta određuje dalje taktike lečenja, ovisno o dijagnozi. Nakon pražnjenja pacijentu se savjetuje nadzor i, ako je potrebno, propisan je preventivni tretman, uključujući prehranu, normalizaciju prehrane i životnog stila.
Iskustvo - 21 godina. Pišem članke tako da osoba može dobiti istinite informacije o mučnoj bolesti na Internetu, razumjeti suštinu bolesti i spriječiti pogreške u liječenju.
Mehanizam razvoja
O početku razvoja bolesti možete razgovarati i prije otkrivanja prvih simptoma. Mehanizam razvoja pankreasne nekroze zasnovan je na kvaru lokalnih zaštitnih mehanizama gušterače.
Daljnje napredovanje bolesti odvija se u 3 stadija:
- Stadij toksemije. Nakon što je provocirajući faktor utjecao na gušteraču, dolazi do povećanja vanjske sekrecije organa i prekomjernog istezanja žlijezda žljezda, uslijed čega dolazi do povećanja tlaka i otpočinjanja procesa nekroze tkiva organa. Odnosno, telo probavlja samo. U slučaju aktivacije lipaze dolazi do nekroze masnih ćelija; ovaj klinički i anatomski oblik nekroze pankreasa naziva se mast. A ako dođe do aktiviranja elastaze, započinje uništavanje krvnih žila, a u tom slučaju je uobičajeno govoriti o hemoragičnom obliku.U oba slučaja pojava zatajenja više organa se ne može izbjeći, odnosno lezije svih vitalnih organa - srca, jetre, bubrega i mozga.
- Nakon što je bolest započela svoj razvoj, počinje faza apscesa. U ovoj fazi se u žlijezdi formira upalni proces, koji se nakon toga širi na druge organe s naknadnim stvaranjem gnojnih šupljina.
- Da biste povećali šanse za povoljan ishod, potrebno je izbjeći razvoj treće faze razvoja pankreasne nekroze - stvaranje gnojnih žarišta. Ako je bolest dostigla ovu fazu, čak i najmoderniji i profesionalni tretman ne daje nikakve garancije.
Uzroci i simptomi nekroze pankreasa
Postoji nekoliko razloga za razvoj bolesti.
Najčešći faktor koji utječe na stanje gušterače i razvoj patologije je produljena zloupotreba alkohola.
Pored ovoga, jedan od najvjerovatnijih uzroka bolesti može biti kršenje prehrane, prekomjerna konzumacija masne i pržene hrane.
Pored toga, faktori rizika su:
- istodobne infekcije ili virusi u tijelu,
- čir na želucu ili dvanaestopalačnom crevu,
- žučni kamenci
- Operativni zahvat ili povrede trbuha
- već postojeće gastrointestinalne bolesti,
- upotreba droga.
Nakon izlaganja jednom ili više razloga, može se pojaviti nekroza pankreasa koja ima tri faze razvoja:
- Toksemija - u tom slučaju toksini koje luče bakterije cirkuliraju u krvi.
- Apsces je ograničena suppuracija gušterače, a ponekad i organa koji su u kontaktu s tim.
- Gnojne promjene - u žlijezdama i obližnjim vlaknima.
Prema fazama nekroze, javljaju se karakteristični simptomi:
- bol - najčešće ga pacijenti opisuju kao vrlo jak, nepodnošljiv, ali može se smanjiti ako legnete s koljenima pritisnutim u stomak,
- mučnina
- povraćati - nije povezano s jedenjem, dok osoba povraća krvave sluzave mase, ali ne osjeća nikakvo olakšanje,
- sindrom dehidracije - javlja se zbog jake dehidracije, pacijenti zbog neospornog povraćanja, pacijent želi stalno piti, koža i sluznica su mu suvi, mokrenje je značajno smanjeno ili potpuno odsutno,
- prvo crvenilo, a zatim blijedost kože,
- hipertermija
- nadimanje
- značajna tahikardija,
- pojava ljubičastih mrlja na stomaku, stražnjici i leđima,
Najčešći uzrok nekroze pankreasa je konzumiranje alkohola i jedenje loše. Štoviše, u većini slučajeva nekroza pankreasa otkriva se upravo nakon jednokratne upotrebe alkohola i masne hrane u velikim količinama. To se najčešće događa za vrijeme praznika, nakon dugih gozbi sa obiljem masnih jela i alkoholnih pića. Simptomi razvoja bolesti mogu se otkriti već prvog dana nakon izlaganja provocirajućem faktoru.
Sljedeći razlog zbog kojeg se može razviti nekroza pankreasa je prisutnost kolelitijaze u pacijenta. U ovom slučaju se kanali pankreasa začepljuju, uslijed čega se intraduktalni pritisak diže i tkivo organa se topi.
Uzroci nekroze pankreasa mogu biti i komplikacije koje su nastale nakon operacije, povrede u trbuhu i uznemireni gastrointestinalni trakt. Kao rezultat jednog od gore navedenih faktora, dolazi do refluksa - žuč se baca u gušteraču i aktiviranje proenzima, što uzrokuje razvoj enzimskih reakcija.
Patogeneza pankreasnog pankreatitisa temelji se na kršenju lokalnog zaštitnog mehanizma organa.Unošenje hrane i alkohola u obilnim količinama značajno pospješuje proizvodnju vanjske sekrecije, zbog čega se poremeti odljev pankreasnog soka i naprežu se kanali organa. Zbog povećanog pritiska u kanalima, nastaje edem parenhima, uništavaju se akini organa.
Sve to zajedno izaziva masivne nekroze organskih tkiva (samo-varenje masnih ćelija i vaskularnih zidova). Daljnjim ulaskom enzima i produkata raspada tkiva u cirkulacijski sustav, toksični učinak djeluje na cijeli organizam. Lezije se javljaju u jetri, bubrezima, srcu, mozgu.
I iako niko od njih nije siguran od razvoja pankreasne nekroze, možete odrediti grupu rizika za pojavu ove bolesti. To bi trebalo da uključuje hronične alkoholičare, kao i pacijente koji pate od žučne kamenac, jetrene patologije i poremećaja gastrointestinalnog trakta. Ovdje pripadaju i osobe s urođenom anomalijom u strukturi gušterače ili probavnih organa.
Glavni razlog razvoja nekroze pankreasa je zlouporaba alkoholnih pića duže vrijeme. Otprilike 25% pacijenata ima povijest kolelitijaze. Oko 50% pacijenata s ovom dijagnozom redovno prejeda. Njihova prehrana sadrži prženu, dimljenu, masnu hranu.
Ostali razlozi za nastajanje pankreasne nekroze uključuju:
- ozljede trbuha
- napredovanje čira na dvanaestopalačnom crevu,
- prodora virusa,
- razvoj zaraznih patologija,
- čir na želucu.
Drugi provocirajući faktor je dug boravak u stresnoj situaciji. Ponekad se nekroza pankreasa razvija na pozadini nepravilnog unosa određenih lijekova.
Vrste operacija po obimu intervencije
Ovisno o raspodjeli i lokalizaciji destruktivnih procesa, postoje:
- ograničena nekroza pankreasa,
- široko rasprostranjena (zbog pankreasne nekroze pankreasa zahvaćena je gotovo cijela površina organa),
- ukupno (potpun poraz čitavog volumena organa).
Ovisno o tome prati li tijek bolesti infektivni proces:
- sa infekcijom, tj. zaraženom osobom,
- sterilna - nema infekcije.
Sterilni oblik pankreasne nekroze može se javiti u jednom od 3 klinička anatomska oblika:
- Masna. Napredovanje nekrotičnog procesa odvija se polako, tokom 4-5 dana, prognoza je u ovom slučaju najpovoljnija.
- Hemoragični. Razvoj bolesti je brz, često sa unutrašnjim krvarenjem.
- Mešovita. Postoje znakovi masne i hemoragične forme, ovaj je oblik najčešće.
Cijela raznolikost operacija na gušterači podijeljena je u skupine, ovisno o volumenu i načinu intervencije. Po volumenu oni mogu sačuvati organe ili uklanjanjem žlijezde ili njenog dijela.
To su intervencije u kojima se ne uklanja tkivo žlezde, već se rade otvaranje i drenaža apscesa, hematomi, disekcija kapsule sa jakim oticanjem žlezde, šavova oštećenog žlezdenog tkiva, drenaža omentalne burze u akutni pankreatitis za ispuštanje tečnosti.
Ove intervencije su podeljene u 2 grupe:
- resekcija - uklanjanje dela žlezde,
- pankreatktomija - potpuno uklanjanje žlezde.
Resekcija se može obaviti na raznim odjeljenjima gdje se nalazi tumor, cista, mjesto nekroze (nekroza tkiva): u predjelu repa, tijela ili glave žlijezde.
Najteža operacija u ovoj skupini je resekcija pankreasa i dvanaestopalačnog creva: uklanjanje glave žlijezde, dvanaesnika, žučnog mjehura, dijela želuca. Izvodi se sa zloćudnim tumorom glave i uključuje uklanjanje organa koji su uz njega. Operacija je vrlo traumatična, ima visok postotak smrtnosti i komplikacija.
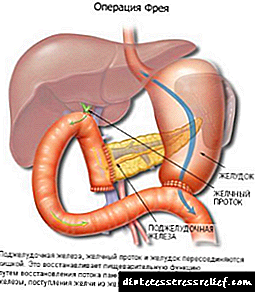
Za resekciju glave koristi se Frey-ova operacija na gušterači, uz očuvanje dvanaestopalačnog crijeva 12. Manje je traumatična, indicirana je izraženim promjenama glave s pankreatitisom, začepljenjem pankreasnog kanala. Nakon što se ukloni dio glave, pankreasni kanal se dužinom secira i zaveže u petlju tankog crijeva, stvara se široka anastomoza između njega i crijeva za slobodan protok pankreasnog soka u crijeva.
Kompletno uklanjanje žlezde ili pankreatktomija izvodi se s potpunom nekrozom pankreasa, teškim povredama zdrobljene žlezde, višestrukim cistama i opsežnim zloćudnim tumorom.
Preliminarna dijagnoza i priprema prije laparoskopije
Možete dijagnosticirati razvoj bolesti tako što ćete procijeniti anamnezu pacijenta, preslušati njegove pritužbe, pregledati i organizirati set dodatnih pregleda.
Kod pankreasne nekroze potrebno je provesti laboratorijsku dijagnozu, koja se sastoji od općeg testa krvi (za šećer, kalcitonin, krvnu sliku bijelih krvnih zrnaca, ESR, hemokrit, granularnost neutrofila), analize mokraće (za razinu tripsina), analize rasta AST i ALT (jetreni enzimi).
Zatim morate ići na instrumentalnu dijagnostiku, uključujući:
- Ultrazvuk trbušne šupljine i žučnih puteva, koji omogućava otkrivanje cista i apscesa i određivanje njihove lokalizacije,
- računarskom tomografijom koja određuje stepen proširenja žlezde, pankreasnih kanala, prisustvo žarišta nekroze, upale tkiva,
- snimanje magnetnom rezonancom,
- radiografija abdomena,
- probijanje i bakterijsko zasejavanje rezultirajuće tečnosti u leziji,
- Angiografija pankreasa
- retrogradna holangiopankreatografija (procjena stanja kanala pankreasa) i dijagnostička laparoskopija.
Samo dosljedna, blagovremena i kvalitetna provedba svih ovih radnji može dati tačan rezultat. Doktor ne može zanemariti nijednu fazu pregleda, inače slika bolesti neće biti pouzdana.
Prije laparoskopske hirurgije neophodne su sljedeće vrste laboratorijskih i instrumentalnih metoda istraživanja:
- Kompletna krvna slika
- Biohemija krvi
- Računarska tomografija,
- Snimanje magnetnom rezonancom,
- Angiografija
- Biopsija
Nakon primanja rezultata, lekar donosi odluku o izvodljivosti laparoskopije. Sastavit će detaljan plan postupka i šta treba učiniti neposredno prije operacije:
- Vizuelna dijagnoza, koja je neophodna za tačno utvrđivanje anatomske strukture gušterače.
- Biohemijski test krvi za utvrđivanje prisutnosti neoplazme ovisnosti o hormonima.
- Kompjuterska tomografija organa, dizajnirana tako da odabere optimalnu lokaciju za pristup gušterači tokom operacije.
- Ultrazvučna dijagnoza, zajedno s biopsijom.
- Ispitivanje tumorskih markera.
Lijek za liječenje nekroze pankreasa
Prije svega, pacijentu je propisan strogi počinak u krevetu, terapeutski post. Glavni cilj ljekara je zaustaviti sindrom boli.
U svrhu ovog uvođenja su lijekovi protiv bolova i antispazmodika. Da bi se suzbila sekretorna funkcija gušterače, zbog koje se, zapravo, dolazi do njenog uništavanja, pacijentu se prepisuju antienzimski pripravci.
Najpoznatiji od njih i široko korišten u medicinskoj praksi je Kontrikal (ostala su mu imena Trasilol i Gordoks). Sljedeći korak je punjenje rezervi tekućine izgubljene tokom intenzivnog povraćanja. Za to je propisano intravenozno ukapanje koloidnih rastvora. Takođe je poželjno smanjiti temperaturu u području upale - nanesite led. Obvezni antibiotici - za uništavanje bakterijske flore.
Ako je sva terapija neučinkovita, došlo je do infekcije gušterače ili se proces proširio na susjedne organe i peritoneum (peritonitis), indicirano je hitno kirurško liječenje.
Kako će biti postavljena konačna dijagnoza, potrebno je pribeći obavljanju medicinskih manipulacija. Pacijent se odmah hospitalizira u odjelu intenzivne njege hirurškog odjeljenja. Kompleks terapijskih mjera treba provoditi isključivo u bolnici. Prije svega, terapija je usmjerena na suzbijanje destruktivnih procesa u tijelu: sprječavanje samo probave gušterače, uklanjanje posljedica intoksikacije i ako se nađu znakovi komplikacija, odmah ih suzbijajući.
Za liječenje nekroze pankreasa koriste se konzervativne i hirurške metode. Nekoliko konzervativnih metoda uključuje sljedeće:
- osiguranje apsolutnog odmora pacijenta, odnosno potpuno ograničenje njegove fizičke aktivnosti,
- isključivanje unosa hrane (tijelo se hrani posebnim otopinama kroz kapalice),
- unošenje lijekova koji suzbijaju bol (to se mora učiniti kako bi se izbjegao razvoj komplikacija kao što je bolni šok),
- blokira lučenje sekreta želuca, gušterače i dvanaestopalačnog creva (intravenskim davanjem antifermentnih sredstava i ispiranjem želuca hladnom vodom),
- u nedostatku prateće kolelitijaze, unošenje koleretskih lijekova moguće je,
- pružanje lokalne hipotermije (primjena hladnoće na stomak),
- unošenje antibakterijskih lijekova kako bi se spriječio i zaustavio upalni proces u žlijezdi (mogu se koristiti antibiotici poput Cepepim, Ciprofloxacin i Metronidazol),
- intramuskularna primjena cerukala za suzbijanje povraćanja,
- s jakim manifestacijama intoksikacije, krv se pročišćava pomoću plazmafereze, hemosorpcije, peritonealne dijalize, hemofiltracije,
- Kako bi se spriječila pojava unutarnjeg krvarenja, primjenjuje se somatostatin.
Ako uzmemo u obzir metode hirurškog liječenja, tada u dijagnostici nekroze pankreasa u većini slučajeva pacijent treba podvrgnuti se operaciji, jer je postotak bijega od njega zanemariv. Hirurška intervencija je neophodna za obnavljanje odliva soka žlijezde, uklanjanje post-nekrotičnih područja i gnojnih formacija, zaustavljanje unutarnjeg krvarenja.
Hirurško liječenje nekroze pankreasa trebalo bi obaviti nakon akutne faze bolesti koja može trajati oko 4-5 dana. Hitna hirurška intervencija može se izvršiti ako se primete subtotalna i totalna nekroza tkiva pankreasa, gnojni peritonitis i pankreatogeni apsces. U većini slučajeva pacijentima se pokaže ponovna operacija kako bi se uklonili ostaci infekcije i nekrotična žarišta.
Nakon operacije i drugih medicinskih postupaka, lekari mogu formulisati dalju prognozu za pacijenta i njegovu rodbinu. Kod nekroze gušterače gušterača može doći do smrtnog ishoda čak i nakon pravovremene adekvatne medicinske njege. Čak i nakon uspješne terapije, pacijentu će trebati niz složenih mjera rehabilitacije. U roku od 3-4 mjeseca ili više, osoba će se smatrati invalidom.
Kako bi se spriječio razvoj nekroze pankreasa, potrebno je izbjegavati provokativne faktore poznate po svom negativnom utjecaju na organizam. Ovo je nepravilna prehrana, sjedeći način života i unos alkohola.
Nakon operacije pacijent postaje ambulanta. Svakih šest mjeseci, osoba se obvezuje pregledati probavni trakt. Pokazan mu je prolazak ultrazvuka. Ponekad se propisuje MRI na trbuhu.
Život pacijenta nakon pankreasne nekroze gušterače uvelike varira. Propisana mu je najstroža dijeta. Važno je osigurati frakcijsku ishranu. Hranu treba ugrijati. Upotreba alkohola, bezalkoholnih šumećih pića je isključena. Velika korist za tijelo je odbacivanje slatkiša.
Ako osoba prekrši dijetu, životni vijek mu se smanjuje. Kad se pojavi latentni mod, popis dozvoljenih proizvoda može se proširiti.
U nekih bolesnika nakon operacije krvni tlak se smanjuje za 20%. 30% ljudi ima ozbiljnih problema sa vidom. Mnogi slepe. Ponekad se u plućnom sistemu razvija arterijska hipoksija. Pojavljuju se snažni poremećaji respiratornog trakta. Neki pacijenti imaju benigne ciste.
Otvorene operacije
To su tradicionalne intervencije velikim rezom na koži trbuha, pružajući dobar pristup organu. Danas se oni primjenjuju sve manje i više u vezi s pojavom novih, štedljivijih tehnologija.
Ovo su laparoskopske operacije na pankreasu, koje se izvode nekoliko malih rezova na koži trbuha. Kroz njih se uvodi video laparoskop i posebni instrumenti. Hirurg nadgleda napredak operacije na ekranu. Nakon takvih intervencija rehabilitacija je puno kraća, a trajanje boravka u bolnici skraćeno je na nekoliko dana.
Operacije bez krvi
Koriste se uglavnom za uklanjanje tumora žlijezde. Oni uključuju radiohirurgiju - uklanjanje pomoću ciljanog moćnog zračenja (cyber-nož), kriohirurgiju - zamrzavanje tumora, fokusirani ultrazvuk, lasersku operaciju. Ako cyber-nož uopće ne zahtijeva kontakt s tijelom, druge tehnologije se izvode putem sonde koja se ubacuje u dvanaesnik.
Nakon operacije gušterače, prognoza ovisi o toku postoperativnog perioda, kvaliteti rehabilitacije, razvoju komplikacija, a nisu neuobičajene. Među komplikacijama se najčešće razvijaju:
- Intra-abdominalna krvarenja.
- Tromboza i tromboembolija.
- Infekcija, razvoj apscesa, peritonitis.
- Stvaranje fistule pankreasa.
Gotovo uvijek neizbježna posljedica operacije gušterače je nedostatak enzima i probavni poremećaj, a dijabetes melitus se razvija prilikom resekcije repa. Ovi se fenomeni mogu kompenzirati imenovanjem enzimskih preparata-supstituenata i hipoglikemijskih sredstava.
U svakom slučaju, život nakon operacije pankreasa se mijenja i treba ga preispitati. Prije svega, potrebno je odvojiti se od loših navika i strogo se pridržavati dijeta: isključiti alkohol, masna i začinjena jela, slastičarne.
Šta se može uraditi nakon operacije pankreasa? Dijeta treba uključivati dovoljnu količinu bjelančevina (nemasno meso, riba, skuta), vlakana i vitamina: žitarice žitarica, povrće, voće, bilje, čajevi od ljekovitog bilja. Hranu treba uzimati najmanje 5 puta dnevno u malim porcijama.
Takođe je potrebno voditi zdrav način života, kombinirati fizičku aktivnost s dobrim odmorom i redovno ga promatrati ljekar.
Operacija pankreasa je složena, zahtijeva visokokvalifikovani specijalista i odgovarajuće uslove u klinici. Njihov ishod u velikoj mjeri ovisi i o samom pacijentu, pridržavanju uputstava i prehrane liječnika.
Sledeće vrste hirurških intervencija:
- Totalna resekcija. Ponekad hirurg mora donijeti važne odluke tokom postupka. Intervencija traje najmanje 7 sati.
- Subtotalna pankreatktomija je djelomično uklanjanje gušterače. Ostao je samo mali dio organa, koji se nalazi u blizini dvanaesnika.
- Resekcija pankreato-dvanaestopalačnog creva najteža je operacija. Uklanjaju se gušterača, dvanaestopalačno crevo, žučni mehur i deo želuca.Propisan je u prisustvu malignih tumora. Opasno je velikim rizikom od ozljeda okolnih tkiva, pojavom postoperativnih komplikacija i smrti.
Laparoskopija
Laparoskopska operacija, koja se ranije koristila isključivo u dijagnostičke svrhe, sada može poboljšati pacijentovo stanje s nekrozom pankreasa i benignim tumorima gušterače. Za operaciju je karakterističan kratak period oporavka, nizak rizik od komplikacija. Kada se koristi endoskopska metoda, organu se pristupa kroz mali rez, a video nadzor čini postupak sigurnim i efikasnim.
Uklanjanje tumora
Eliminacija benignih tumora pankreasa vrši se na dva načina:
- Beger operacija. Pristup organu je disekcijom gastrokoličnog ligamenta, nakon čega se izdvaja gornja mezenterijska vena. U gornji i donji deo gušterače nanose se zadržavajući šavovi. Nakon radikalne ekscizije, glava organa isthmus-a podiže se i odvaja od superiorne portalne vene.
- Operacija Frey - djelomično uklanjanje ventralnog dijela glave gušterače uzdužnom pankreatojejunostomiasis.
Slična operacija propisana je i za teški dijabetes. Kontraindikacije su iste kao i kod transplantacije drugih organa. Gušterača za transplantaciju dobiva se od mladog davatelja koji ima moždanu smrt. Takva operacija povezana je s visokim rizikom odbacivanja presađenog organa, stoga se provodi u pozadini imunosupresivne terapije. U nedostatku komplikacija, metabolizam se normalizira, potreba za primjenom inzulina nestaje.
Potpuna resekcija je indicirana za bolesti praćene nekrozom organskih tkiva. Operacija je propisana tek nakon detaljnog pregleda tijela, u prisustvu apsolutnih indikacija. Nakon potpunog uklanjanja gušterače, pacijentu će biti potreban doživotni unos enzima, inzulina, posebna prehrana, redovne posjete endokrinologu.
Stentiranje
Hirurgija je efikasan način da se riješite opstruktivne žutice. Postoji nizak rizik od komplikacija i jednostavnosti u izvršavanju. Stentiranje kanala pankreasa izvodi se endoskopski. Tokom operacije postavlja se metalna proteza premazana antibakterijskim prskanjem. To smanjuje rizik od začepljenja i infekcije stenta.
Indikacije za
Indikacije za laparoskopsku operaciju pankreasa su:
- Potreba za kvalitetnom dijagnozom organa,
- Djelomična ili potpuna nekroza pankreasa u akutnom napadu pankreasne bolesti,
- Nastanak neoplazmi benigne ili maligne etiologije u hroničnom obliku pankreatitisa.
Laparoskopija je moderna dijagnostička metoda, čije prednosti čine postupak opravdanim:
- Bezbolnost
- Tačnost istraživanja
- Hitna rehabilitacija
- Nedostatak ožiljaka.
Razlozi za imenovanje operacije pankreasa:
- akutni pankreatitis, praćen raspadom tkiva,
- razvoj peritonitisa,
- patoloških procesa praćenih suppuration,
- apscesi
- cista, čija porasta dovodi do pojave jakih bolova,
- benigni i zloćudni tumori,
- blokada žučnih kanala nekog organa,
- pankreasna nekroza.
Operacija gušterače: gdje i kako to učiniti, komplikacije i šta se može učiniti nakon laparoskopije
Prosječna stopa smrtnosti za nekrozu pankreasa je 50%, pokazatelj se kreće od 30 do 70%.
Preživjelim pacijentima treba omogućiti blagovremeni i adekvatan tretman.
Nakon bolesti narušava se samo vanjska funkcija gušterače, odnosno, lučenje probavnih enzima je poremećeno.
Istovremeno je endokrina funkcija normalna - hormoni koji regulišu nivo glukoze u krvi (inzulin, glukagon) izlučuju se pravilno.
Moguće su sledeće komplikacije gore navedene bolesti:
- probavne smetnje,
- hronični upalni proces u pankreasu,
- u četvrtini slučajeva - dijabetes
- mogu se pojaviti lažne ciste unutar žlijezde,
- neravnoteža količine lipida u krvi,
- kamenje u kanalima.
Ponovljena nekroza pankreasa moguća je sa:
- Prekomjerna težina
- Žučna kamena bolest
- Hronični alkoholizam
Najčešće posljedice operacije pankreasa su:
- masovno unutrašnje krvarenje
- tromboza
- groznica
- probavni poremećaji (mučnina i povraćanje, zatvor, praćen dijarejom),
- vezanost bakterijskih infekcija,
- stvaranje fistula i apscesa,
- peritonitis
- sindrom akutnog bola
- razvoj šok uslova,
- pogoršanje šećerne bolesti
- nekroza tkiva organa nakon resekcije,
- poremećaj cirkulacije.
Prognoza nakon nekroze pankreasa i prevencija bolesti
Konzervativno i kirurško liječenje nekroze pankreasa ima vrlo miješanu prognozu.
Šanse za preživljavanje su oko pedeset posto. Sve ovisi o ishodu operacije, kao što je već rečeno, o spolu i starosti pacijenata, kvaliteti rada hirurga, o usklađenosti pacijenata s dijetom i redovnoj uporabi propisanih lijekova.
Ako pacijent jede bezvrijednu hranu, puši, pije alkohol, njihova remisija neće dugo trajati.
Takav način života može dovesti do trenutne ponovljene nekroze žlijezde, a cijena takvog nemara može biti previsoka.
Pacijenti koji su bili podvrgnuti operaciji nekroze pankreasa trebali bi nastaviti terapiju koju je liječnik propisao cijeli život, strogo slijediti njegove preporuke.
Pacijente treba redovito testirati na glukozu kako ne bi propustili mogući razvoj dijabetes melitusa, opći test urina za proučavanje dnevne diureze i omjer mokrenja dnevno i noćno, te posjetiti sobu za ultrazvuk i provjeriti ima li tumora nakon operacije.
Ako imate dijabetes, važno je biti strpljiv i pravovremeno davati inzulin i uzimati tablete za snižavanje šećera.
Prevencija bolesti je sljedeća:
- Pravodobno i cjelovito liječenje jetrenih bolesti (hepatitis, ciroza, degeneracija masnoće) i žučnih puteva (kolelitijaza),
- Preporučljivo je odbiti prisustvo u prehrani masne, slane, dimljene, kisele, konzervirane hrane ili minimizirati njezinu upotrebu,
- Treba se odreći loših navika - alkohola, duvana i droge, jer imaju izražen toksični efekat na jetru i gušteraču,
- Morate biti na oprezu od ozljeda trbuha,
- Kod prvih kršenja probavnog trakta potrebno je konsultovati ljekara,
- Preporučuje se umjerena fizička aktivnost svakodnevno,
Pored toga, trebali biste potpuno odustati od upotrebe ili minimizirati ovisnost o slatkim gaziranim pićima.
O nekrozi pankreasa opisano je u videu u ovom članku.
Životna prognoza
Trajanje i kvaliteta života pacijenta ovise o općem stanju tijela, vrsti operacije koja se obavlja, pridržavanju uputstava liječnika u periodu oporavka.
Resekcija žlijezde s rakom povezana je s povećanim rizikom od recidiva. Prosječna stopa 5-godišnjeg preživljavanja nakon takve operacije ne prelazi 10%. Pacijent ima sve šanse da se vrati u normalan život nakon resekcije glave ili repa organa kod akutnog pankreatitisa ili benignih tumora.

 Upotreba manastirske naknade za liječenje pankreatitisa
Upotreba manastirske naknade za liječenje pankreatitisa