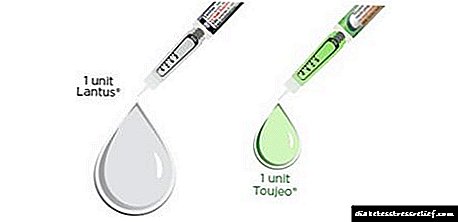
Dijabetes i sve o njemu
Poremećaji metabolizma masti. Uz nedostatak inzulina smanjuje se unos glukoze u masno tkivo i stvaranje masti iz ugljikohidrata, a smanjuje se resinteza triglicerida iz masnih kiselina. Pojačan je lipolitički učinak STH-a koji se normalno suzbija inzulinom. Istodobno se povećava neinsterificirana masna kiselina iz masnog tkiva i smanjuje se taloženje masti u njoj, što dovodi do iscrpljivanja i povećanja u krvi neprovjerenih masnih kiselina. Te kiseline u jetri ponovo se sintetiziraju u trigliceride, stvara se preduvjet za masnu infiltraciju jetre. To se ne događa ako proizvodnja lipokaina nije poremećena u gušterači (u epitelnim ćelijama malih kanala). Ovo potonje potiče djelovanje lipotropnih hranjivih sastojaka bogatih metioninom (skuta, janjetina i dr.). Metionin je donor metilne grupe za holin, koji je dio lecitina, kroz koji se masti uklanjaju iz jetre. Dijabetes melitus, pri kojem proizvodnja lipokaina nije poremećena, naziva se otočić. Gojaznost jetre se ne javlja. Ako se nedostatak inzulina kombinira s nedovoljnom produkcijom lipokaina, razvija se totalni dijabetes u pratnji gojaznosti jetre. U mitohondrijama jetrenih stanica intenzivno se formiraju ketonska tijela iz neterificiranih masnih kiselina.
Ketonska tela. Oni uključuju aceton, acetooctenu i p-hidroksibuternu kiselinu. Slične su građevine i sposobni su za međusobnu konverziju. Ketonska tijela formiraju se u jetri, ulaze u krvotok i odatle u pluća, mišiće, bubrege i druge organe i tkiva, gdje se oksidiraju u ciklusu trikarboksilne kiseline do COz i vode. Serum u krvi treba sadržavati 0,002-0,025 g / l ketonskih tijela (u smislu acetona).
Sljedeći faktori važni su u mehanizmu nakupljanja ketonskih tijela u šećernoj bolesti:
1) povećani prelazak masnih kiselina iz masnih depoa u jetru i ubrzavanje njihove oksidacije u ketonska tela,
2) kašnjenje resinteze masnih kiselina usled nedostatka NADP,
3) kršenje oksidacije ketonskih tela usled suzbijanja Krebsovog ciklusa, odakle se oksacelatna i a-ketoglutarična kiselina „odvlače“ usled povećane glukoneogeneze.
Kod dijabetes melitusa koncentracija ketonskih tijela povećava se mnogo puta (hiperketonemija) i počinju imati toksično djelovanje. Ketonska tijela u toksičnim koncentracijama inaktiviraju inzulin, pojačavajući efekte nedostatka inzulina. Stvara se "začarani krug". Hiperketonemija je dekompenzacija metaboličkih poremećaja kod dijabetesa. Najviša koncentracija acetona koja je kod većine bolesnika 3-4 puta veća od koncentracije acetooctene i (3-hidroksibuterne kiseline. Aceton ima štetan učinak na ćelije, rastvara strukturne lipide ćelija, inhibira aktivnost enzima, dramatično inhibira aktivnost centralnog nervnog sistema. Hiperketonemija igra važnu ulogu uloga u patogenezi vrlo ozbiljne komplikacije dijabetes melitusa - dijabetičke kome. Karakterizira ga gubitak svijesti, učestali puls slabog punjenja, pad krvnog pritiska, periodično disanje (poput Kussmaula), nestanak refleksa, dijabetička koma popraćena je teškom ne-plinskom (metaboličkom) acidozom. Alkalne rezerve krvne plazme su iscrpljene, acidoza postaje nekompenzirana, pH krvi opada na 7,1 - 7,0 ili niže.Ketonska tijela izlučuju se mokraćom u mokraći u obliku natrijevih soli (ketonurije). U tom se slučaju povećava osmotski tlak urina, što pridonosi poliuriji.Koncentracija natrija u krvi smanjuje se.Uz to, s nedostatkom inzulina, smanjuje se reapsorpcija natrija u bubrežnim tubulima. Zbog toga, s naglim padom šećera u krvi kao posljedicom intenzivne inzulinske terapije koma, ukupni osmotski tlak u krvi može se naglo smanjiti. Postoji opasnost od razvoja cerebralnog edema. Uz dijabetes, metabolizam holesterola je poremećen. Višak acetooctene kiseline prelazi u stvaranje holesterola - razvija se hiperholesterolemija.
Kršenja metabolizma proteina. Sinteza proteina kod dijabetesa smanjuje se kao:
1) stimulišuće dejstvo inzulina na enzimske sisteme ove sinteze opada ili naglo opada,
2) smanjuje nivo energetskog metabolizma, osiguravajući sintezu proteina u jetri,
3) kršio provođenje aminokiselina kroz ćelijske membrane.
Uz nedostatak inzulina, kočnica se uklanja iz ključnih enzima glukoneogeneze i dolazi do intenzivnog * stvaranja glukoze iz aminokiselina i masti. U tom slučaju aminokiseline gube amonijak, prelaze u a-keto kiseline, koje idu na stvaranje ugljikohidrata. Nakupljajući amonijak se neutralizira zbog stvaranja uree, kao i njegovog vezanja a-keto-glutanskom kiselinom uz stvaranje glutamata. Potrošnja a-ketoglutarne kiseline povećava se, čiji nedostatak opada intenzitet Krebsovog ciklusa. Nepovoljnost Krebsovog ciklusa doprinosi još većoj akumulaciji acetil-CoA i samim tim ketonskih tela. Usporavanje disanja tkiva kod dijabetesa smanjuje se stvaranje ATP-a. S nedostatkom ATP-a smanjuje se sposobnost jetre za sintetizaciju proteina.
Dakle, u slučaju nedostatka inzulina, razgradnja proteina prevladava nad sintezom. Kao rezultat toga, plastični procesi se potiskuju, proizvodnja antitijela se smanjuje, zacjeljivanje rana se pogoršava, a otpornost tijela na infekcije smanjuje. Kod djece dolazi do usporavanja rasta. Uz nedostatak inzulina ne otkrivaju se samo kvantitativni, već i kvalitativni poremećaji sinteze proteina, izmijenjeni neobični paraproteini, glikozilirani proteini u krvi. Povezani su s oštećenjem zidova krvnih žila - angiopatijom. Angiopatije igraju presudnu ulogu u patogenezi niza teških komplikacija šećerne bolesti (zastoj koronarne cirkulacije, retinopatija itd.).
Datum dodavanja: 10.06.2015, Pregledi: 3699, NARUČITE RAD PISANJA
Metabolički poremećaj ugljikohidrata kod dijabetesa
Poremećen metabolizam ugljikohidrata kod dijabetes melitusa (DM) pojačava tok bolesti. Ovaj fenomen se ne liječi samo tabletama - potrebno je obnoviti način života: pravilno jesti, vježbati, dovoljno spavati i izbjegavati stresne situacije. Pored dijabetesa, metabolički poremećaji dovode i do drugih bolesti.

Metabolizam ugljikohidrata - šta je to?
Ugljikohidrati su izvor energije za tijelo. Te supstance su multifunkcionalne:
- pomoći ojačati imunitet,
- zasiti ćelije energijom,
- pružiti zaštitnu funkciju jetre,
- su suštinska komponenta proizvodnje nukleinskih kiselina,
- doprinose homeostazi.
Metabolizam ugljikohidrata osigurava se nizom mehanizama:
- proces oksidacije glukoze
- procesi pretvorbe glikogena u glukozu koji se odvijaju u mišićima i jetri,
- proizvodnja ugljikohidrata iz hrane s malo ugljikohidrata,
- pretvorba složenih ugljikohidrata u jednostavne ugljikohidrate u organima probave.
U zdravoj osobi ugljikohidrati opskrbljuju stanice energijom zbog kalorija jedene hrane ili masnih rezervi. Neuspjeh metabolizma ugljikohidrata dovodi do promjene šećera u krvi. Stopa glukoze je 3,3-5,5 mmol / L. U slučaju poremećaja metabolizma ovaj se pokazatelj može smanjivati i povećavati.
Vratite se na sadržaj
Kako dijabetes utječe na metabolizam ugljikohidrata?
Intenzivna obrada glikoproteina dovodi do razvoja angiopatije.
Poticaj za razvoj dijabetesa tipa 2 je nedovoljna proizvodnja inzulina.Uz smanjenje njegove proizvodnje ili smanjenje aktivnosti, metabolizam ugljikohidrata se poremećuje. Patofiziologija metabolizma:
- Unos glukoze u ćelije se smanjuje. Rast šećera u krvi raste, mehanizmi apsorpcije šećera bez inzulina povećavaju se, na primjer, poliol shunt kada se primljena glukoza podvrgne procesima obnove, pretvarajući se u sorbitol, nakon čega se oksidira u fruktozu. Nažalost, ovaj proces je ograničen na sorbitol dehidrogenazu, enzim zavisan od insulina. Aktiviranjem ovog mehanizma akumulira se sorbitol u tkivima, povećavajući verovatnoću razvoja neuropatije i katarakte.
- Aktivna obrada glikoproteina dovodi do razvoja angiopatije (atonije vaskularnih zidova).
- Količina gliciranog hemoglobina se povećava.
- Mehanizam glukuronata potiče stvaranje glikozaminoglikana. Ove tvari doprinose razvoju artropatije (trofičnih promjena u zglobovima) kod ljudi koji pate od dijabetesa.
Opisani načini pretvorbe glukoze bez inzulina ne daju glavnu funkciju - zasićenost energijom. Pojavi se paradoksalna pojava - u krvi ima dovoljno glukoze i stanice gladuju. Glukogeneza se aktivira, međutim, zbog nedostatka inzulina, ćelije ne mogu metabolizirati ovu glukozu. Razvija se stabilna hiperglikemija, nedostatak energije i kisika u ćelijama. Količina gliciranog hemoglobina se povećava, što povećava hipoksiju.
Vratite se na sadržaj
Simptomi oslabljenog metabolizma ugljikohidrata kod dijabetesa
Metabolički poremećaji imaju nešto drugačije simptome, ovisno o količini ugljikohidrata. Sa nedostatkom ugljikohidrata pacijent se suočava sa slijedećim manifestacijama bolesti:
Pospanost može značiti početak kršenja metabolizma ugljikohidrata u tijelu.
- depresivna stanja, apatija,
- gubitak kilograma
- pospanost, slabost,
- niska glukoza u krvi
- ketoacidoza.
U suvišku ugljikohidrata:
- visoki šećer u krvi
- visok krvni pritisak
- prekomjerna aktivnost
- telesni tremor
- patologija kardiovaskularnog sistema.
Bolesti koje se razvijaju zbog kršenja metabolizma ugljikohidrata i njihovi simptomi opisani su u tablici:
| Razlog | Bolest | Simptomi |
| Višak ugljenih hidrata | Gojaznost | Kratkoća daha |
| Brzo debljanje | ||
| Hipertenzija | ||
| Zasićenost izobličenja | ||
| Masna degeneracija unutrašnjih organa i njihove bolesti na ovoj pozadini | ||
| Dijabetes melitus | Svrab na koži | |
| Debljanje ili gubitak | ||
| Slabost | ||
| Pojačano mokrenje | ||
| Duge zaceljujuće rane i posekotine | ||
| Manjak ugljenih hidrata | Hipoglikemija | Pospanost |
| Vrtoglavica | ||
| Znojenje | ||
| Jaka glad | ||
| Mučnina | ||
| Girkeova bolest | Ksantomi kože | |
| Retardacija rasta i pubertet | ||
| Hipertermija | ||
| Kratkoća daha |
Vratite se na sadržaj
Metabolizam ugljikohidrata
 Kvalitetan san pomaže obnavljanju metabolizma ugljikohidrata u tijelu.
Kvalitetan san pomaže obnavljanju metabolizma ugljikohidrata u tijelu.
Metabolizam ugljikohidrata kod dijabetesa može se liječiti ako pacijent potpuno promijeni svoj način života. Samo tablete nisu dovoljne. Morat ćemo normalizirati hranu, redovno vježbati i dovoljno spavati. Liječenje lijekovima usmjereno je na uklanjanje uzroka razvoja bolesti. Pacijent prolazi kompletno hormonsko istraživanje. Sredstva koja doprinose normalizaciji metaboličkih procesa:
- vitaminski kompleks
- hormoni
- enzimi
- hemostatika
- antitrombotski lekovi
- aminokiseline
- biostimulansi.
Za potpunu asimilaciju ugljikohidrata čovjek treba normalizirati prehranu i pokušati potrošiti energiju koliko god je to moguće.
Ne zloupotrebljavajte slatkiše, odbijajte ugljikohidratnu hranu za večeru, ne grizite kolače čajem, ne uzimajte stres. Bolje je napustiti lift u korist stepenica. Preporučuje se, ako je moguće, odlazite na posao ili sa stanice metroa pješice. Aktivne šetnje i sport trebali bi postati sastavni dio života osobe sa problematičnim metabolizmom ugljikohidrata.
Poremećaji metabolizma lipida u šećernoj bolesti: učinak inzulina
Inzulin sudjeluje u regulaciji metabolizma, transmembranskom prijenosu jona, aminokiselina. Učinak inzulina na metabolizam ugljikohidrata teško je precijeniti. Ljudi koji imaju dijabetes pokazuju i znakove oslabljenog metabolizma.
Dijabetes melitus dijagnosticiran je u posljednje vrijeme. Bolesti izazivaju različite poremećaje metabolizma. Dijabetes melitus, čija patološka fiziologija može značajno varirati, nalazi se na trećem mjestu nakon onkologije i kardiovaskularnih bolesti. U svijetu postoji oko 100 miliona ljudi koji imaju dijabetes. Svakih 10 godina broj dijabetičara postaje više od 2 puta.
Ljudi iz zemalja u razvoju i marginalizirani elementi u razvijenim zemljama su u najvećoj opasnosti da se razbole. Metabolički poremećaji u šećernoj bolesti dovode do različitih patologija. Dijabetes tipa 2 je češći kod ljudi nakon 45 godina.
Mehanizam delovanja inzulina
Langerhansi su 1869. godine pronašli otoke u gušterači koja su kasnije dobila ime po njemu. Postalo je poznato da se dijabetes može pojaviti nakon uklanjanja žlijezde.
Inzulin je protein, odnosno polipeptid koji se sastoji od A i B lanaca. Povezana su dva disulfidna mosta. Sada je poznato da beta ćelije formiraju i skladište inzulin. Inzulin se poremeti enzimima koji obnavljaju disulfidne veze i nazivaju ih "inzulinaza". Nadalje, proteolitički enzimi uključeni su u hidrolizu lanaca do nisko molekularnih dijelova.
Vjeruje se da je glavni inhibitor lučenja inzulina inzulin u samoj krvi, kao i hiperglikemijski hormoni:
TSH, kateholamini, ACTH, STH i glukagon na različite načine aktiviraju adenilciklazu u staničnoj membrani. Potonji aktivira stvaranje cikličkog 3,5 adenosinofenofosfata, aktivira još jedan element - protein kinazu, fosfolira beta-otočne mikrotubule, što dovodi do usporavanja oslobađanja inzulina.
Mikrotubuli su beta-ćelijski okvir kroz koji se prethodno sintetizovani inzulin kreće u vezikulama do ćelijske membrane.
Najmoćniji stimulator stvaranja inzulina je glukoza u krvi.
Mehanizam djelovanja inzulina leži i u antagonističkom odnosu unutarćelijskih medijatora 3,5 - GMF i 3,5 AMP.
Mehanizam metabolizma ugljikohidrata
Navedite svoj šećer ili odaberite spol za preporuke. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen.
Inzulin utječe na metabolizam ugljikohidrata kod dijabetesa. Ključna karika u ovoj bolesti je nedostatak ove supstance. Inzulin ima sjajan utjecaj na metabolizam ugljikohidrata, kao i na druge vrste metabolizma, jer se lučenje inzulina smanjuje, smanjuje se njegova aktivnost ili je poremećen prijem tkiva ovisnog o inzulinu.
Zbog kršenja metabolizma ugljikohidrata kod šećerne bolesti smanjuje se aktivnost unosa glukoze u stanice, povećava se njena količina u krvi i aktiviraju se metode unosa glukoze neovisne o inzulinu.
Sorbitol shunt je stanje u kojem se glukoza redukuje do sorbitola, a zatim oksidira u fruktozu. Ali oksidacija je ograničena enzimom ovisnim o inzulinu. Kada se aktivira poliol shunt, sorbit se nakuplja u tkivima, što doprinosi pojavi:
Dolazi do unutrašnjeg stvaranja glukoze iz proteina i glikogena, ali čak ni ovu vrstu goiukoze ćelije ne apsorbuju, jer postoji nedostatak inzulina. Aerobna glikoliza i pentoz fosfatni prekrivač su potisnuti, javlja se stanična hipoksija i manjak energije. Povećava se količina glikiranog hemoglobina, nije nosilac kisika, što pojačava hipoksiju.
Metabolizam proteina kod dijabetesa može biti narušen:
- hiperazotemija (povećani nivo zaostalog azota),
- hiperazotemija (povećanje volumena dušičnih spojeva u krvi).
Norma proteinskog azota je 0,86 mmol / L, a ukupni azot treba biti 0,87 mmol / L.
Uzroci patofiziologije su:
- povećani katabolizam proteina,
- aktiviranje deaminacije aminokiselina u jetri,
- zaostali azot.
Neproteinski azot je azot:
To je zbog povećanog uništavanja proteina, uglavnom u jetri i mišićima.
U urinu koji boluje od dijabetesa povećava se količina dušičnih spojeva. Azoturija ima sledeće uzroke:
- povećanje koncentracije proizvoda sa dušikom u krvi, njihovo izlučivanje u urinu,
- poremećen metabolizam masti karakterizira ketonemija, hiperlipidemija, ketonurija.
Kod dijabetesa razvija se hiperlipidemija, a to je povećanje volumena lipida u krvi. Njihov broj je više od normalnog, to jest više od 8 g / l. Postoji sljedeća hiperlipidemija:
- aktivacija tkiva lipolize,
- inhibicija uništavanja lipida ćelijama,
- povećana sinteza holesterola,
- inhibicija isporuke visoko masnih kiselina ćelijama,
- smanjena aktivnost LPLase,
- ketonemija - povećanje volumena ketonskih tela u krvi.
U grupi ketonskih tela:
- aceton
- sirćetna kiselina
- p-hidroksmalna kiselina.
Ukupna zapremina ketonskih tela u krvi može biti veća od 30-50 mg%. Razlozi za to su:
- aktivacija lipolize,
- povećanu oksidaciju u ćelijama sa visokom masnoćom,
- suspenzija sinteze lipida,
- pad oksidacije acetil - CoA u hepatocitima uz stvaranje ketonskih tijela,
Raspodjela ketonskih tijela zajedno sa urinom manifestacija je dijabetes melitusa u nepovoljnom toku.
- puno ketonskih tijela koja prolaze filtraciju u bubrezima,
- poremećaji metabolizma vode kod dijabetesa, manifestovani polidipsijom i poliurijom,
Polurija je patologija koja se izražava stvaranjem i izlučivanjem urina u volumenu koji prelazi normalne vrijednosti. U normalnim uvjetima se za jedan dan otpusti od 1000 do 1200 ml.
Uz dijabetes, dnevna diureza iznosi 4000-10 000 ml. Razlozi su:
- Hiperosmija mokraće, koja se javlja uslijed uklanjanja viška spojeva glukoze, jona, CT-a i dušika. Tako se stimulira filtracija tekućine u glomerulu i inhibira reapsorpciju,
- Kršenje reapsorpcije i izlučivanja koje su uzrokovane dijabetičkom neuropatijom,
- Polidipsija.
Metabolizam inzulina i masti
Pod utjecajem inzulina, jetra može pohraniti samo određenu količinu glikogena. Višak glukoze koja ulazi u jetru počinje fosforitirati i tako se zadržava u stanici, ali tada se oni transformiraju u masnoću, a ne u glikogen.
Ova transformacija u masti rezultat je direktnog izlaganja inzulinu, a krv formirana u procesu masnih kiselina transportira se u masno tkivo. U krvi su masti dio lipoproteina, koji igraju važnu ulogu u stvaranju ateroskleroze. Zbog ove patologije može početi:
Djelovanje inzulina na stanice masnog tkiva slično je njegovom utjecaju na stanice jetre, ali stvaranje masnih kiselina u jetri je aktivnije, pa se iz njega prenose u masno tkivo. Masne kiseline u ćelijama čuvaju se kao trigliceridi.
Pod utjecajem inzulina, raspad triglicerida u masnom tkivu se smanjuje zbog inhibicije lipaze. Uz to, inzulin aktivira sintezu masnih kiselina u stanicama i sudjeluje u njihovoj opskrbi glicerolom, koji je neophodan za sintezu triglicerida. Tako se s vremenom nakuplja masnoća, uključujući fiziologiju šećerne bolesti.
Učinak inzulina na metabolizam masti može biti reverzibilan, s niskom razinom trigliceridi se opet dijele na masne kiseline i glicerol. To je zbog činjenice da inzulin inhibira lipazu i lipoliza se aktivira kada se smanji njen volumen.
Maščobne kiseline koje nastaju tokom hidrolize triglicerida istovremeno ulaze u krvotok i koriste se kao energent za tkiva. Oksidacija ovih kiselina može biti u svim ćelijama, isključujući nervne ćelije.
Veća količina masnih kiselina koje se oslobađaju kada nedostaje inzulina iz masnih blokova, ponovo je apsorbira jetra. Ćelije jetre mogu sintetizovati trigliceride čak i u nedostatku inzulina. Uz nedostatak ove supstance, masne kiseline koje se oslobađaju iz blokova skupljaju se u jetri u obliku triglicerida.
Iz tog razloga, ljudi koji imaju nedostatak inzulina, uprkos općoj sklonosti gubitku kilograma, razvijaju pretilost u jetri.
Poremećen metabolizam lipida i ugljikohidrata
Kod dijabetesa snižava se indeks glukagona inzulina. To je posljedica smanjenja izlučivanja inzulina, kao i povećanja proizvodnje glukagona.
Poremećaji metabolizma lipida u šećernoj bolesti izraženi su u slaboj stimulaciji skladištenja i povećanoj stimulaciji mobilizacije rezervi. Nakon jela, u postabsorpcijskom stanju su:
Proizvodi probave i njihovi metaboliti, umjesto da se skladište kao masti i glikogen, cirkuliraju u krvi. Do određene mjere nastaju i ciklički procesi, na primjer, istovremeno odvijani procesi glukoneogeneze i glikolize, kao i procesi raspada i sinteze masti.
Za sve oblike dijabetesa karakteristična je smanjena tolerancija na glukozu, odnosno hiperglukosemija nakon konzumiranja hrane ili čak na prazan stomak.
Glavni uzroci hiperglukozemije su:
- upotreba masnog tkiva i mišića je ograničena, jer u nedostatku inzulina HLBT-4 nije izložen na površini adipocita i miocita. Glukoza se ne može čuvati kao glikogen,
- glukoza u jetri ne koristi se za skladištenje u obliku glikogena, jer s malom volumenom inzulina i velikom količinom glukagona, glikogen sintaza nije aktivna,
- glukoza u jetri se ne koristi za sintezu masti. Enzimi glikolize i piruvat dehidrogenaze su u pasivnom obliku. Inhibira se pretvaranje glukoze u acetil-CoA, neophodno za sintezu masnih kiselina,
- put glukoneogeneze se aktivira pri maloj koncentraciji inzulina i moguća je sinteza glukagona i glukoze iz glicerola i aminokiselina.
Još jedna karakteristična manifestacija dijabetesa je povišena razina lipoproteina u krvi, ketonskih tijela i slobodnih masnih kiselina. Jestive masti se ne odlažu u masnom tkivu, jer je adipocitna lipaza u aktivnom obliku.
Pojavljuje se visoki sadržaj slobodnih masnih kiselina u krvi. Masne kiseline apsorbiraju jetra, neke od njih transformišu se u triacilglicerole i ulaze u krvotok kao dio VLDL-a. Određena količina masnih kiselina ulazi u β-oksidaciju u mitohondrijama jetre, a nastali acetil-CoA koristi se za sintezu ketonskih tijela.
Učinak inzulina na metabolizam leži i u tome što se unošenjem inzulina u različita tkiva tijela ubrzava sinteza masti i razgradnja trigliceridnih lipida. Oštećen metabolizam lipida je skladištenje masti, koje služi za zadovoljavanje energetskih potreba u nepovoljnim situacijama.
Prekomjerna pojava cAMP dovodi do smanjenja sinteze proteina i smanjenja HDL-a i VLDL-a. Kao rezultat smanjenja HDL, smanjuje se izlučivanje holesterola iz ćelijskih membrana u krvnu plazmu. Holesterol se počinje taložiti u zidovima malih žila, što dovodi do stvaranja dijabetičke angiopatije i ateroskleroze.
Kao rezultat smanjenja VLDL - masnoća se nakuplja u jetri, normalno se izlučuje kao dio VLDL. Potiskuje se sinteza proteina, što uzrokuje smanjenje stvaranja antitijela, a zatim i nedovoljnu otpornost dijabetičara na zarazne bolesti. Poznato je da ljudi s oslabljenim metabolizmom proteina pate od furunculoze.
Moguće komplikacije
Mikroangiopatija je dijabetički glomerulonefritis. Zbog dijabetičke retinopatije, osobe s dijabetesom gube vid u 70-90% slučajeva. Konkretno, dijabetičari razvijaju kataraktu.
Zbog nedostatka HDL-a, višak holesterola nastaje u staničnoj membrani. Stoga se mogu pojaviti koronarna bolest srca ili obliterantni endarteritis. Uporedo s tim nastaje mikroangiopatija sa nefritisom.
Uz dijabetes, parodontalna bolest se formira s gingivitisom - parodontitis - parodontna bolest. Kod dijabetičara su poremećene strukture zuba i pogođena potporna tkiva.
Uzroci patologije mikrovesila u tim slučajevima, najvjerojatnije, jest stvaranje nepovratnog umrežavanja glukoze s proteinima vaskularne stijenke. U tom slučaju trombociti izlučuju faktor koji stimulira rast glatkih mišićnih komponenti vaskularne stijenke.
Poremećaji metabolizma masti izražavaju se i u tome što se u jetri povećava masna infiltracija, resinteza lipida. Normalno se izlučuju u obliku VLDL, čije nastajanje ovisi o volumenu proteina. Za to su potrebni donatori CHZ grupe, odnosno holin ili metionin.
Sinteza holina stimulira lipokain, koji nastaje epitelom pankreasnog kanala. Njegov nedostatak dovodi do pretilosti jetre i stvaranja ukupnih i otočnih vrsta dijabetesa.
Manjak inzulina dovodi do slabe otpornosti na zarazne bolesti. Tako se formira furunkuloza.
Video u ovom članku govorit će o utjecaju inzulina na tijelo.
Navedite svoj šećer ili odaberite spol za preporuke. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen.
Dijabetes metabolizma ugljikohidrata
Dijabetes melitus - skupina metaboličkih bolesti koje karakterizira hiperglikemija, koja je rezultat oštećenja sekrecije ili djelovanja inzulina ili oba procesa,
DM je teška uobičajena endokrina bolest povezana s apsolutnim ili relativnim nedostatkom inzulina, praćena kršenjem svih vrsta metabolizma.
Doprinos razvoju dijabetesa:
• višak ugljenih hidrata i masti u ishrani,
Deficitinsulin nastaje kada:
• oštećenje gušterače,
• kršenje prelaska proinsulina u inzulin,
• kršenje molekularne strukture inzulina,
• oštećenje receptora u ciljanim organima.
• pojačano djelovanje insulinaze,
• višak kontra-hormonskog hormona.
• Dijabetes tipa I ovisi o insulinu. Nastaje tokom uništavanja ß ćelija uslijed autoimunih reakcija.
Apsolutni nedostatak inzulina.
• Šećerna bolest tipa II nije zavisna od insulina.
Nastaje zbog oštećenja mehanizama prenošenja inzulinskog signala u ciljne ćelije ili zbog kršenja izlučivanja inzulina.
Karakteristični simptomi šećerne bolesti
1. Hiperglikemija uzrokovana:
kršenje propustljivosti glukoze u tkivu,
-djelovanje kontra-hormonskih hormona.
3. Poliurija i polidipsija (žeđ).
4. Ketonemija i ketonurija.
5. Azotemija i azoturija.
6. Smanjena antioksidativna zaštita.
• Nedostatak inzulina i oštar porast koncentracije svih kontormonalnih hormona razlog su aktiviranja lipolize i mobilizacije FFA, što doprinosi aktivnoj proizvodnji ketonskih tijela.
• Masti se koriste kao izvor energije, acetil-CoA se koristi za sintezu ketonskih tijela.
• krvni test, suze,
• test tolerancije na glukozu (TSH),
• određivanje glukoze i acetona u urinu.
Test tolerancije na glukozu - istraživanje sposobnosti upotrebe glukoze tokom vežbanja.
1. Na prazan stomak izmjerite šećer u krvi.
2. Predmet popije čašu slatkog čaja (tovar). 1 g glukoze na 1 kg tjelesne težine.
3. Nakon 2 sata, ponovno se utvrđuje nivo šećera u krvi.
Normalna razina glukoze u krvi:
• na prazan stomak 3,3-5,5 mmol / l,
• 2 sata nakon jela manje od 7,8 mmol / l, nema šećera u urinu,
• raste što je više moguće (ne više od 80% izvornog) nakon 60 minuta, zatim se smanjuje i nakon 3 sata se normalizira.
S latentnim dijabetes melitusom, tolerancija na glukozu je narušena
• glukoza na glasu može biti normalna (manja od 6,7 mmol / l),
• 2 sata nakon jela nivo glukoze u krvi je veći od 7,8–11,1 mmol / l,
S naizgled šećernom bolešću:
• povećana je razina glukoze na glavi (više od 6,7 mmol / l),
• 2 sata nakon utovara - više od 11,1 mmol / l.
2. Teška hiperglikemija. 3. Inzulinska faza.
Poremećaji metabolizma ugljikohidrata
Kršenje hidrolize i apsorpcije ugljenih hidrata
Apsorpcija ugljikohidrata je poremećena u nedostatku amilolitičkih enzima gastrointestinalnog trakta (amilaza pankreasnog soka itd.) Ili disaharidaza. Istovremeno, ugljikohidrati koji dolaze iz hrane ne razgrađuju se na monosaharide i ne apsorbuju se. Razvija se gladovanje ugljenim hidratima.
Apsorpcija ugljikohidrata pati kada se poremeti fosforilacija glukoze u crijevnoj stijenci, koja nastaje tokom crijevne upale, kada je otrovanje otrovima koji blokiraju enzim hekokinazu.
Glikogenoza je skupina nasljednih bolesti uzrokovanih nedostatkom enzima koji su uključeni u sintezu ili razgradnju glikogena.
Razlikuje se glikogenoza O-tipa (aglikenoza) koja ima nedostatak glikogen sintaze. Karakterizira oštar pad skladišta glikogena u jetri, opaža se hipoglikemijski sindrom (do razvoja kome). Uz nedostatak glikogen sintaze, pacijenti umiru u ranoj dobi.
Manjak enzima koji sudjeluju u razgradnji glikogena dovodi do njegovog nakupljanja u organima i tkivima (tablica 5).
Intermedijarni poremećaji ugljikohidrata
1. Hipoksična stanja (sa respiratornim zatajenjem ili cirkulacijom krvi, s anemijom itd.). Anaerobna faza pretvorbe ugljikohidrata prevladava nad aerobnom. Javlja se pretjerano nakupljanje u tkivima i u krvi mliječne i piruične kiseline. Javlja se acidoza. Enzimski procesi su poremećeni. Smanjuje se formiranje ATP-a.
2. Poremećaji rada jetre, gdje se normalno dio mliječne kiseline sintetizira u glukozu i glikogen. Uz oštećenje jetre, resinteza je oslabljena. Razvija se hiperlaktidemija i acidoza.
3. Hipovitaminoza B1. Poremećena oksidacija PVC-a, jer Vitamin B1 dio je kompleksa piruvat dehidrogenaze. PVC se akumulira u višku i djelomično prelazi u mliječnu kiselinu čiji se sadržaj takođe povećava. PVC je otrov za živčane završetke. S povećanjem njegove koncentracije za faktor 2–3, javljaju se senzorni poremećaji, neuritis, paraliza itd. Formiranje acetil-KoA iz PVA opada.
Uz hipovitaminozu B1, poremećaj metabolizma ugljikohidrata u pentoz fosfatu je poremećen, posebno stvaranje riboze.
Tabela 5. Bolesti povezane sa poremećenim metabolizmom glikogena
3. Dijabetes melitus: Samo jedan korak do ozdravljenja!
3.1. Ovaj je obućar napokon s čizmama!

Ako patite od dijabetesa, tada ćete iz ovog poglavlja naučiti da moderne metode dijagnosticiranja, liječenja i sprečavanja dijabetesa, koje se proučavaju, preporučuju i praktikuju u Sjedinjenim Državama (a često se oponašaju u razvijenim zemljama, uključujući Rusiju), ne samo da su u osnovi pogrešni i neefikasni, već značajno ubrzavaju pristup i pogoršavaju razvoj dijabetesa melitusa i povezanih komplikacija.
Kako se takva izjava ne čini neutemeljenom, ovo poglavlje je posvećeno uglavnom analizi tog „smrtonosnog“ paradoksa. Kada proučavate ove materijale, ne zaboravite sljedeće:
• Ako je vama ili vašim najmilijima dijagnosticiran dijabetes, nastavite sarađivati sa svojim pružateljem zdravstvene zaštite, posebno ako uzimate lijekove. Običan liječnik zna o dijabetesu šta je naučio. Nažalost, kao što ćete kasnije naučiti, učite i nastavite pogrešno. Srećom, većina liječnika vam želi dobro i dobro zdravlje, vjerno obavlja svoj posao, ali nisu odgovorni za svoj život ... Bilo bi krajnje nerazumno kada biste u potpunosti prebacili odgovornost za svoje zdravlje na liječnike.Ako ne mislite tako, osuđeni ste na ...
• Funkcionalna ishrana je osnova „isceljujuće“ metodologije dijabetesa. Ova se knjiga u potpunosti oslanja na vaše duboko poznavanje materijala u mojoj knjizi Funkcionalna prehrana 1.
• Ovo poglavlje nije udžbenik za dijabetes ili nije klinički vodič za ljekare. U njemu su opisani fiziološki principi na kojima se sprečavaju sve, bez izuzetka, „bolesti izazvane hranom“, među kojima je možda i glavna dijabetes.
• Bolesti - od hrane, zdravlja - takođe od hrane! Ovo poglavlje opisuje principe za sprečavanje i sprečavanje dijabetesa funkcionalnim stilom prehrane. Ovi su principi efikasni čak i za one koji više ne mogu bez lijekova, ali mogu značajno smanjiti dozu, izbjeći pojavu nepovratnih nuspojava, poboljšati njihovo opće stanje i čekati u dobrom stanju za dan kada se pojavi pouzdana i sigurna metoda za obnavljanje funkcija gušterače.
• Eliminacija dijabetesa uz pomoć funkcionalne ishrane (kao i same funkcionalne prehrane) nije moguća bez dodataka prehrani profesionalnog kvaliteta (vitamini, minerali, elementi u tragovima, enzimi, crevna mikroflora itd.). Povreda braće će uništiti - grub, ali precizan opis sitnica u ovom pitanju. Ako računate na osiguranje koje plaća standardno liječenje ili pokušavate uštedjeti na kvaliteti proizvoda i dodacima prehrani, nesumnjivo ćete dobiti rezultate koje već imate. Barem u SAD-u, čak i vrlo „siromašni“ mogu priuštiti da troše 1,5 do 2 dolara dnevno na kvalitetne dodatke.
I na kraju, i sama sam u prošlosti žrtva nedijagnosticirane i stoga zanemarene dijabetes melitusa tipa II s najneugodnijim komplikacijama: dijabetička neuropatija udova, dijabetička diureza, pretilost, depresija, nesanica, hipoglikemija, hronični umor, parodontitis, sinusitis, osteoporoza i prethodni tokom jakog stresa, slomljenog sjajnom karijerom itd.
Obućar bez čizama? ... Danas, koliko je to moguće u 47. godini, apsolutno sam zdrav. Da, više neću imati desni, zube, kosu i kožu, kao mladić, ali u fizičkoj, intelektualnoj i emocionalnoj izdržljivosti dat ću kvoti većini muškaraca 20 godina mlađih od mene ...
Ovaj "obućar", napokon, čizmama je na vlastitoj koži dokazao da je izliječiti od dijabetesa samo jedan korak i da zaista možete izgubiti kilograme na pun želudac i više se ne možete oporaviti. Sledeći korak je prepoznavanje neprijatelja lično i pobedi - na vama je!
Podijelite na stranici
Još nema komentara!
Kollokvium_obmen_uglevodov
Stres može biti i ne-dijabetičar uzrok hiperglikemije. Potrebno je kontrolirati tjelesnu aktivnost: teški prekomjerni napor ili, naprotiv, pasivan način života može dovesti do povećanja šećera u krvi.
Zarazne i hronične bolesti takođe mogu izazvati simptome hiperglikemije. Kod ljudi koji imaju dijabetes može doći do hiperglikemije zbog promašenih lijekova za snižavanje šećera ili ubrizgavanja inzulina.
Poraz enzima glukoze-6-fosfataze (Girke-ova bolest)
Poraz jetrene fosforilaze - njena bolest
Teška neuhranjenost
Hipoglikemija tokom trudnoće
Alkohol i lijekovi
Poremećaji metabolizma ugljikohidrata kod dijabetesa. Mehanizam razvoja poremećaja. Laboratorijski pokazatelji.
Poremećaji metabolizma ugljikohidrata kod šećerne bolesti:
Ćelije zavisne od insulina osećaju glad zbog nedostatka glukoze (bez glikolize)
Glukoneogeneza se aktivira u jetri
U ćelijama koje nisu zavisne od insulina, zbog povećane struje glukoze aktivira se put poliola
Razvoj komplikacija dijabetesa:

Laboratorijski pokazatelji za dijabetes:
Nivo glukoze u plazmi (laboratorijski rad)
Određivanje tolerancije na glukozu (laboratorijski rad)
Glikozilirani hemoglobin u plazmi (HbA1-C)
Nivo fruktozamina u plazmi
Urin glukoza
Razina ketona u mokraći
Mehanizam razvoja poremećaja: postoje dve vrste dijabetesa - inzulinsko zavisni - kada je proizvodnja inzulina beta stanicama Langerhansovih pankreasa oslabljena (upala, autoimune reakcije), i neovisan o inulinu - kada se inzulin proizvodi normalno, ali njegov učinak na ćeliju je slomljen. (Defektori receptora) Laboratorijski pokazatelji: Test tolerancije na glukozu, određivanje glikoziliranog hemoglobina, određivanje količine inzulina i C-peptida u urinu, količina albumina u urinu (albuminurija), određivanje količine wa ketonska tijela.
Nonenzimatska glikacija. Uloga u mehanizmu razvoja komplikacija hiperglikemije. Klinička i dijagnostička vrijednost ispitivanja fruktozamina i glikoziliranog hemoglobina.
Neenzimska glikacija - neenzimska, kovalentna ugradnja glukoze ili fruktoze u membransku strukturu proteina sa hiperglikemijom. Normalno se javlja u zanemarljivim količinama, uz hiperglikemiju, glikacija prolazi sve i svašta. Uloga u mehanizmu razvoja komplikacija hiperglikemije: formira se glikozilirani hemoglobin (u principu to nije velika stvar, ali hemoglobin već ne ispunjava svoju funkciju), glikozilirani kristalini (proteini sočiva, koji uzrokuje kataraktu), glikozilacija proteina vaskularne membrane, zbog čega razvijaju se angiopatije, nefropatije i retinopatije. Klinička i dijagnostička vrijednost ispitivanja fruktozamina i glikoziliranog hemoglobina: dobro, budući da se glikozilacija proteina primjećuje s hiperglikemijom, tada možemo dijagnosticirati hiperglikemiju određivanjem fruktoze (glikoziliranog albumina) i glikoziliranog hemoglobina u krvi. Štaviše, hemoglobin živi od 90 do 120 dana. Dakle, imamo već 3 mjeseca jer možda neće biti hiperglikemije, a hemoglobin će i dalje ostati. Vole postaviti pitanje o tome, zato budite u potpunosti spremni. Glukoza je u stanju neenzimski da se veže za lizin proteina u krvi i tkivu (neenzimska glikacija), narušavajući njihovu strukturu i funkciju. Ovi izmenjeni proteini doživljavaju se stranim s aktiviranjem imunoloških reakcija usmjerenih na njihovo uništavanje, što dovodi do razvoja patoloških reakcija. Ispitivanje se koristi za dijagnosticiranje slatkog dijabetesa i praćenje stanje metabolizma ugljikohidrata kod pacijenata s ovom bolešću. Njegove glavne prednosti u odnosu na određivanje razine glukoze u krvnom serumu su sljedeće: 1. Ako vrijednosti glukoze odražavaju glikemiju u trenutku uzorkovanja, tada je broj glikoziliranog hemoglobina za prethodno dugo razdoblje (3-4 tjedna). 2.U zavisnosti od karakteristika ishrane, stresnih efekata i drugih uzroka hiperglikemije, dolazi do predijagnosticiranja slatkog dijabetesa. Svi ovi efekti ne utječu na rezultate određivanja glikoziliranog hemoglobina. 3. Test za utvrđivanje sadržaja HbA1c specifičniji je za slatki dijabetes nego za određivanje razine glukoze. Određivanje sadržaja fruktozamina Izraz "fruktozamin" u medicinskoj hemiji odnosi se na količinu glikoziliranih proteina u serumu u krvi. Fruktosamin je produkt neenzimske reakcije između monosaharida (obično glukoze) i određenih komponenti proteina u krvi (obično epsilon-amino skupina lizina, amino skupine valina). Princip metode. Fruktozamin je sposoban da redukuje nitrozin tetrazolijum u alkalnom mediju, pretvarajući ga u formazan s maksimalnom apsorpcijom na 530 nm. Reakcija između fruktozamina i nitro-plavog tetrazolijuma odvija se pri pH od 10,8 (u karbonatnom puferu) i na temperaturi od 37 ° C. Fotometrija se vrši nakon 15 minuta. Kao referenca koristi se sintetski ketoamin (fruktozoleucin). U krvnoj plazmi zapravo zdravih ljudi (normalan) sadržaj fruktozamina obično ne prelazi 285 µmol / L.Klinička i dijagnostička vrijednost određivanja sadržaja fruktozamina Glavni patološki proces u kojem se glikozilacija proteina pojačava u krvi je dijabetes. Dijagnostička značajnost određivanja fruktozamina veća je u usporedbi s HbA1c u ranim fazama razvoja bolesti. S dugim periodima bolesti, pojavom dijabetičkih mikroangiopatija, broj fruktozamina povećava se u manjem obimu od glikoziliranog Hb. Koncentracija fruktozamina je "ogledalo" glikemije u zadnjih 1-3 tjedna, što vam omogućava brže dobivanje dijagnostičkih informacija.
Formiranje procesa probave i apsorpcije ugljikohidrata u ontogenezi. Kongenitalna insuficijencija enzima za varenje ugljenih hidrata, metabolizam glikogena, glukozaminoglikana. (za studente pedijatrijskog fakulteta)
U prenatalnom razdoblju razvoja, glavna vrsta prehrane je hematotrofija, u kojoj hranjive tvari ulaze u plod kroz posteljicu. Membrana posteljice dobro prolazi vodu, glukozu, aminokiseline, dipeptide i druga spoja potrebna za provođenje metaboličkih procesa u plodu. Većina proteina, lipida i polisaharida u placenti isprva se podvrgava enzimskoj hidrolizi. U krv ploda ulaze kao monomeri. Od 4-5 mjeseci fetalnog razvoja počinju djelovati probavni organi. Amniotrofni - unos amnionske tečnosti pridružuje se hematotrofičnoj ishrani. Amniotrofna tekućina ulazi u probavne organe fetusa sisanjem, gutanjem i respiratornim pokretima. Tokom poslednjeg meseca trudnoće dnevno, plod apsorbuje oko 1 litru tečnosti. Enzimska aktivnost tankog crijeva formira se ranije od ostalih odjela. U razdoblju intrauterinog razvoja postepeno se formira endokrini aparat probavnog sustava: povećava se broj endokrinih stanica, povećava se u njima sadržaj gastrointestinalnih hormona. Nakon rođenja, vrsta hrane postaje laktotrofična. Majčino mlijeko osigurava tijelu koje brzo raste plastičnim i energetskim materijalom. Mlijekom se isporučuju vitamini, enzimi, minerali, voda, biološki aktivni spojevi itd. Već od 5-6 mjeseci u bebinu prehranu uvode se komplementarne namirnice, a zatim se dijete postepeno prebacuje na definitivnu prehranu. Procesi prelaska s jedne vrste prehrane na drugu određuju se fazama formiranja probavnog sustava i regulatornim mehanizmima. U slučaju rane primjene mješovite prehrane ubrzava se razvoj probavnog sustava. U hidrolizi hranljivih sastojaka sadržanih u majčinom mlijeku sudjeluju enzimi mlijeka i žlijezde organa za probavu djeteta. Pljuvačka novorođenčad uglavnom se koristi za stvaranje zategnutosti između bradavica i usana tokom sisanja. Enzimska aktivnost pljuvačke je zanemarljiva, ali dovoljna za sakupljanje mlijeka u stomaku. Amilaza, koja se nalazi u slini novorođenčeta, otprilike je 1/3 njegove aktivnosti u odraslih. Tijekom prvih 1 - 2 godine povećava se enzimska aktivnost pljuvačke. Refleksi receptora na jeziku i usnoj sluznici vodeći su značaj za regulaciju sline. Kondicionirani refleks pljuvačke formira se u prvoj godini života. Stomak novorođenčeta ima kapacitet 5-10 ml. Do kraja godine se postepeno povećava na 250-300 ml. Diferencijacija glavnih i parietalnih glandulocita nastaje već u razdoblju intrauterinog razvoja. Pored toga, glavne ćelije počinju funkcionirati ranije od parietalnih: pepsinogen se pojavljuje ranije nego klorovodična kiselina. Izlučivanje klorovodične kiseline ovisi o vrsti hrane. U slučaju prelaska na umjetno hranjenje, kiselost soka povećava se 2 do 4 puta. S godinama se gustoća žlijezda na površini sluznice također povećava.Enzimska aktivnost soka ovisi o vrsti hrane: prvih mjeseci proteini sadržani u biljnoj hrani i mesu se gotovo ne razgrađuju. Duljina crijeva u djece u odnosu na duljinu tijela veća je nego u odraslih (u novorođenčadi 8,3 puta, a kod odraslih 5,4 puta). Sekretorna aktivnost gušterače i jetre manja je nego kod odraslih. Kao rezultat toga, u prvoj godini života preovlađuje membransko varenje. U ranoj dobi propusnost membrana tankog crijeva je i dalje prilično visoka, tako da se određena količina visoko molekularnih tvari u hrani i dalje apsorbira i ulazi u krvotok. Kolonizacija mikroflore debelog creva se javlja tokom prva 2-4 dana života. Normalna mikroflora sudjeluje u probavi, stvaranju imunološke reaktivnosti, inhibira razvoj patogene mikroflore, sintetizira niz vitamina i inaktivira niz fiziološki aktivnih spojeva. U ranoj fazi razvoja formiraju se hormonalni i lokalni sustavi regulacije sekretorne aktivnosti i motoričke funkcije probavnog sustava. Centralni neuro-refleksni mehanizmi su povezani kasnije. Formiranje probavnog sistema je završeno tokom puberteta.
Neuspjeh u metaboličkim procesima kod dijabetesa
Budući da gušterača ima vodeću ulogu u regulaciji metaboličkih procesa i razine šećera u tijelu, tada sa najmanjim poremećajima u njegovom funkcioniranju trpe svi organi i sustavi.
Ako ne proizvodi dovoljno inzulina, tada nastaje takozvana patološka glukozurija.
Da bi se izbjegle vjerojatne komplikacije koje nastanu zbog pozadine tijeka bolesti, potrebno je pridržavati se posebnih pravila i zahtjeva, kako u prehrani, tako i u održavanju zdravog načina života. Ako se to ne učini, onda bolest može rezultirati ozbiljnim, a ponekad čak i opasnim metaboličkim poremećajem kod dijabetesa.
Teške kvarove organa i sistema
Pošto u prisutnosti ove bolesti kod osobe postoji nedostatak hormona gušterače koji se naziva inzulin, tada nastaje patološka glukozurija.
Ozbiljni problemi funkcije jetre koji stvaraju glikogen i oslabljena upotreba glukoze u perifernim tkivima mogu biti preduvjeti za njezinu pojavu.
Kao što znate, u jetri svake osobe postoje složeni biohemijski procesi razgradnje i daljnje asimilacije lipida, proteina i, naravno, ugljikohidrata, koji do njega dolaze zajedno s protokom krvne plazme direktno iz probavnog sustava.
Većina endokrinih žlijezda uz sudjelovanje živčanog sustava utječe na specifičnu funkciju gušterače i jetre. Budući da su ugljikohidrati čovjeku glavni izvor nezamjenjive energije, razmjena ovih tvari je vitalna za njegovo tijelo.
Osim inzulina, u metabolizam ugljikohidrata sudjeluje i potpuno suprotni hormon koji proizvodi gušterača. Naziva se glukagon i ima potpuno suprotan učinak.
Takođe, hormon rasta, koji proizvodi hipofiza, kortizol i neki štitnjačni hormoni, utiče na metabolizam ugljenih hidrata.
Sve ove supstance u stanju su trenutno aktivirati razgradnju glikogena, što dovodi do brzog porasta razine glukoze. Zato se adrenalin, hormon rasta, glukagon i hormoni štitnjače nazivaju samo antagonistima inzulina.
Odmah nakon pojave oštrog i akutnog nedostatka inzulina svi procesi apsorpcije ugljikohidrata u tijelu momentalno se prekidaju. Prvo, glikogen jetre se razgrađuje i počinje unositi u krvnu plazmu u obliku glukoze.
Nadalje, tijelo započinje pojačanim raspadom glikogena uz nedovoljnu količinu proizvodnje inzulina. Nakon toga dolazi do taloženja masti u ćelijama probavne žlijezde.Važno je napomenuti da poremećaji metabolizma u tijelu stalno dovode do značajnih i opasnih promjena u metabolizmu vode i ravnoteži soli.
Da biste stabilizirali tijelo sa dijabetesom, morate naučiti kako kontrolirati njegove manifestacije. Zato morate naučiti razumjeti medicinske upute i termine.
Neuspeh u sintezi glikozaminoglikana (GAG)
Glikozaminoglikani su dio proteoglikana koji sadrže ugljene hidrate, a uključuju aminokiseline-heksosamine. Ove supstance su usko povezane sa proteinskom frakcijom proteoglikana.
Glikozaminoglikani, molekularni model
Ove vitalne supstance sadržane u proteoglikanima povezane su sa međućelijskom supstancom vezivnog tkiva. Tako se nalaze u kostima, staklastom tijelu i rožnici oka. Kombinacijom sa vlaknima kolagena i elastina pretvaraju se u takozvani matriks vezivnog tkiva.
Te aktivne tvari pokrivaju cijelu površinu stanica, osim toga, igraju veliku ulogu u izmjeni jona, zaštitnim funkcijama tijela, kao i u diferencijaciji tkiva. Ako osoba ima ozbiljno kršenje sinteze GAG-a kod dijabetesa, to može naknadno dovesti do pojave velikog broja ozbiljnih bolesti.
Da biste stabilizirali tijelo sa dijabetesom, morate ga što češće pregledati iskusni ljekar, uzimati odgovarajuće lijekove, nadzirati prehranu i slijediti sve upute stručnjaka.
Poremećen metabolizam lipida u šećernoj bolesti: biohemija
Kao što znate, inzulin ima i ogroman učinak na metabolizam lipida u masnom tkivu.
U stanju je da stimuliše sintezu određenih masnih kiselina iz glukoze. Druga njegova važna funkcija je inhibicija raspada lipida i razgradnje proteina u mišićnom tkivu.
Zato značajan nedostatak hormona gušterače može dovesti do nepovratnih metaboličkih poremećaja, što se najčešće primjećuje kod bolesnika sa šećernom bolešću.
Metabolizam ugljikohidrata
Ova bolest je u stanju utjecati na sve metaboličke procese koji se događaju u tijelu.
Kao što znate, kod dijabetesa uglavnom je poremećen metabolizam ugljikohidrata, što karakteriziraju neke karakteristike:
- naglo smanjuje sintezu glukokinaze, koja gotovo u potpunosti nestaje iz jetre. Kao rezultat toga, tijelu dolazi do značajnog nedostatka glukoze-6-fosfata. Posljedica toga je usporavanje sinteze glikogena,
- počinje se povećavati visoka aktivnost glukoza-6-fosfataze, pa je glukoza-6-fosfat defosforiliran i ulazi u krvnu plazmu u obliku glukoze,
- dolazi do ozbiljnih poremećaja metabolizma - pretvara se pretvaranje glukoze u masnoću,
- uočena je nemogućnost prolaska glukoze kroz stanične membrane,
- Proizvodnja glukoze iz nekih proizvoda metabolizma bez ugljikohidrata trenutno se ubrzava.
Poremećaji metabolizma ugljikohidrata kod šećerne bolesti karakteriziraju pretjerano stvaranje i nedovoljna upotreba glukoze u raznim tkivima tijela, što rezultira hiperglikemijom.
Kao što znate, kod dijabetesa nivo šećera može dostići kritične razine pa je veoma važno kontrolirati ga posebnim uređajem ili u uredu specijaliste.
Poremećen metabolizam proteina kod dijabetesa
Nije tajna da metabolički poremećaji kod dijabetesa utječu ne samo na metabolizam ugljikohidrata i lipida, već i na metabolizam proteina.
Kao što znate, oštro uskraćivanje hormona gušterače i oštećena glukoza mogu dovesti do smanjenja sinteze proteina.
Ovaj neugodni proces ide ruku pod ruku sa gubitkom dušika u tijelu i oslobađanjem kalijuma, kojeg slijedi izlučivanje jona s otpadnim produktima.
Nedovoljna količina hormona pankreasa utiče na funkcionalnost ćelija, ne samo zbog kršenja metabolizma proteina, već i zbog drugih poremećaja i komplikacija. Između ostalog, nedostatak vode dovodi do takozvane dehidracije unutar stanica tijela.
Vrlo je važno imati na umu da kada se tijekom dijabetesa dogodi gubitak vode u tijelu, kontinuirano izlučivanje urina povećava vjerovatnost gubitka kalija u ogromnim količinama. U tom slučaju morate odmah kontaktirati bolnicu za hitnu pomoć.
Zašto su kvarovi opasni?
Ako nakon dijagnoze pacijenta sa šećernom bolešću i dalje vodi naviknuti način života, dok konzumira „pogrešnu“ hranu, zloupotrebljava alkoholna pića, puši, vodi neaktivni način života, ne posjećuje liječnika i ne podvrgava se pregledu, tada se za njega povećava rizik od hipoglikemijske kome.
To je vrlo opasno stanje, koje se manifestuje munjevitim smanjenjem koncentracije glukoze. Ako u normalnom metabolizmu osobe dominira dijabetes, vjerovatnoća je da ima ovu bolest je minimalna.
Ali, ipak, kako bi se minimizirale sve vrste metaboličkih poremećaja kod dijabetes melitusa, neophodno je pridržavati se svih preporuka stručnjaka koje se odnose i na uzimanje odgovarajućih lijekova i svakodnevnu prehranu.
Što se tiče dijeta, takozvani stolni broj 9 pogodan je za dijabetičare.
Međutim, nisu svi trenuci u prehrani prikladni za određenog pacijenta, što je također vrijedno obratiti pažnju liječnika. Mora ga prilagoditi svakom pacijentu kako bi se izbjegle komplikacije.
Glavni uvjet u sastavljanju dijeta za određenog pacijenta je usredotočiti se na broj dnevnih kalorijskih potreba. Vrlo je važno ograničiti unos hrane s visokim udjelom ugljikohidrata.
To se posebno odnosi na lako probavljive tvari. Tu spadaju šećer, hljeb, konditorski proizvodi, čokolada i sokovi. Također je vrlo važno iz prehrane isključiti prženu hranu i zasićenu štetnim masnoćama.
Malo ljudi zna da je sa dijabetesom dozvoljena hrana poput povrća, bijelog mesa, ribe s niskim udjelom masnoće i kiselo-mliječnih proizvoda.
Srodni videozapisi
Predavanje kandidata medicinskih nauka o metaboličkim poremećajima kod dijabetičara:
Ako imate dotičnu bolest, morate obratiti pažnju na stanje vlastitog zdravlja i životnog stila, što može olakšati tok bolesti.
Da biste izbjegli opasne komplikacije, potrebno je redovito posjećivati svog liječnika koji promatra napredovanje bolesti i pomaže da se zaustavi ili spriječi.
Periodični pregledi, ispitivanja, korekcije ishrane, posjete specijalistu, kao i održavanje zdravog načina života pomoći će u zaustavljanju bolesti.
Kompetentnim pristupom možete voditi normalan puni život bez ograničenja, što se ne razlikuje od života potpuno zdrave osobe. Ako pacijent ima drugu vrstu dijabetesa, tada ovdje ne možete bez posebnih lijekova koji smanjuju koncentraciju šećera, inzulina i određenih lijekova za snižavanje lipida.
Metabolizam dijabetesa |
Budući da gušterača ima vodeću ulogu u regulaciji metaboličkih procesa i razine šećera u tijelu, tada sa najmanjim poremećajima u njegovom funkcioniranju trpe svi organi i sustavi.
Ako ne proizvodi dovoljno inzulina, tada nastaje takozvana patološka glukozurija.
Da bi se izbjegle vjerojatne komplikacije koje nastanu zbog pozadine tijeka bolesti, potrebno je pridržavati se posebnih pravila i zahtjeva, kako u prehrani, tako i u održavanju zdravog načina života.Ako se to ne učini, onda bolest može rezultirati ozbiljnim, a ponekad čak i opasnim metaboličkim poremećajem kod dijabetesa.
Teške kvarove organa i sistema
Pošto u prisutnosti ove bolesti kod osobe postoji nedostatak hormona gušterače koji se naziva inzulin, tada nastaje patološka glukozurija.
Ozbiljni problemi funkcije jetre koji stvaraju glikogen i oslabljena upotreba glukoze u perifernim tkivima mogu biti preduvjeti za njezinu pojavu.
Kao što znate, u jetri svake osobe postoje složeni biohemijski procesi razgradnje i daljnje asimilacije lipida, proteina i, naravno, ugljikohidrata, koji do njega dolaze zajedno s protokom krvne plazme direktno iz probavnog sustava.
Većina endokrinih žlijezda uz sudjelovanje živčanog sustava utječe na specifičnu funkciju gušterače i jetre. Budući da su ugljikohidrati čovjeku glavni izvor nezamjenjive energije, razmjena ovih tvari je vitalna za njegovo tijelo.
Osim inzulina, u metabolizam ugljikohidrata sudjeluje i potpuno suprotni hormon koji proizvodi gušterača. Naziva se glukagon i ima potpuno suprotan učinak.
Takođe, hormon rasta, koji proizvodi hipofiza, kortizol i neki štitnjačni hormoni, utiče na metabolizam ugljenih hidrata.
Sve ove supstance u stanju su trenutno aktivirati razgradnju glikogena, što dovodi do brzog porasta razine glukoze. Zato se adrenalin, hormon rasta, glukagon i hormoni štitnjače nazivaju samo antagonistima inzulina.
Odmah nakon pojave oštrog i akutnog nedostatka inzulina svi procesi apsorpcije ugljikohidrata u tijelu momentalno se prekidaju. Prvo, glikogen jetre se razgrađuje i počinje unositi u krvnu plazmu u obliku glukoze.
Nadalje, tijelo započinje pojačanim raspadom glikogena uz nedovoljnu količinu proizvodnje inzulina. Nakon toga dolazi do taloženja masti u ćelijama probavne žlijezde. Važno je napomenuti da poremećaji metabolizma u tijelu stalno dovode do značajnih i opasnih promjena u metabolizmu vode i ravnoteži soli.
Da biste stabilizirali tijelo sa dijabetesom, morate naučiti kako kontrolirati njegove manifestacije. Zato morate naučiti razumjeti medicinske upute i termine.
Neuspeh u sintezi glikozaminoglikana (GAG)
Glikozaminoglikani su dio proteoglikana koji sadrže ugljene hidrate, a uključuju aminokiseline-heksosamine. Ove supstance su usko povezane sa proteinskom frakcijom proteoglikana.
Glikozaminoglikani, molekularni model
Ove vitalne supstance sadržane u proteoglikanima povezane su sa međućelijskom supstancom vezivnog tkiva. Tako se nalaze u kostima, staklastom tijelu i rožnici oka. Kombinacijom sa vlaknima kolagena i elastina pretvaraju se u takozvani matriks vezivnog tkiva.
Te aktivne tvari pokrivaju cijelu površinu stanica, osim toga, igraju veliku ulogu u izmjeni jona, zaštitnim funkcijama tijela, kao i u diferencijaciji tkiva. Ako osoba ima ozbiljno kršenje sinteze GAG-a kod dijabetesa, to može naknadno dovesti do pojave velikog broja ozbiljnih bolesti.
Da biste stabilizirali tijelo sa dijabetesom, morate ga što češće pregledati iskusni ljekar, uzimati odgovarajuće lijekove, nadzirati prehranu i slijediti sve upute stručnjaka.
Poremećen metabolizam lipida u šećernoj bolesti: biohemija
Kao što znate, inzulin ima i ogroman učinak na metabolizam lipida u masnom tkivu.
U stanju je da stimuliše sintezu određenih masnih kiselina iz glukoze.Druga njegova važna funkcija je inhibicija raspada lipida i razgradnje proteina u mišićnom tkivu.
Zato značajan nedostatak hormona gušterače može dovesti do nepovratnih metaboličkih poremećaja, što se najčešće primjećuje kod bolesnika sa šećernom bolešću.
Metabolizam ugljikohidrata
Ova bolest je u stanju utjecati na sve metaboličke procese koji se događaju u tijelu.
Kao što znate, kod dijabetesa uglavnom je poremećen metabolizam ugljikohidrata, što karakteriziraju neke karakteristike:
- naglo smanjuje sintezu glukokinaze, koja gotovo u potpunosti nestaje iz jetre. Kao rezultat toga, tijelu dolazi do značajnog nedostatka glukoze-6-fosfata. Posljedica toga je usporavanje sinteze glikogena,
- počinje se povećavati visoka aktivnost glukoza-6-fosfataze, pa je glukoza-6-fosfat defosforiliran i ulazi u krvnu plazmu u obliku glukoze,
- dolazi do ozbiljnih poremećaja metabolizma - pretvara se pretvaranje glukoze u masnoću,
- uočena je nemogućnost prolaska glukoze kroz stanične membrane,
- Proizvodnja glukoze iz nekih proizvoda metabolizma bez ugljikohidrata trenutno se ubrzava.
Poremećaji metabolizma ugljikohidrata kod šećerne bolesti karakteriziraju pretjerano stvaranje i nedovoljna upotreba glukoze u raznim tkivima tijela, što rezultira hiperglikemijom.
Kao što znate, kod dijabetesa nivo šećera može dostići kritične razine pa je veoma važno kontrolirati ga posebnim uređajem ili u uredu specijaliste.
Poremećen metabolizam proteina kod dijabetesa
Nije tajna da metabolički poremećaji kod dijabetesa utječu ne samo na metabolizam ugljikohidrata i lipida, već i na metabolizam proteina.
Kao što znate, oštro uskraćivanje hormona gušterače i oštećena glukoza mogu dovesti do smanjenja sinteze proteina.
Ovaj neugodni proces ide ruku pod ruku sa gubitkom dušika u tijelu i oslobađanjem kalijuma, kojeg slijedi izlučivanje jona s otpadnim produktima.
Nedovoljna količina hormona pankreasa utiče na funkcionalnost ćelija, ne samo zbog kršenja metabolizma proteina, već i zbog drugih poremećaja i komplikacija. Između ostalog, nedostatak vode dovodi do takozvane dehidracije unutar stanica tijela.
Vrlo je važno imati na umu da kada se tijekom dijabetesa dogodi gubitak vode u tijelu, kontinuirano izlučivanje urina povećava vjerovatnost gubitka kalija u ogromnim količinama. U tom slučaju morate odmah kontaktirati bolnicu za hitnu pomoć.
Zašto su kvarovi opasni?
Ako nakon dijagnoze pacijenta sa šećernom bolešću i dalje vodi naviknuti način života, dok konzumira „pogrešnu“ hranu, zloupotrebljava alkoholna pića, puši, vodi neaktivni način života, ne posjećuje liječnika i ne podvrgava se pregledu, tada se za njega povećava rizik od hipoglikemijske kome.
To je vrlo opasno stanje, koje se manifestuje munjevitim smanjenjem koncentracije glukoze. Ako u normalnom metabolizmu osobe dominira dijabetes, vjerovatnoća je da ima ovu bolest je minimalna.
Ali, ipak, kako bi se minimizirale sve vrste metaboličkih poremećaja kod dijabetes melitusa, neophodno je pridržavati se svih preporuka stručnjaka koje se odnose i na uzimanje odgovarajućih lijekova i svakodnevnu prehranu.
Što se tiče dijeta, takozvani stolni broj 9 pogodan je za dijabetičare.
Međutim, nisu svi trenuci u prehrani prikladni za određenog pacijenta, što je također vrijedno obratiti pažnju liječnika. Mora ga prilagoditi svakom pacijentu kako bi se izbjegle komplikacije.
Glavni uvjet u sastavljanju dijeta za određenog pacijenta je usredotočiti se na broj dnevnih kalorijskih potreba. Vrlo je važno ograničiti unos hrane s visokim udjelom ugljikohidrata.
To se posebno odnosi na lako probavljive tvari. Tu spadaju šećer, hljeb, konditorski proizvodi, čokolada i sokovi. Također je vrlo važno iz prehrane isključiti prženu hranu i zasićenu štetnim masnoćama.
Malo ljudi zna da je sa dijabetesom dozvoljena hrana poput povrća, bijelog mesa, ribe s niskim udjelom masnoće i kiselo-mliječnih proizvoda.
Srodni videozapisi
Predavanje kandidata medicinskih nauka o metaboličkim poremećajima kod dijabetičara:
Ako imate dotičnu bolest, morate obratiti pažnju na stanje vlastitog zdravlja i životnog stila, što može olakšati tok bolesti.
Da biste izbjegli opasne komplikacije, potrebno je redovito posjećivati svog liječnika koji promatra napredovanje bolesti i pomaže da se zaustavi ili spriječi.
Periodični pregledi, ispitivanja, korekcije ishrane, posjete specijalistu, kao i održavanje zdravog načina života pomoći će u zaustavljanju bolesti.
Kompetentnim pristupom možete voditi normalan puni život bez ograničenja, što se ne razlikuje od života potpuno zdrave osobe. Ako pacijent ima drugu vrstu dijabetesa, tada ovdje ne možete bez posebnih lijekova koji smanjuju koncentraciju šećera, inzulina i određenih lijekova za snižavanje lipida.
Metabolizam dijabetesa |
Dijabetes melitus je složena bolest cijelog organizma, koju karakteriziraju poremećaji metabolizma, prije svega ugljikohidrata, a potom i bjelančevina, masti, vode i minerala.
Dijabetes melitus nastaje najčešće kao rezultat nedostatka inzulina (pankreasne i ekstrapankreasne) i najčešće se očituje u perzistentnoj hiperglikemiji i glukozuriji, često polidipsiji, poliuriji, a ponekad i hiperketonemiji i ketonuriji.
Često je dijabetes kompliciran različitim patološkim manifestacijama nervnog sustava, kardiovaskularnog sustava i drugih organa.
INVALIDNOST razmjene masti i bjelančevina
Hiperlipemija, hiperholesterolemija, hiperketonemija i ketonurija, hiperazotemija i hiperazoturija. Acidosis
Smanjenje količine glikogena u jetri kod dijabetesa prati i značajna mobilizacija masti iz masnih naslaga, kao i njen prelazak u jetru. Zajedno sa mastima, mobilizira se i holesterol. Taj prijelaz masti i lipoida iz njihovog depoa u jetru događa se krvotokom i uzrokuje hiperlipidemiju (umjesto 1% obično se nalazi 5-10-20%). Primjećuje se infiltracija masne jetre. U uskoj povezanosti s njom i iscrpljivanje jetre glikogenom, primjećuje se hiperketonemija (ketoza). Kod težih oblika dijabetesa u krvi umjesto normalne količine ketonskih tijela (10 mg%), utvrđuje se porast njihovog broja (acetooctena i beta-hidroksi-maslačna kiselina i aceton), koji dosežu i do 20-40 mg% ili više. Ova hiperketonemija objašnjava se povećanim prelaskom ketonskih tijela iz jetre u krv, što je direktna posljedica masne infiltracije jetre i njenog iscrpljivanja glikogena.
Poznato je da su ketonska tijela intermedijarni proizvod u procesu sagorijevanja masti, mogu se formirati prilikom nepotpunog sagorijevanja nekih proteina.
Za njihovu potpunu oksidaciju ugljičnim dioksidom i vodom potrebno je sudjelovanje ugljikohidrata i velike količine kisika.
Svaka čestica masne kiseline daje jednu česticu octene octene kiseline (iz koje su već formirani aceton i beta-hidroksi-maslačna kiselina).
Neki endokrinolozi dijele dijabetes na "otočić" i "ukupno", što je posljedica oštećenja cijelog gušterače. Kod otočnog dijabetesa postoji samo nedostatak inzulina, a hiperglikemija i glukozurija nisu komplicirane jetrom i jetrom jetre.
Kod totalne dijabetesa, kad se pored nedostatka inzulina ne luči još jedan aktivni faktor gušterače, lipokain (koji nastaju epitelijskim stanicama malih kanala žlijezde), u jetri se razvija masna infiltracija jer lipokain inhibira nakupljanje masnoće u jetri i pojačava procese oksidacije.
Uz to, lipokain također aktivira lipotropni učinak (tj. Odgađa nakupljanje masti u jetri) određene hrane (skuta, zobena kaša i druge tvari koje sadrže kazein, holin, metionin itd.).
Dakle, u nedostatku lipokaina, razvija se masna infiltracija u jetri.
Nakon toga, pretilost jetre, pak, smanjuje njezine funkcije učvršćivanja glikogena, što dovodi do poremećaja apsorpcije dijetalnih ugljikohidrata iz jetre i do povećane mobilizacije masti iz masnih naslaga.
Stoga ketoza i smanjenje udjela glikogena u šećernoj bolesti nisu patogenetički izravno povezani sa nedostatkom inzulina. Razvijaju se drugi put sa oštećenjem jetre, koje se može dogoditi s nedostatkom lipokavne supstance gušterače, kao i kod brojnih drugih poremećaja.
U normalnim uslovima, u urinu nema ketonskih tela. Ta se tijela u njemu pojavljuju s hiperketonemijom jer se s povećanjem njihove količine u privremenom urinu ne reabsorbiraju u cijevima.
U netretiranom dijabetesu melitusu često se nalazi i hiperazotemija, što je posljedica nakupljanja u krvi značajne količine dušičnih produkata raspadanja nastalih tijekom intenzivnog razgradnje bjelančevina, jer kod dijabetesa proteini iz mišića se mobiliziraju u jetri i podvrgavaju se intenzivnoj pretvorbi u ugljikohidrate. U procesu stvaranja ugljikohidrata iz bjelančevina stvaraju se amonijak, urea, aminokiseline te oni uzrokuju hiperazotemiju, što zauzvrat vodi do hiperazoturije, tj. Povećanja izlučivanja dušičnih tvari u urinu. Smanjenje otpornosti organizma na infekcije i smanjenje imunoloških svojstava u šećernoj bolesti objašnjava se činjenicom da su u tijelu pacijenta metabolički procesi u svim organima i tkivima poremećeni.
Uz to, ketonska tijela inhibiraju i funkciju retikuloendotelnog sistema, smanjujući tako obrambene snage tijela.
Na kraju, želim vam reći: ako ste suočeni s takvom razočaravajućom dijagnozom kao što je "dijabetes", ne očajavajte, jer danas je tradicionalna medicina značajno napredovala u odnosu na 20. stoljeće, kada je dijabetes bio jedna od najopasnijih bolesti.
I uprkos činjenici da ni danas naučnici nisu uspjeli pronaći lijek koji u potpunosti oslobađa pacijenta od dijabetesa, slijedeći prave preporuke nadležnih stručnjaka Sa dijabetesom možete živjeti prilično dug, sadržajan život. Glavna stvar je znati nekoliko osnovnih (i vrlo važnih!) Pravila borbe protiv dijabetesa.
Da biste saznali više o metodama kontrole dijabetesa i kako naučiti kako pravilno upravljati bolešću, prijavite se u našoj školi za dijabetes. Ova škola dijabetesa je apsolutno besplatna i stvorena posebno za ljude koji imaju dijagnozu dijabetesa koji ne trebaju samo nadležna konsultacija endokrinologaali i psihološka podrška.
Vjerujte mi, ovo je tako važno! Samo ispunite obrazac pod ovim člankom kako biste se upisali u školu dijabetesa. Želim vam dobro zdravlje!
Ostavite komentar i nabavite POKLON!
Podijelite sa prijateljima:
Pročitajte više o ovoj temi:
POBOLJENI UGLAVLJIVI I LIPIDNI METABOLIZAM U DIJABETI
Kod šećerne bolesti smanjuje se indeks insulin-glukagon. To je posljedica ne samo smanjenja izlučivanja inzulina, već i povećanog lučenja glukagona (inzulin inhibira lučenje glukagona).
Kao rezultat toga, stimulacija procesa skladištenja je oslabljena i intenzivirana je mobilizacija rezervi, toliko da jetra, mišići, masno tkivo, čak i nakon jela, funkcioniraju u postabsorpcijskom stanju (vidi Sliku 2).
U ovom slučaju, proizvodi probave, kao i njihovi metaboliti, umjesto da se čuvaju u obliku glikogena i masti, cirkuliraju u krvi. Vjerojatno se do neke mjere događaju i skupi ciklički procesi, poput glikolize i glukoneogeneze ili sinteze i raspada masti i sl.
Za sve oblike dijabetesa karakterizira smanjena tolerancija na glukozu, tj. hiperglukemija nakon jela ili čak na prazan stomak.
Glavni uzroci hiperglukokemije:
- unos glukoze u mišiće i masno tkivo je ograničen, jer u nedostatku inzulina GLUT-4 nije izložen na površini miocita i adipocita.
Zbog toga se glukoza ne koristi za skladištenje u obliku glikogena u mišićima i u obliku masti u masnom tkivu, tj.
- u jetri se glukoza ne koristi za skladištenje u obliku glikogena, jer je pri niskoj koncentraciji inzulina i visokoj glukagon glikogenske sintaze u fosforiliranom neaktivnom obliku,
- glukoza se ne koristi u jetri za sintezu masti: enzimi glikolize i piruvat dehidrogenaze su neaktivni, pa je inhibirana pretvorba glukoze u acetil CoA, koja je potrebna za sintezu masnih kiselina
- put glukoneogeneze se aktivira pri maloj koncentraciji inzulina i moguća je sinteza glukagona i glukoze iz aminokiselina i glicerola.
Još jedan karakteristični znak dijabetesa je povećana koncentracija lipoproteina (uglavnom VLDL), slobodnih masnih kiselina i, što je najvažnije, ketonskih tijela u krvi. To je zbog činjenice da se prehrambene masti ne talože u masnom tkivu, jer je adipocitna lipaza ovisna o cAMP u fosforiliranom (aktivnom) obliku.
Otuda povećan sadržaj slobodnih masnih kiselina u krvi. Masne kiseline apsorbiraju jetra, neke od njih transformiraju se u adipocitima u triacilglicerole, koji se izlučuju u krv kao dio VLDL-a.
Drugi dio masnih kiselina ulazi u put oksidacije β u mitohondrijama jetre, a rezultirajući acetil-CoA koristi se za sintezu ketonskih tijela.
KOMATOČNI UVJETI (AKUTNE KOMPLIKACIJE) U DIJABETI KAO REZULTAT NEPONAŠNOG RAZMJENE Glukoze i masti
Kod dijabetes melitusa moguća su tri glavna oblika kome: ketoacidotička koma s apsolutnim nedostatkom inzulina, hiperosmolarna koma s umjerenim nedostatkom inzulina, koma laktične acidoze s teškom hipoksijom, sepsom i kardiovaskularnim šokom. Uz to, uz inzulinsku terapiju, može se pojaviti hipoglikemijska koma povezana s prekomjernom dozom inzulina. Prva tri stanja mogu se razviti ne samo kod dijabetes melitusa, već i pod utjecajem mnogih drugih faktora (toksičnih, zaraznih itd.).
Tri glavna oblika kome se gotovo nikada ne javljaju odvojeno. Obično prevladavaju manifestacije bilo kojeg od oblika (često hiperosmolarnih) što daje razlog za isticanje glavnih oblika.
Primarni uzrok ketoacidoze je nedostatak inzulina: tijekom kome se ne otkriju C-peptid i imunoreaktivni inzulin (IRI) u krvi. Uvijek se opaža hiperglikemija (20-30 mmol / l, ponekad i više).
Acidoza u dijabetičkoj komi posljedica je nakupljanja organskih kiselina: ketonskih tijela, kao i laktata i piruvata.
Koncentracija ketonskih tijela doseže 2 mmol / ml (200 puta veća od normalne), povećava se ne samo zbog sinteze u jetri, već i zbog toga što se izlučivanje ketonskih tijela smanjuje zbog oligurije i anurije, što se često događa s komom. Uvijek se opaža pad pH u krvi na 7 ili niži (norma 7.4).
Razvija se dehidracija: nedostatak vode može biti do 10% ukupne telesne težine.Količina cirkulirajuće tečnosti smanjuje se za 25-30%, što rezultira padom krvnog pritiska.
Kisik i energetsko gladovanje miokarda, smanjenje volumena krvi dovode do kardiovaskularnog zatajenja. Moguća je povećana koagulacija krvi, infarkt miokarda, parenhimski srčani udar, moždani udar, periferna tromboza.
Dijabetička koma se razvija sporo tokom nekoliko dana, ponekad se može javiti za nekoliko sati.
Dolazi do mučnine, povraćanja, crte lica su izoštrene, oči kapnu, ravnodušnost prema okruženju je sve veća, letargija, koja se pretvara u duboku komu (potpuno isključena svijest, nedostatak refleksa, atonija mišića i sl.). U sobi u kojoj je pacijent oseća se miris acetona.
Krvni pritisak je snižen, gotovo uvijek se primjećuje oligurija ili anurija.
Dijabetička koma zahtijeva da se odmah poduzmu sljedeće mjere: 1) uklanjanje nedostatka inzulina davanjem inzulina u dozama koje osiguravaju postepeno smanjenje koncentracije glukoze u krvi na razinu blisku normalnoj, 2) rehidratacija tijela ubrizgavanjem tekućine, 3) obnavljanje normalnog sastava soli i pH tečnosti organizam unošenjem odgovarajućih fizioloških rastvora; 4) obnavljanje rezervi glikogena u tijelu.
Manifestacije kome se obično eliminiraju u roku od 2-3 dana kontinuiranim liječenjem, a liječenje u početnim satima je presudno za pacijenta.
Prije razvoja tretmana inzulina za dijabetes, pacijenti su umrli nedugo nakon početka bolesti od dijabetičke kome. Međutim, trenutno se često opaža koma.
Konkretno, prva manifestacija bolesti u 15-30% slučajeva prati ketoacidoza i koma. Smrtnost od dijabetičke kome ostaje visoka - od 1 do 30%.
Glavni uzrok smrti oboljelih od dijabetesa su kasne komplikacije.
PROTEIN GLIKOZILACIJA JE JEDAN OD GLAVNIH RAZLOGA KRAJNIH KOMPLIKACIJA DIJABETA ŠEĆERA
Kasne komplikacije dijabetesa povezane su prije svega s oštećenjem krvnih žila (dijabetičke angiopatije). Glavni mehanizam oštećenja tkiva je glikacija (glikozilacija) proteina - neenzimska reakcija glukoze sa slobodnim amino skupinama proteinskih molekula (Lys, Arg, N-terminalna aminokiselina):
Prvo, nestabilni aldiminski ostaci koji se mogu pretvoriti u mnoštvo drugih, stabilnijih jedinjenja („proizvodi rane glikozilacije“). Podrazumijeva se da funkcije proteina mogu biti oslabljene kao rezultat promjene naboja proteinske molekule, njene konformacije ili blokiranja aktivnog centra.
Glikozilacija je spora reakcija, samo male količine glikoziliranih proteina nalaze se u tkivima zdravih ljudi. Kod hiperglikemije, reakcija se značajno ubrzava. Na primjer, kod pacijenata s dijabetesom u stanju hiperglikemije, sadržaj jednog od glikoziliranih hemoglobina - HbAlc - povećava se 2-3 puta u roku od 2-3 tjedna.
Stupanj glikozilacije različitih proteina nije isti, uglavnom ovisi o brzini obnavljanja ovog proteina. Pri polako izmjeni proteina akumuliraju se više modificirane amino skupine.
Pored toga, kod takvih proteina dolazi do daljnjih promjena u ostacima ugljikohidrata: strukturalno preuređivanje, oksidacijske transformacije, što rezultira stvaranjem različitih "produkata kasne glikozilacije" (BCP), često smeđih, fluorescentnih, a neki od njih imaju visoku reaktivnost i sposobnost daljnjeg oštećenja proteini, uključujući stvaranje umrežavanja molekula proteina. Polako izmjenjivanje proteina uključuje mnogo proteina formacija vezivnog tkiva, međućelijskog matriksa, podrumskih membrana.Uz to, proteini ovih struktura u izravnom su kontaktu s međućelijskom tekućinom, u kojoj je koncentracija glukoze jednaka onoj u krvi (u stanicama je obično znatno niža kao rezultat upotrebe glukoze u metaboličkim procesima). U tim se strukturama s vremenom akumuliraju BCP-i, a nakupljanje se uvelike ubrzava u dijabetes melitusu.
BCP proteini se mogu hidrolizirati makrofazima (uz sudjelovanje receptora BCP) ili međućelijskim proteolitičkim sustavima s tvorbom BCP peptida, često s dužinom od oko 30 aminokiselinskih ostataka. BCP proteini, posebno oni koji su rezultat njihove hidrolize, BCP peptidi ulaze u krvotok.
Koncentracija PPG peptida u krvi naglo raste s bubrežnim zatajenjem različitog porijekla, uključujući dijabetičku nefropatiju.
To je zbog činjenice da se eliminacija PPG peptida događa uz sudjelovanje bubrega: PPG peptidi se filtriraju u glomerulima, ponovno apsorbiraju iz stanica proksimalnih tubula i kataboliziraju u lizosomima tih stanica.
U eksperimentima na štakorima pokazano je da unošenje PPG proteina u krv dovodi do kovalentnog vezanja tih proteina na proteine međućelijskog matriksa u mnogim tkivima i do pojave strukturnih i funkcionalnih poremećaja sličnih onima otkrivenim u dijabetes melitusu.
BCP pokazuju raznoliku biološku aktivnost: povećavaju propusnost endotelnih ćelija, vežu se za receptore makrofaga, endotelnih i mezangijskih ćelija, aktiviraju makrofage za lučenje citokina (receptorski put), inhibiraju stvaranje NO i inhibiraju vaskularnu ekspanziju i povećavaju oksidaciju LDL. U krvi bolesnika sa šećernom bolešću otkrivaju se antitijela na PPG peptide.
Uzroci i mehanizmi poremećaja metabolizma lipida
Dijabetes melitus (DM) je bolest kada gušterača ne može apsorbirati, prerađivati i iskoristiti glukozu u tijelu, odnosno, poremećena je inzulinska regulacija ćelijskih funkcija. Zbog bolesti, osobe s dijabetesom razvijaju različite metaboličke poremećaje, što, pak, dovodi do različitih patologija i povećanog rizika od smrti. Jedan od najznačajnijih poremećaja je nepravilni metabolizam lipida (dislipidemija), koji se, prema statističkim podacima, dijagnosticira kod 50-90% ljudi koji imaju dijabetes.
Lipidi su masti koje nastaju u jetri i takođe ulaze u tijelo s hranom. Budući da su lipidi masnog porijekla, to znači da su izuzetno slabo topljivi u vodi i, shodno tome, u krvi.
U zdrave osobe ćelije jetre uzimaju glukozu bez smetnji. Kršenje proizvodnje inzulina izaziva usporavanje proizvodnje heksokinaze (enzima za oksidaciju glukoze), što smanjuje apsorpciju molekula šećera. Manjak inzulina, izazvan nepravilnom biosintezom enzima, poremećuje metabolizam proteina, što uzrokuje poremećaje u procesu raspada masti (ubrzano razlaganje masti).
Takođe, sa smanjenjem brzine proizvodnje masnih kiselina i triacilglicerola, povećava se nivo ketonskih tela. U bolesnika sa šećernom bolešću 1. tip (inzulinski ovisan - gušterača ne proizvodi ili ne sintetizuje inzulin u nedovoljnim količinama), dislipidemija je rjeđa i manje izražena nego u bolesnika s dijabetes2. tip (otpornost na inzulin - inzulin se proizvodi u dovoljnoj ili povećanoj količini, ali tjelesna tkiva ostaju neosjetljiva na hormon).
Što su metabolizam lipida i lipida, opisano u ovom videu:
Koja je opasnost od poremećaja lipida u šećernoj bolesti?
Nepravilna sinteza lipida kod dijabetesa uzrokuje sljedeća patološka stanja:
- ketoza i masna jetra,
- povećanje volumena slezine,
- povećanje holesterola u krvi,
- žučna kamena bolest
- gojaznost
- oštećena bubrežna funkcija,
- visok krvni pritisak
- pojava žarišnih lezija kože u oku i tetivi,
- nedostatak otpornosti na zarazne bolesti,
- furunculosis,
- ateroskleroza
- atrofija vidnih nerava,
- zamagljivanje rožnice povezano sa starenjem.
Vrste poremećaja metabolizma lipida
Razlikuju se sledeće vrste poremećaja metabolizma lipida:
- primarna (kongenitalna) - genetsku manu koja je nastala uslijed mutacije ili nasljednog prenosa od jednog od roditelja,
- sekundarno - nastaje kao rezultat drugih bolesti,
- prehrambeni - javlja se nepravilnim načinom života (problemi s prekomjernom težinom, jedenje puno masti, nedostatak pravilne prehrane, zloupotreba alkohola, pušenje, neaktivan način života).
Dijagnostika
Budući da je za dislipidemiju karakterističan povećan sadržaj triglicerida i holesterola u krvi, endokrinolog propisuje posebna laboratorijska ispitivanja koja pokazuju sliku oštećene apsorpcije i sinteze masti.
Jedna od vrsta potrebnih pregleda je lipidni profil koji uključuje 4 glavna pokazatelja na koja se ljekari oslanjaju za daljnje liječenje (ukupni kolesterol (OXC), „dobar“ holesterol (HDL), „loš“ holesterol (LDL), trigliceridi).
Pregled lipida u krvi kod odraslih bolesnika s dijabetesom provodi se jednom godišnje. Da biste isključili razvoj patologija kardiovaskularnog sistema, preporučuje se posavjetovati se s kardiologom i po potrebi proći dodatni pregled.
Zapamtite da je ravnoteža lipida podložna stalnom nadzoru.
Liječenje i prevencija
Kako biste umanjili poremećaje metabolizma lipida u šećernoj bolesti, neophodno je pridržavati se svih preporuka endokrinologa. Ove mjere su i dobra prevencija lipidnih poremećaja kod dijabetesa.
S ovom bolešću metabolizam lipida je podložan trenutnoj korekciji. Učinak je usmjeren na:
- promena u načinu života pacijenta,
- dijetalna terapija
- uzimanje lijekova.
Životni stil i ishrana
Promjene u načinu života uključuju:
- dijeta koja bi trebala uključivati hranu koja se lako probavlja (endokrinolozi savjetuju vođenje dnevnika ishrane u kojem pacijent bilježi količinu hrane pojedene i piće dnevno),
- odvikavanje od alkohola i pušenja,
- smanjenje težine pacijenta,
- Vježbe terapija
- normalizacija psihoemocionalnog stanja.
Dijeta je prvo i najvažnije stanje u liječenju bilo koje vrste dijabetesa.

Prije svega, ugljikohidrati su ograničeni na 50-60% ukupnog kalorijskog sadržaja svih prehrambenih proizvoda. Proizvodi koji sadrže probavljive ugljikohidrate praktično se eliminiraju iz prehrane. Zamijenjuju ih povrće, žitarice, crni hljeb, krompir i drugo, čija količina određuje ljekar.
Neprihvatljivo je potpuno isključiti masti iz prehrane, ali one ne bi smjele prelaziti 25% ukupnog kalorijskog sadržaja hrane. Treba odabrati proizvode koji uključuju nezasićene masti: lanene i suncokretove sjemenke, sezam, pasulj, orasi, avokado, losos, losos, škampi. Tijekom pogoršanja bolesti preporučuje se potpuno napuštanje putera.
Proteini čine oko 20% kalorijskog sadržaja hrane. U svakom slučaju uzmite u obzir karakteristike tijeka bolesti, tjelesnu težinu pacijenta, prisustvo ili odsustvo gojaznosti, prirodu aktivnosti (troškovi energije).
Neophodna je adekvatna vitaminizacija prehrane, posebno vitamina grupe B i vitamina C. Fracionalna prehrana: doručak čini 25% dnevne kalorijske vrijednosti, za drugi doručak - 10%, za ručak - 35%, za popodnevni čaj - 10%, a za večeru - 20%. Za bolesnike sa šećernom bolešću prehrambena industrija proizvodi posebne proizvode koji ne sadrže lako probavljive ugljikohidrate: dijabetičke slatkiše, hljeb, kolačiće, kobasice itd.
Na preporuku doktora, preporučuje se lečenje u odmaralištima, kao i fizikalna terapija, uključujući jutarnje vežbe, hodanje, dozirane fizičke vežbe, jogu, plivanje, uz postepeno povećavanje stresa.
Najbolje vrijeme za tjelesni odgoj je 1-2 sata nakon obroka, kada nivo glukoze u krvi poraste.
Da bi se postigao terapeutski učinak, tjelesna aktivnost treba biti svakodnevna, ne naporna i trebala bi se planirati u određene sate.
S neučinkovitošću dijetalne terapije i korekcijom načina života povezana je terapija lijekovima. Lekar koji prolazi propisuje lekove neophodne za snižavanje holesterola u organizmu. Osnovna terapija može se nadopuniti s biološki aktivnim aditivima koji sadrže taurin koji povoljno djeluju na normalizaciju metabolizma lipida i ugljikohidrata te na općenito liječenje šećerne bolesti.
Treba napomenuti da uporaba lijekova za snižavanje lipida ni u kojem slučaju ne znači napuštanje terapije bez lijekova. Suprotno tome, svaka terapija će biti efikasna ako se slijedi. Budući da stručnjaci tvrde da je dijabetes, naročito tip 2, životna bolest.
Danas postoji nekoliko glavnih klasa lijekova: sateni (Atorvastatin, Pravastatin, Rosuvastatin itd.), Antioksidanti, nikotinska kiselina i njeni derivati, sekvestransi, fibrati. Oni se razlikuju u mehanizmima djelovanja, djelotvornosti, nuspojavama, kontraindikacijama za različite vrste dislipidemije.
Glavne grupe lijekova koji se koriste za liječenje poremećaja metabolizma lipida:
| Farmaceutska grupa | LDL | Trigliceridi | HDL | Komentari |
| Statini | Smanjiti na 20-55% | Smanjenje na 15-35% | Povećanje na 3-15% | Opstrukcija razvoja ateroskleroze. Dokazan pozitivan rezultat u slučaju primarne prevencije. |
| Fibrates | Smanjenje na 5-20% | Smanjenje do 20-50% | Povećanje na 5-20% | Poboljšana transkripcija HDL apoproteina i faktora odgovornih za povratni transport holesterola. Protivupalna svojstva. Istodobna primjena gemfibrozila povezana je s povećanim nivoom miopatije prilikom upotrebe statina. |
| Sekvestracije žučnih kiselina | Smanjenje na 10-15% | Smanji na 0-10% | Povećanje do 35% | Povećanje triglicerita. Upotreba ove skupine lijekova često je ograničena netolerancijom na probavni sustav. |
| Niacin | Smanjenje do 15-20% | Smanjenje do 20-50% | Povećanje do 15-35% | To je efikasan lijek za povećanje lipoproteina (a), ima blagotvoran učinak na kliničku sliku i sprečavanje ateroskleroze. |
| Ezetimibe | Smanjenje do 15-20% | Smanji na 0-10% | Povećanje na 0-5% | Inhibitor apsorpcije holesterola. |
| Riblje ulje | Smanjenje na 3-5% | Smanjenje do 30-40% | Nema promene | Koristi se uglavnom za bolesnike s hipertrigliceridemijom. |
Narodna medicina
Pored toga, dozvoljena je terapija narodnim lijekovima, ali samo nakon prethodnog savjetovanja s liječnikom koji provodi.

Biljni pripravci se mogu konzumirati vrlo dugo. Ovisnosti o njima praktički ne nastaju. Međutim, tijek liječenja ne smije biti veći od 20-25 dana, tada biste trebali napraviti pauze. A također kombinirajte različite biljne lijekove. Liječenje treba započeti malim dozama.
Među najučinkovitije i najpopularnije alate spadaju:
- Stevia - prirodni zaslađivač bez ugljikohidratnog porijekla. Sadrži glikozide, vitamin A, C, E, B grupe, antioksidante, minerale (fosfor, kalijum, magnezijum, cink, bakar, hrom, selen itd.) Klinička istraživanja pokazuju da stevija dobro normalizuje nivo šećera u krvi. . Iz tog razloga je korisna kod metaboličkih poremećaja kod pacijenata sa šećernom bolešću. Čak i tijekom duže upotrebe stevija je bezopasan zaslađivač. Najnovija istraživanja pokazuju da u procesu uzimanja stevije dolazi do smanjenja koncentracije glukoze u krvi, jačaju stijenke žila.
U Kini, na Svjetskom simpozijumu, gdje se razgovaralo o problemima dugovječnosti i dijabetesa, objavljeno je da se Stevia smatra jednim od najvažnijih lijekova.
Budite oprezni - ova biljka je otrovna.Za unutrašnju upotrebu uzima se ili u obliku ljekovitih čajeva, ili u tabletama.
Neki primjeri naknada koji se koriste u terapiji za poremećaj metabolizma lipida u šećernoj bolesti:
| Sastav | Kuvanje | Primjena i doziranje |
| 1 kašika listova borovnice, biljka galega officinalis, kopriva dioica. | Ulijte 0,3 litre ključale vode i kuhajte 15 minuta. Nakon insistiranja 5 minuta, napregnite. | 3 kašike infuzije 3-4 puta dnevno tokom 25 minuta. prije jela. |
| 1 kašika. l lišće borovnice, maslačak, biljka galega officinalis. | Ulijte 300 ml ključale vode i kuhajte oko 5 minuta. Dobivenu otopinu procijedite. | Pijte 100 g 2-3 puta dnevno po 20 minuta. prije obroka. |
| 1 kašika velikog lista plantaže, lišća borovnice, lišća koprive dioice i lišća maslačka. | 1 kašika. l zbirke preliti 1 šolju kipuće vode, kuhati 2-3 minute., inzistirati 10-15 minuta., soj. | Popijte 1/2 šolje u 20 minuta. 3-4 puta dnevno prije jela. |
| 1 kašika travne hrenovke, trava planinarske ptice, lišće divlje jagode. | 1 kašika zbirke preliti 1 šolju kipuće vode, kuhati 3-5 minuta., Insistirati 10-15 minuta., Procijediti. | Prema 1 tbsp. l za 20-30 minuta 3-4 puta dnevno prije jela. |
| Prema 2 žlice. l listovi bobica, listovi borovnice, biljka galega officinalis, 1 kašika. l kora heljde, lišće breze. | Oljuštite koru heljde i kuhajte 20 minuta. u 200 ml vode, a preostale dijelove zbirke prelijte sa 300 ml kipuće vode, kuhajte 3 minute, a potom promiješajte. | Pijte 1/3 šolje dnevno pre jela. |
| Prema 1 tbsp. l listovi oraha, listovi metvice, planinarska ptičja trava, trava galega officinalis. | 1 kašika zbirke preliti 1 šolju kipuće vode, kuhati 2-3 minute., Procijediti. | 1/3 šolje 3 puta dnevno pre jela, 15-20 minuta. |
| 1 desertna kašika kukuruznih stigmi, sjeckani bokovi ruže, 1 kašika cvjetova immortelle, 2 žlice. l lišće borovnice. | 1 kašika. l zbirke preliti 300 ml kipuće vode, kuhati 3-5 minuta., inzistirati 1 sat, procijediti. | 1/3 šolje 3 puta dnevno nakon obroka. |
| 1 žličica matičnjaka, 1 desertna kašika lišća jagode, 1 žlica listova šljiva. | 1 kašika. l zbirke preliti 1 šolju kipuće vode, kuhati 3-5 minuta., inzistirati 1 sat, soj. | 2 kašike 3 puta dnevno nakon jela. |
| Za žlicu listova bijele breze, plodova gloga krvavocrvenog voća, listova čaja od bubrega, šipka cimeta ruža, listova metvice, biljke Veronice officinalis, 6 žlica. l travnati kentaur mali, 2 žlice. l korijen bora, trava, matičnjak petokraka, 1 desertna kašika rizoma sa slatkim korijenom sladića, korijen cikorije. | Svake večeri, sipajte 2-3 kašike kolekcije u termos (1/2 litre), prelijte „hladnom“ kipućom vodom. | Sutradan, uzimajte infuziju u toplom obliku u 3 podijeljene doze u trajanju od 20 minuta. prije obroka. |
| Prema 4 žlice. l listovi borovnice, listovi metvice, 2 kašike grma lista graha, 3 kašike biljke galega officinalis. | 2 kašike zbirke preliti sa 1/2 litre ključale vode, ostaviti 30 minuta. | Pijte u 3-4 doze. |
Stabiliziranje metabolizma lipida u dijabetičara provodi se samo ako dijetalna terapija i korekcija načina života nisu donijeli odgovarajući rezultat. Ipak, nadopunjena je biološki aktivnim aditivima s visokim sadržajem taurina, što povoljno utječe na dinamiku liječenja dijabetes melitusa.